Una de las consultas más habituales de pacientes con las que se encuentra el farmacéutico comunitario es la psoriasis. Debido a que la psoriasis puede parecerse a muchas otras enfermedades de la piel que causan manchas escamosas y erupciones con picazón e inflamación, muchas personas no saben qué es o incluso qué aspecto tiene.
La psoriasis es la más común de las enfermedades cutáneas crónicas humanas, con una incidencia del 2% en la población mundial. La psoriasis es una enfermedad crónica de la piel de carácter inflamatorio y una de sus principales manifestaciones es la hiperqueratosis (engrosamiento) de la epidermis.
La lesión característica es una placa de color rojo oscuro, con escamas no adherentes, de un peculiar tono blanco-nacaradas y con borde bien delimitado. Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo.
Puede comenzar a cualquier edad, pero es rara en menores de 5 años. Presenta dos picos de máxima incidencia: la segunda década (de origen generalmente familiar) y los 55-60 años. Evoluciona con remisiones y recaídas espontáneas. Puede persistir toda la vida o durar solo unos meses. La forma clínica más frecuente (hasta el 80% de los casos) es la psoriasis vulgar o en placas.
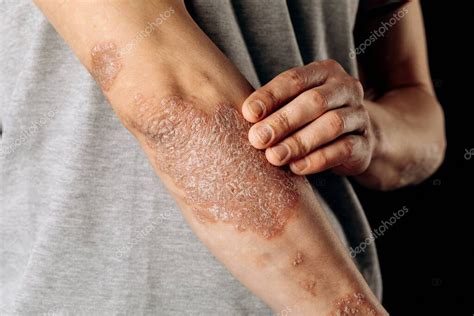
Psoriasis en el codo
No existe un tratamiento curativo para la psoriasis, pero en la mayoría de los casos puede controlarse satisfactoriamente, aplicando diferentes tratamientos en función de la gravedad del caso. En el tratamiento sistémico se emplean agentes con efectos antiproliferativos sobre la epidermis. Se trata de fármacos inmunosupresores y derivados retinoides aromáticos.
La psoriasis es una enfermedad autoinmune, o un problema en el sistema inmunológico, que hace que las células de la piel crezcan más rápido de lo normal. “Si tienes psoriasis, tu cuerpo interpreta que tus propios tejidos cutáneos son invasores extraños que necesitan ser atacados”, dijo el Doctor Anthony Santos, dermatólogo del Banner Health Center en Sun City West, Arizona. “Tu sistema inmunitario entonces le indica a tu piel que acelere la producción de células cutáneas, lo que causa placas escamosas en la superficie de la piel”.
La genética juega un papel importante en la probabilidad de desarrollar esta enfermedad, sin embargo, factores ambientales como la medicación, el estrés o la infección también pueden influir. ¿La buena noticia? «La psoriasis no es contagiosa y suele ser tratable», afirmó el Dr. Santos.
«Si bien la enfermedad puede no desaparecer por completo, existen diversas terapias disponibles hoy en día, desde cremas tópicas y fototerapia hasta tratamientos caseros, que pueden ayudar a ralentizar el crecimiento celular y suavizar la piel».
Las placas de psoriasis pueden consistir en unas pocas escamas similares a la caspa o en erupciones extensas que cubren grandes áreas del cuerpo. Suelen aparecer en codos, rodillas y cuero cabelludo, pero también en piernas, tronco y uñas.
Dentro de la enfermedad psoriasis, existen varios tipos, entre ellos la psoriasis en placas, la psoriasis guttata, la psoriasis del cuero cabelludo, la psoriasis ungueal, la psoriasis inversa, la psoriasis pustulosa y la psoriasis eritrodérmica, una forma muy grave de la enfermedad.
Tipos comunes de psoriasis
Existen diferentes tipos de psoriasis y cada uno de ellos presenta síntomas únicos que deberán controlarse con opciones específicas. Conocer cuántos tipos de psoriasis hay es crucial para encontrar el tratamiento más eficaz que pueda ayudar a mejorar el aspecto y la comodidad de la piel.
Dado que algunos de los nombres por sí solos no ayudan a comprenderlos mejor, vamos a desglosarlos:
Psoriasis en placas
Esta afección cutánea crónica afecta a entre el 80 y el 90 % de las personas con psoriasis. Suele comenzar con pequeñas protuberancias rojas y evolucionar a manchas rojas con una gruesa capa (placa) de color gris plateado en la superficie. Generalmente se observa en los pliegues de los codos y las rodillas, y en la zona lumbar.
Psoriasis guttata
La psoriasis guttata aparece como una erupción grande con pequeñas manchas rojas redondas en la piel, generalmente alrededor del tronco, los brazos y las piernas, y generalmente aparece después de una infección bacteriana o viral, como la garganta estreptocócica.
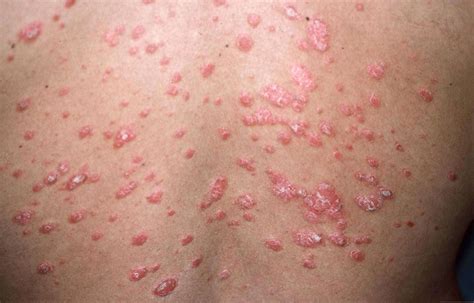
Psoriasis guttata
Psoriasis del cuero cabelludo
La psoriasis del cuero cabelludo, que no debe confundirse con la dermatitis seborreica (también conocida como caspa), implica piel roja y escamosa en la línea del cabello y puede extenderse por la frente, la cuello y las orejas.
Psoriasis ungueal
Esta forma de psoriasis aparece en las uñas de las manos y de los pies. Los signos comunes a los que se debe prestar atención son la decoloración blanca, amarilla o marrón, la acumulación o separación de la uña del dedo de la mano o del pie y el desmoronamiento de las uñas.
Psoriasis inversa
También conocida como psoriasis inversa, este tipo de psoriasis se manifiesta como una irritación extrema y, posiblemente, brillante en pliegues del cuerpo como la zona debajo de los brazos, detrás de las rodillas o en el área de la entrepierna. La psoriasis inversa se presenta como manchas rojas, secas y escamosas en los pliegues de la piel, como en los senos, las ingles y las axilas.
La sudoración puede agravar esta forma de psoriasis. La psoriasis invertida no suele provocar descamación por la humedad presente en dichas partes, y es particularmente propensa a la irritación debido al roce.
Psoriasis pustulosa
Este tipo de psoriasis puede limitarse a ciertas zonas, como las manos y los pies (psoriasis pustulosa localizada), o extenderse por la mayor parte del cuerpo (psoriasis pustulosa generalizada). Se manifiesta como ampollas pequeñas rodeadas de piel enrojecida.
Esta forma de psoriasis puede presentarse junto con otras formas de psoriasis y puede aparecer en áreas individuales o cubrir todo el cuerpo. “Existen varios tipos de psoriasis pustulosa, como la acrodermatitis continua de Hallopeau, pero, en general, esta afección provoca la formación de ampollas llenas de pus en la piel”, explicó el Dr. Santos. “Con el tiempo, estas ampollas se vuelven marrones y costrosas, y se desprenden”.
Normalmente, la irritación aparece antes de que se desarrollen las pústulas y la descamación.
Psoriasis eritrodérmica
La psoriasis eritrodérmica es un tipo de psoriasis muy poco frecuente que causa inflamación, picor y dolor extremos en la mayor parte del cuerpo. La psoriasis eritrodérmica es la forma más agresiva de psoriasis y causa descamación generalizada, ardor, fiebre e inflamación.
Otros síntomas de la psoriasis eritrodérmica pueden ser amplias zonas de piel descamada (diferentes a las áreas de descamación pequeñas que se observan en la psoriasis en placas), aumento del ritmo cardiaco, inflamación por la retención de líquidos y cambios significativos en la temperatura corporal. Altera la temperatura corporal y el equilibrio hídrico normales, y puede provocar escalofríos e hinchazón en los pies o tobillos.
Algunas personas con psoriasis desarrollan artritis psoriásica, una afección que causa dolor en las articulaciones, rigidez e inflamación. Aunque suele manifestarse en la mayoría de los casos en los dedos de las manos, de los pies y en la columna vertebral, la artritis psoriásica puede afectar a cualquier parte del cuerpo, y el dolor y la hinchazón pueden ser desde leves hasta graves.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
¿Cómo distinguir la psoriasis de otras afecciones cutáneas?
Es relativamente fácil no saber con exactitud cuál es la diferencia entre eczema y psoriasis puesto que los síntomas a menudo se parecen, pero un aspecto que distingue ambas afecciones cutáneas son las zonas donde más suelen aparecer. La psoriasis es común en las rodillas y los codos, mientras que el eczema generalmente se manifiesta detrás de las rodillas y en los pliegues de la cara interna de los codos.
La psoriasis y la dermatitis seborreica son afecciones frecuentes que afectan al cuero cabelludo. Con mayor frecuencia, las escamas de la psoriasis son más gruesas y de aspecto algo más seco que las escamas de la dermatitis seborreica. La psoriasis suele extenderse más allá de la línea de nacimiento del cabello. Además, la psoriasis suele afectar más de una zona del cuerpo.
La psoriasis del cuero cabelludo y la dermatitis seborreica del cuero cabelludo comparten algunos tratamientos similares, como los champús medicinales y los corticosteroides tópicos, o las soluciones antifúngicas. La psoriasis del cuero cabelludo suele ser persistente y más difícil de tratar que la dermatitis seborreica del cuero cabelludo.
En el caso de que no sepas con certeza si tienes psoriasis o eczema, es mejor acudir a un dermatólogo para que te diagnostique correctamente.
En la mayoría de los casos, la primera diferencia se observa visualmente, ya que el aspecto de las placas y las lesiones es diferente. Al igual que el eczema, se trata de una enfermedad inflamatoria crónica cuya causa es genética, que evoluciona por brotes y períodos de mejora, y se caracteriza por la presencia de placas rojas que pican.
A diferencia del eczema, la psoriasis está ligada a una renovación acelerada de la piel. En concreto, son unas células denominadas queratinocitos las que se renuevan en tan solo 7 días (en lugar de 21). Además, estas células no completan su maduración como es debido.
La ubicación de las placas de psoriasis no coincide con la del eczema. De hecho, los lugares característicos de la psoriasis son los codos, la parte delantera de las rodillas, la parte superior de las nalgas y el cuero cabelludo. Las uñas y las manos también suelen verse afectadas.
Aunque estas dos enfermedades son muy diferentes, presentan similitudes que a veces dificultan su distinción. Sin embargo, visualmente suele haber una clara diferencia. La psoriasis no es nada común en los lactantes.
El primer paso es ver a un médico porque un “diagnóstico casero” no es suficiente para distinguir con certeza el eczema de la psoriasis. El picor siempre se alivia con dermocorticoides (cremas con cortisona). Los corticoides locales también se utilizan para combatir la inflamación de la piel en diferentes formas: pomadas en las placas gruesas, cremas, y lociones para el cuero cabelludo y los pliegues.
Si cree que tiene alguno de los síntomas de psoriasis mencionados anteriormente, es mejor no hacer conjeturas. Programe una consulta con su médico o un dermatólogo que pueda diagnosticar y tratar adecuadamente la afección. Sin embargo, si sus síntomas no se parecen a ninguno de estos, aquí hay otras enfermedades que a menudo se confunden con la psoriasis.
Eczema
- Eczema: Clínicamente conocido como dermatitis atópica, el eczema es más frecuente que la psoriasis y suele aparecer en la parte posterior de las rodillas y los codos. “La mayor diferencia entre el eccema y la psoriasis radica en cómo se desencadena”, explicó el Dr. Santos. “El eccema puede ser provocado por irritantes externos, como el polvo y los alimentos. En cambio, los irritantes generalmente no desencadenan la psoriasis”.
- Lupus: Tanto el lupus como la psoriasis son enfermedades autoinmunes que pueden presentar brotes, pero el lupus es mucho menos común y más grave, ya que puede afectar los órganos internos. Además, las erupciones cutáneas causadas por el lupus no suelen causar picazón como en las personas con psoriasis.
- Rosácea: La rosácea también es una enfermedad inflamatoria crónica que puede causar zonas de piel inflamadas y con picazón, pero la mayor diferencia es dónde aparecen las erupciones. “La rosácea es más común en las mejillas”, dijo el Dr. Santos. “Otra diferencia notable entre la rosácea y la psoriasis es que no es raro ver vasos sangre debajo de la piel en la rosácea”.
- Herpes: El herpes zóster es causado por el mismo virus que causa la varicela, pero comparte algunos síntomas con la psoriasis. Al igual que la psoriasis, el herpes zóster puede producir una erupción cutánea roja y ampollar que puede arder y picar. Sin embargo, la principal diferencia es que el herpes zóster es contagioso para quienes nunca han tenido varicela. Si bien ambas afecciones pueden afectar extensas áreas del cuerpo, el herpes zóster suele aparecer en el torso, generalmente afectando un lado del cuerpo.
- Tiña: La tiña comparte síntomas similares a la psoriasis, pero su origen es diferente. “La tiña es una infección micótica, por lo que se puede contraer de diversas maneras: por la suciedad, las mascotas e incluso el contacto con otras personas”, explicó el Dr. Santos.
¿Qué es la pitiriasis rubra pilaris (PRP)?
La pitiriasis rubra pilaris (PRP) es una enfermedad cutánea crónica caracterizada por pápulas foliculares, placas anaranjadas que dejan zonas de piel respetada e hiperqueratosis palmoplantar; su edad de presentación y su clínica son muy variables. Se trata de una enfermedad poco frecuente que puede ser mal diagnosticada de otras dermatosis con apariencia similar.
Su diagnóstico en muchas ocasiones supone un reto para el facultativo por su gran parecido con la psoriasis. Es más frecuente en la primera y en la quinta décadas de la vida, no existiendo diferencias según el sexo.
Se han propuesto 6 tipos de PRP, según la edad de inicio, la distribución y la apariencia clínica. Las variantes III, IV y V corresponden a las de presentación pediátrica.
Clínicamente cursa con placas de color asalmonado que contienen pápulas foliculares y dejan islotes de piel respetados, y se acompaña de queratodermia palmoplantar.
Se debe realizar un diagnóstico diferencial con dermatitis atópica, ictiosis, queratosis folicular, liquen espinuloso y especialmente con la psoriasis. Los islotes de piel respetada, la queratodermia palmoplantar y la queratosis folicular en el interior de las placas son claves que orientan a PRP, aunque normalmente es necesario realizar una biopsia para confirmar el diagnóstico.
Conclusión
Para una persona inexperta, puede ser difícil determinar qué afección cutánea padece. Sin embargo, el diagnóstico de psoriasis es sencillo y su profesional de la salud o dermatólogo puede diagnosticar y tratar su psoriasis de la manera más adecuada mediante su historial médico y el examen de la piel, el cuero cabelludo y las uñas. En raras ocasiones, se requerirá una pequeña biopsia de piel para diagnosticar la psoriasis.