El acné vulgar es una de las enfermedades dermatológicas más prevalentes e importantes en nuestra sociedad. Se trata de una enfermedad inflamatoria del folículo sebáceo cuya inflamación da lugar a las lesiones clínicas características y puede cursar con secuelas físicas (cicatrices) y psicológicas (depresión, ideación suicida, absentismo laboral, etc.). El acné vulgar se considera que afecta prácticamente a todos los individuos en algún momento de su vida.
Según un estudio reciente en el que se analizaron datos de 204 países entre los años 1990 y 2019, se estimó una incidencia global de acné de 117,4 millones de casos, con 231,2 millones de casos prevalentes. La carga de enfermedad se ha incrementado en los últimos años en prácticamente todos los países y se ha estimado un incremento del 48% en los años de vida ajustados por capacidad, así como un aumento del 0,55% anual de la incidencia ajustada por edad.
El acné vulgar está considerada la octava enfermedad dermatológica en frecuencia y se estima que entre el 35 y el 100% de los adolescentes padecen acné en algún momento de su vida. Existen factores demográficos, genéticos, hormonales, dietéticos y personales que influyen tanto en la presentación del acné como en la gravedad del mismo.
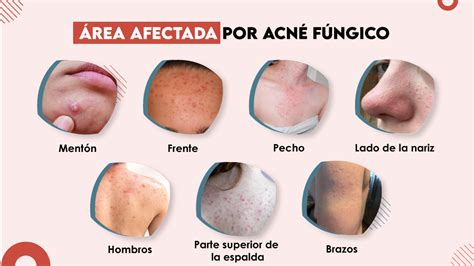
Zonas comunes de aparición del acné.
Factores Causales del Acné Vulgar
El acné vulgar es una enfermedad inflamatoria crónica de la unidad pilosebácea y sus factores causales más importantes son: la elevación de la producción de sebo producida por los andrógenos, la alteración de la queratinización, la colonización por Cutibacterium acnes y la activación de la inmunidad innata. Todos estos factores actúan conjuntamente, produciendo la inflamación.
El Papel de los Andrógenos y Otras Hormonas
Aunque los andrógenos (DHEA-S, DHT, androstendiona y testosterona) se consideran necesarios para la génesis del acné, no son suficientes, pues fármacos capaces de inhibir la dihidrotestosterona (andrógeno con mayor efecto) como los inhibidores de la 5-alfa reductasa no han demostrado una mejoría significativa del acné. Otra hormona fundamental en la génesis del acné es el insulin-like growth factor (IGF-1), que es un efector de la hormona de crecimiento y tiene un efecto anabolizante. Los niveles de IGF-1 son significativamente más altos en los pacientes con acné vulgar frente a los controles sanos y además sus niveles se correlacionan con la gravedad del acné.
También está estudiado el efecto de los glucocorticoides en la patogenia del acné, siendo estos fármacos factor de riesgo conocido para su desarrollo y el estrés (mediante la liberación de CRH [hormona liberadora de adrenocorticotropa] y finalmente de cortisol) detonante de la conversión de DHEA en testosterona.
En los últimos tiempos han aparecido publicaciones que indican la importancia de mTORC1 (mammalian target of rapamycin complex 1) y FoxO1 (forkhead box class O transcription factor) en la patogenia del acné, sobre todo en relación con la dieta. El complejo mTORC1 regula la síntesis de proteínas, mientras que FoxO1 es un factor de transcripción. La insulina, el IGF-1 y los aminoácidos ramificados activan mTORC1, promoviendo procesos anabólicos. Se ha demostrado que el propio mTORC1 está elevado en las lesiones de acné frente a grupos control sanos. FoxO1, por el contrario, atenúa la señalización de los andrógenos y regula la síntesis de sebo, así como la actividad del sistema inmunitario. FoxO1 se considera un regulador clave de mTORC1 y reprime la expresión génica del receptor de andrógenos.
En síntesis, la fisiopatología del acné vulgar es compleja y dependiente de múltiples vías patogénicas que confluyen en la aparición de inflamación. Inicialmente se forman microcomedones (solo visibles mediante análisis histológico) que pueden evolucionar a comedones abiertos y cerrados (Figura 2). Las lesiones de acné aparecen en áreas seborreicas (cara y tronco, fundamentamente) y se hacen más evidentes en la pubertad. Es una enfermedad que cursa inicialmente con comedones (abiertos y cerrados) y posteriormente van apareciendo o no lesiones inflamatorias que suelen cursar en brotes. En las mujeres es característico el empeoramiento los días previos a la menstruación.
Tipos Específicos de Acné
El acné fulminans es un subtipo de acné muy grave que cursa con la aparición aguda de lesiones inflamatorias dolorosas que se ulceran, sangran y cicatrizan de forma atrófica o hipertrófica. Puede cursar con síntomas sistémicos como fiebre, hepatoesplenomegalia, alteraciones analíticas (leucocitosis, anemia, elevación de reactantes de fase aguda, proteinuria y hemocultivos negativos), dolor muscular y poliartritis. Un desencadenante típico de esta forma de acné es el uso de isotretinoína (pseudoacné fulminans).
El acné conglobata se trata de un subtipo de acné crónico, grave, con múltiples comedones agrupados y nódulos, quistes, abscesos y tractos fistulosos. Su principal complicación es la cicatrización.
Diagnóstico del Acné Vulgar
El diagnóstico de acné vulgar es generalmente clínico y muy sencillo de realizar, incluso para personal no sanitario. La simple inspección visual, con o sin lámpara de aumento o dermatoscopia es generalmente suficiente para establecer el diagnóstico. El principal diagnóstico diferencial a tener en cuenta es la rosácea y no siempre es sencillo de realizar. De hecho, es frecuente que en el acné del adulto coexistan ambas entidades simultáneamente. En el paciente adolescente, el acné es claramente más frecuente que la rosácea y pocas veces plantea problemas diagnósticos.
Como en toda enfermedad que se precie, el mejor tratamiento para el acné pasa necesariamente por diagnosticar correctamente la entidad. Para ello, además de la exploración física, debemos realizar una completa anamnesis. Esta debe incluir las alergias a medicamentos, las alergias e intolerancias alimentarias (especialmente importante la alergia al cacahuete, pues contraindica los preparados comerciales de isotretinoína) y la historia familiar de acné. En las adolescentes mujeres es importante conocer la edad de la menarquia, si sus ciclos son regulares o no y si el acné se acompaña de seborrea, alopecia y/o hirsutismo.
Una vez diagnosticado el acné, es importante que se establezca una gravedad del mismo, describiendo los tipos de lesiones que presenta el paciente, sobre todo de cara a realizar un buen seguimiento.
Como hemos comentado, el tratamiento del acné en el paciente adolescente, como en toda enfermedad que se precie, pasa por realizar correctamente el diagnóstico. El paciente adolescente suele venir a la consulta acompañado pero, en la medida de lo posible, es recomendable realizar la anamnesis al propio paciente, dejando que se exprese con libertad. Es especialmente importante tratar de averiguar cuánto afecta el acné a su vida diaria y qué nivel de implicación va a tener con el tratamiento pautado. Una vez conocido al paciente, podemos establecer un esquema de tratamiento que se ajuste a sus necesidades. Existen varias guías de tratamiento que pueden consultarse para el tratamiento del acné.
Se trata de cuestiones muy preguntadas en la consulta de acné, y en realidad hay poca evidencia para recomendar la mayoría de las cosas. Sí está demostrado que es mejor para mejorar el acné una higiene diaria (2 veces al día) con syndet. En ocasiones puede ser interesante utilizar limpiadores que incorporen alguna sustancia activa (típicamente ácido salicílico o peróxido de benzoilo).
Árbol de causas del acné.
Opciones de Tratamiento
Los retinoides tópicos son fundamentales en el tratamiento del acné. Están indicados en el tratamiento del acné y se consideran un pilar imprescindible para el tratamiento de prácticamente todos los casos de acné. Entre sus beneficios están la normalización de la queratinización del folículo piloso, reduciendo el taponamiento del folículo y la formación de comedones. Asimismo, disminuyen la inflamación, aumentan la penetración de otros tratamientos tópicos y aceleran la resolución de las cicatrices de acné. Hay que advertir de la posibilidad de irritación cutánea en las primeras aplicaciones, que es reversible espaciando las aplicaciones (a días alternos o dos noches por semana).
El peróxido de benzoilo se trata de un antimicrobiano que libera radicales de oxígeno, además de tener un efecto comedolítico. Como principal ventaja hay que destacar el hecho de que las bacterias son incapaces de desarrollar resistencias a este compuesto. Está considerado un tratamiento eficaz para reducir el número de lesiones de acné y se usa habitualmente en combinación con antibióticos o retinoides.
Los antibióticos tópicos más usados son la eritromicina y la clindamicina. Cada vez con menos eficacia, siguen siendo muy utilizados, aunque cada vez se tiende más a abandonar su uso para evitar el desarrollo de resistencias.
Los antibióticos orales más utilizados son la minociclina, la doxiciclina y la azitromicina. No existe actualmente evidencia suficiente para recomendar un tipo, dosis o duración de ningún antibiótico oral sobre otro en términos de eficacia.
La isotretinoína se trata del fármaco de primera elección en acné moderado-grave, salvo que el paciente lo tenga contraindicado. Ha demostrado una reducción de brotes de acné a largo plazo y una reducción en torno al 80% de las lesiones que se produce en tan solo 20 semanas. Debe realizarse por personal médico con experiencia (habitualmente dermatólogos) y con controles analíticos para monitorizar sobre todo transaminasas y lípidos. Aunque hay importante variabilidad en su manejo, hoy en día se tiende a utilizar dosis bajas que son bien toleradas y mantienen la eficacia del fármaco.
Entre los tratamientos hormonales se encuentran la espironolactona (uso fuera de ficha técnica) y los anticonceptivos orales combinados. Normalmente no suficientes y lentos para controlar el acné, pero eficaces para estabilizar el acné en combinación con otros tratamientos.
Conocer al paciente es importante para conocer el grado de implicación y adaptar bien el tratamiento a sus necesidades. Debemos discriminar qué pacientes están dispuestos a cumplir con un tratamiento que implique pasar de no aplicarse nada a emplear - por ejemplo - 4 o 5 productos tópicos de forma rutinaria. También es necesario identificar aquellos pacientes para los que el acné no repercute significativamente en su vida y no van a emplear esfuerzo alguno en tratarse. De ahí que hayamos hecho énfasis en realizar la anamnesis al propio paciente y conocer el grado de implicación real con su enfermedad.
No es posible una prevención como tal en el acné vulgar, pues la elevación de andrógenos fisiológica que se produce en la pubertad va a implicar cierto grado de acné en la mayoría de los individuos. No obstante, sí se puede hablar en el acné de prevención de cicatrices y de problemas de salud mental derivados de la patología. La prevención de cicatrices de acné se hace realizando un tratamiento eficaz en fases tempranas (idealmente en la fase comedoniana, no inflamatoria), predominantemente con retinoides tópicos, asociando o no algún otro tratamiento. Es importante destacar que no solo quistes, fístulas y nódulos pueden dejar cicatriz sino que también las pápulas y papulopústulas pueden hacerlo; de modo que cualquier acné se beneficia de un tratamiento eficaz a la hora de prevenir cicatrices. Con respecto a la salud mental, cada vez parece menos real el vínculo entre la toma de isotretinoína y el riesgo de depresión.
Los factores exógenos (es decir, externos) también pueden desencadenar la aparición de granos. El uso de cosméticos demasiado grasos, oclusivos o comedogénicos puede bloquear los folículos pilosebáceos, favoreciendo la aparición de manchas. Bajo el efecto del sol, la piel se engrosa y se seca, lo que reduce inicialmente los granos. Sin embargo, esto es engañoso: en cuanto disminuye la exposición al sol, la piel se vuelve más fina y se vuelve a producir sebo en mayor cantidad. El resultado es un brote de nuevas lesiones. El acné no es una enfermedad psicológica, pero el estrés es un factor que contribuye. Entonces, ¿cómo contribuye el estrés al acné? Los mecanismos aún no están claros, pero la producción de hormonas relacionadas con el estrés también aumenta la producción de sebo. El tabaquismo favorece la dermatosis (una enfermedad de la piel) y agrava especialmente las cicatrices. Comer demasiada grasa y azúcar también tiene un impacto en la piel. El consumo de dulces, en particular, aumenta el desarrollo del acné en las personas susceptibles.
En la serie predominaron el grupo etario de 18-24 años de edad y el sexo femenino (60,0 %, respectivamente), la ansiedad (58,0 %), el estado seborreico de la piel y los hábitos tóxicos (44,0 % en cada caso).
Y es que los folículos pilosos de la piel, contienen glándulas sebáceas que producen sebo para lubricar la piel y el pelo. Aunque es más común durante la adolescencia (de hecho, alrededor de ocho de cada diez adolescentes tienen acné) este problema puede afectar a personas de cualquier edad.
En la mayoría de los casos aparece en la cara, el cuello, la espalda, el pecho y los hombros. Los tipos de acné son diferentes en función de la gravedad de cada caso.
Las lesiones del acné se localizan principalmente en cara (frente, mejillas y mentón), espalda, hombros y región preesternal, que son las zonas seborreicas del cuerpo. El acné empeora durante el invierno y mejora en verano, probablemente debido al efecto beneficioso del sol. La dieta tiene escasa o nula influencia sobre el acné; no obstante, algunas personas son sensibles a ciertos alimentos. Eliminar esos alimentos de la dieta durante varias semanas para después incluirlos de nuevo puede ayudar a determinar su verdadera influencia. El acné también puede aparecer con cada ciclo menstrual en las mujeres jóvenes y puede desaparecer o empeorar notablemente durante el embarazo. En los adolescentes el uso de fármacos anabolizantes puede empeorar el acné. Ciertos cosméticos pueden agravarla al obstruir los poros.
Suele manifestarse mediante espinillas y granos durante la pubertad, coincidiendo con los cambios hormonales, y puede continuar hasta la adultez tardía. Aproximadamente entre el 80% y 90% de los jóvenes experimentan algún grado de impurezas, y alrededor del 20% al 30% de ellos buscarán tratamiento médico.
En el acné, la piel suele ser grasa y presenta poros abiertos y cerrados (puntos negros y puntos blancos) en áreas como la cara; y, a menudo, también en el cuello, los hombros, el pecho y la espalda. En casos moderados o graves, la piel se enrojece y aparecen pápulas y pústulas inflamadas. Esta hiperpigmentación postinflamatoria se manifiesta como una mancha plana de cambio de color en la piel tras una inflamación, como el acné o el eccema, especialmente en personas con piel más oscura. Aunque puede desvanecerse con el tiempo, los tratamientos dermatológicos y despigmentantes suelen ser útiles.
La seborrea es la producción excesiva de sebo. Normalmente, las glándulas sebáceas secretan sebo, una sustancia oleosa, para lubricar la piel y el cabello. La secreción excesiva de sebo también puede conducir a la dermatitis seborreica, una condición inflamatoria común que provoca escamas de color blanco a amarillo en áreas grasosas como el cuero cabelludo o detrás de las orejas.
Cuando hay un exceso de sebo (seborrea) y las células muertas de la piel no se desprenden correctamente (hiperqueratosis), ambos pueden acumularse en el folículo piloso y formar un tapón blando. Todo esto genera inflamación y enrojecimiento de la piel.
Se considera que las hormonas juegan un papel fundamental en el desarrollo del acné, lo que lo hace más común en adolescentes, aunque puede afectar a personas de cualquier edad. Debido a la sensibilidad hormonal de las glándulas sebáceas, el acné en adultos puede aparecer en mujeres con condiciones hormonales como el síndrome de ovario poliquístico.
En personas con piel propensa al acné, el exceso de sebo crea un entorno ideal para la proliferación de bacterias del acné, como Propionibacterium acnes, que normalmente son inofensivas.
También se considera que los genes influyen en el riesgo de desarrollar acné: si ambos padres han sufrido de acné en la juventud, es más probable que sus hijos lo padezcan.
Existen numerosos mitos en torno al acné, muchos de los cuales injustamente responsabilizan a la persona afectada. Se suele afirmar que el acné es resultado de tener la piel sucia, una mala higiene o una dieta inadecuada; también, que es contagioso. Estos mitos, además de ser falsos, pueden generar un sufrimiento innecesario en quienes ya experimentan baja autoestima o poca confianza. Los dermatólogos están capacitados para distinguir los hechos de las creencias erróneas.
Dependiendo de la gravedad del acné, las personas afectadas pueden beneficiarse de una rutina de limpieza y cuidado, como la gama DERMOPURE CLINICAL, y recibir tratamientos médicos recetados, como retinoides, antibióticos orales o una combinación de ambos. Esta rutina diaria también debe incluir un protector solar diseñado para piel grasa y con tendencia al acné, como Sun Gel-Creme Oil Control Dry Touch FPS 50+.
El aumento en la producción de sebo: Las glándulas sebáceas, que se encuentran de forma más abundante en la cara, el cuello, el pecho, la parte superior de la espalda y de los brazos, crecen en tamaño y aumentan su producción de sebo.
El crecimiento del Cutibacterium acnes: El aumento en la producción de sebo favorece el crecimiento de una bacteria llamada Cutibacterium acnes - parte del conjunto de bacterias que viven en los folículos pilosebáceos de la piel sana, ya que el sebo es su fuente de nutrientes.
Según estudios clínicos, la presencia de andrógenos es un factor importante en el desarrollo del acné. De hecho, el acné no suele desarrollarse antes del período prepuberal, también conocido como adrenarquia, es decir, el momento en que se aumentan los niveles de sulfato de dehidroepiandrosterona (DHEA). DHEA es una hormona sexual masculina (andrógeno) que está presente en los hombres y las mujeres y desempeña un papel importante en el desarrollo de características sexuales secundarias masculinas durante la pubertad. El cuerpo puede convertir DHEA en andrógenos más potentes, como la testosterona y la androstenediona, y también puede convertirse en la hormona femenina estrógeno.
Los resultados de varios estudios sugieren que puede haber una asociación entre el desarrollo del acné y un alto consumo de leche y productos lácteos. Asimismo, se ha establecido una relación entre la aparición del acné y las dietas con una alta carga glucémica, como la pasta, el pan, las galletas, los cereales, el arroz blanco o la sandía. Estos tipos de alimentos elevan los niveles de una sustancia llamada el factor de crecimiento insulínico (IGF), que puede favorecer el desarrollo del acné.
La resistencia a la insulina también podría ser uno de los factores que favorece la aparición del acné, ya que puede estimular una mayor producción de andrógenos, y se asocia con niveles más altos en sangre del factor de crecimiento insulínico tipo 1 (IGF-1), que está relacionado con un nivel más alto de secreción de sebo facial.