La dermatitis es una afección inflamatoria de la piel que puede causar picazón, enrojecimiento, sequedad y descamación. Existen diferentes tipos de dermatitis, incluyendo la dermatitis atópica, la dermatitis perioral y la dermatitis de contacto. El tratamiento de la dermatitis varía según el tipo y la gravedad de la afección. En algunos casos, se pueden utilizar antibióticos para tratar la dermatitis, especialmente si hay una infección bacteriana presente.
Tipos de dermatitis y sus características
Es crucial diferenciar entre los distintos tipos de dermatitis para aplicar el tratamiento adecuado. A continuación, se describen algunos de los tipos más comunes:
- Dermatitis atópica: Es una enfermedad inflamatoria crónica que cursa en brotes. Su alta prevalencia en la edad pediátrica hace que en ocasiones se subestime el impacto de la enfermedad en la calidad de vida de los pacientes. Las lesiones cutáneas son extremadamente pruriginosas (causan picor). Generalmente son niños que lloran bastante, especialmente por la noche.
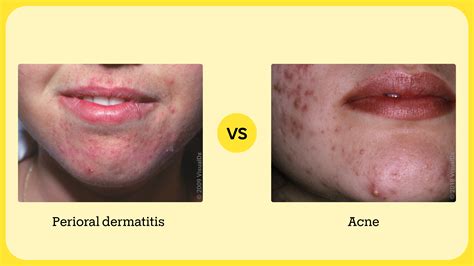
- Dermatitis perioral: Puede parecerse mucho a la dermatitis atópica y para los médicos de atención primaria, la similitud en su presentación llega a crear desafíos a la hora de brindar el tratamiento adecuado y saber cuándo es necesario derivar al paciente a un dermatólogo. La dermatitis perioral o periorificial se presenta con un fondo de eritema (rojez) sobre el que aparecen agrupadas pequeñas pápulas o pústulas (granitos rojos o con pus), con descamación variable. Alrededor de la boca típicamente deja un pequeño margen sin lesiones adyacente al labio, afecta a surco nasogeniano y puede extenderse hasta la base de las aletas nasales y mentón.
- Dermatitis de contacto: Puede ser irritativa o alérgica. La dermatitis alérgica de contacto presenta lesiones similares a las de la DA pero limitadas al área de contacto con el material.
Microbiota de la piel y antibióticos para la dermatitis atópica
Un nuevo estudio en Science Translational Medicine revela que han obtenido péptidos de las bacterias de la flora cutánea humana que eliminan de manera específica la infección por Staphylococcus aureus. A partir de bacterias simbióticas con el organismo hospedador, en este caso la piel humana, un grupo de científicos de la Universidad de California en San Diego (UCSD) elaboró lociones personalizadas que sirvieron para luchar contra la colonización de S. aureus. Algunas de esas cepas de bacterias beneficiosas llegaron incluso a suprimir el crecimiento de Staphylococcus aureus resistente a la meticilina (MRSA), uno de los patógenos más resistentes, que en ocasiones puede ser letal.

Los investigadores aislaron dos nuevos péptidos antimicrobianos de la microflora cutánea. Los péptidos son un tipo de agente antibacteriano que también produce el sistema inmune humano, pero los que aislaron de los microorganismos resultaron más eficaces en la eliminación de S. aureus que los propios péptidos humanos. Cuando se administraron ambos agentes en combinación se potenciaron los resultados. Las bacterias que producían los péptidos antimicrobianos no inhibían el crecimiento de otros microorganismos que se asocian con la piel sana, como Propionibacterium acnes, Staphylococcus epidermidis y Corynebacterium minutissimum.
El conocimiento de los genes bacterianos específicos que codifican los péptidos antimicrobianos permitió a los científicos identificar un pequeño número de bacterias que preservan la salud en la piel de los pacientes con dermatitis atópica y desarrollar así lociones personalizadas para cada individuo. La agencia reguladora estadounidense FDA ya dio el visto bueno para un ensayo con esta terapia individualizada, que está en marcha.
Tratamiento antibiótico para la dermatitis perioral
La Dra. Lipner generalmente prescribe el uso de antibiótico, en vía de administración tópica (metronidazol) para el manejo de la dermatitis perioral u oral (doxiciclina) para casos más graves. Los síntomas de la dermatitis perioral generalmente se resuelven rápido con el tratamiento adecuado, añadió.
Antibióticos tópicos utilizados en dermatología
Los antibióticos tópicos son útiles en el tratamiento de infecciones bacterianas cutáneas primarias y secundarias, así como en enfermedades de la piel como el acné y la rosácea. Algunos de los antibióticos tópicos más comunes incluyen:
- Mupirocina: Es un antibiótico tópico de amplio espectro con buena actividad antimicrobiana frente a estafilococos, estreptococos y ciertas bacterias Gram-negativas. Se utiliza para el tratamiento de infecciones cutáneas bacterianas primarias y secundarias.
- Ácido fusídico: Su actividad antibacteriana se limita casi exclusivamente a las bacterias Gram-positivas, siendo muy eficaz frente al Staphylococcus aureus, incluidas las cepas productoras de penicilinasas y las resistentes a la meticilina. Se ha indicado en el tratamiento de infecciones de piel y tejidos blandos leves a moderadamente severos.
- Gentamicina: Presenta actividad frente a Pseudomonas aeruginosa y estreptococos.
- Retapamulina: Es una pleuromutilina semisintética que tiene una potente actividad frente a bacterias Gram-positivas y algunas Gram-negativas.
- Sulfadiazina de plata: Es muy eficaz frente a una gran variedad de bacterias Gram-positivas y Gram-negativas, incluyendo Staphylococcus aureus y Pseudomonas aeruginosa. También tiene actividad frente a hongos.
- Clindamicina: Indicado para el tratamiento del acné vulgar leve-moderado y foliculitis.
- Eritromicina: Es bactericida contra bacterias Gram-positivas y se utiliza en el tratamiento del acné vulgar.
- Metronidazol: Está indicado para el tratamiento del eritema, pápulas y pústulas inflamatorias de la rosácea.
Es importante tener en cuenta que el uso excesivo de antibióticos tópicos puede llevar al desarrollo de resistencia bacteriana. Por lo tanto, se recomienda utilizarlos solo cuando sea necesario y bajo la supervisión de un médico.
Cuidado de la piel atópica
El cuidado de la piel atópica es fundamental para controlar la enfermedad y reducir la necesidad de medicamentos. La piel atópica se caracteriza por una alteración en la función barrera de la piel con una elevada tasa de pérdida de agua transepidérmica, disminución en la capacidad de retención de la misma en la epidermis y una menor cantidad de lípidos y ceramidas intraepidérmicas. Esto da lugar a una piel seca y pruriginosa que precisa una higiene cuidadosa, evitando la irritación, y la aplicación diaria de emolientes que constituyen un pilar fundamental en el tratamiento de la DA independientemente de su gravedad.
Aquí hay algunas recomendaciones:
- Aseo e higiene: Se recomienda baño breve o ducha a diario, seguido de la aplicación inmediata de emolientes, para evitar la evaporación del agua de la piel. Conviene emplear jabones de pH ácido (45). Se recomienda evitar las fuentes de calor y recurrir a toallas suaves, sin frotar la piel. Es aconsejable mantener las uñas cortas y limpias5.
- Emolientes e hidratantes: Puesto que muchos emolientes basan su acción en el aumento del contenido de agua de la epidermis, a menudo se emplean ambos términos indistintamente6. La aplicación de emolientes forma parte del tratamiento de mantenimiento de la DA5. No ha podido demostrarse que la aplicación regular de emolientes mejore de forma directa la DA, sin embargo ayudan a mejorar el aspecto de la piel atópica, y proporcionan sensación de bienestar al reducir el prurito y facilitar la reepitelización de la piel6-8. Se recomienda su aplicación 3 minutos después del baño, con la piel todavía húmeda, y aplicárselo tantas veces como sea necesario, recomendándose un mínimo de 2 veces al día5.
- Evitar desencadenantes: Evitar infecciones. Existe un aumento de la colonización por Staphylococcus aureus, que está presente en más del 90% de los niños con DA, tanto en piel afecta como en piel sana, frente al 5% en niños sin dermatitis. Es posible que el Staphylococcus aureus desempeñe algún papel como desencadenante de los brotes, mediado por una reacción de superantígenos que estimularían la activación de los linfocitos T y los macrófagos.
- Factores medioambientales: El clima templado y húmedo favorece la humidificación del estrato córneo, por lo que es mejor tolerado que el clima frío y seco. El calor excesivo y el sudor pueden desencadenar brotes de dermatitis. La exposición solar suele tener un efecto beneficioso. En cuanto a la ropa se recomienda el uso de prendas de algodón y evitar la lana, fibras sintéticas, plástico o gomas, así como cualquier prenda oclusiva que favorezca la sudoración, ya que el sudor es un factor importante como desencadenante de brotes en la DA.
Tabla de tratamientos comunes para la dermatitis
| Tratamiento | Descripción | Indicaciones |
|---|---|---|
| Corticoides tópicos | Antiinflamatorios que reducen la inflamación y el picor. | Brotes de eczema, dermatitis atópica. |
| Emolientes | Hidratantes que restauran la barrera cutánea. | Piel seca, mantenimiento de la piel atópica. |
| Antibióticos tópicos | Combaten infecciones bacterianas en la piel. | Infecciones cutáneas bacterianas, dermatitis perioral. |
| Antibióticos orales | Para casos más graves de infección bacteriana. | Dermatitis perioral severa, infecciones cutáneas extensas. |
| Inmunosupresores tópicos | Alternativa a los corticoides para reducir la inflamación. | Eczemas extensos, áreas sensibles como rostro y párpados. |
¿Cuándo derivar a un dermatólogo?
Si un paciente dice que tiene una erupción cutánea, la Dra. Emily Milam, dermatóloga de la Grossman School of Medicine de NYU, en Nueva York, aconseja a los médicos de atención primaria que primero determinen la causa. Si la erupción es una irritación de la piel, podría tratarse cambiando de antitranspirantes o aconsejando a los pacientes que se laven adecuadamente las zonas afectadas. Lo que puede parecer una erupción podría ser una irritación provocada por la transpiración u otros fluidos corporales.
La Dra. Milam agregó que, si una erupción parece especialmente sensible a la luz o que está correlacionada con dolor en las articulaciones o fiebre, los médicos deben referir a los pacientes a un dermatólogo. El acné con cicatrices o con bultos en la piel y protuberancias rojas amerita una visita al dermatólogo. Lo mismo ocurre con los casos de eccema grave, así como con la psoriasis y el vitiligo. Es probable que los dermatólogos tengan el mayor conocimiento sobre los medicamentos biológicos que podrían ser apropiados para el tratamiento en estos casos, acotó la Dra. Milam, pero un médico de atención primaria podría recetar productos biológicos si se siente cómodo haciéndolo.
Los médicos de atención primaria deben utilizar su propio criterio sobre cuándo derivar a los pacientes: no existen recomendaciones sobre el plazo para decidir si un tratamiento está fallando. "Si el tratamiento no funciona a pesar de los mejores esfuerzos del paciente y del médico, es razonable consultar a un especialista en dermatología", afirmó la Dra. Milam.
¿Qué es la dermatitis atópica?
tags: #antibioticos #para #la #dermatitis