La dermatitis es una inflamación de la piel que puede manifestarse de diversas formas, incluyendo la dermatitis atópica, de contacto y seborreica. Los síntomas comunes incluyen enrojecimiento, picazón intensa, hinchazón, ampollas y piel seca o agrietada. Estos síntomas pueden ser crónicos y debilitantes, afectando significativamente la calidad de vida de quienes la padecen.

Lesiones de dermatitis atópica en la piel de un niño.
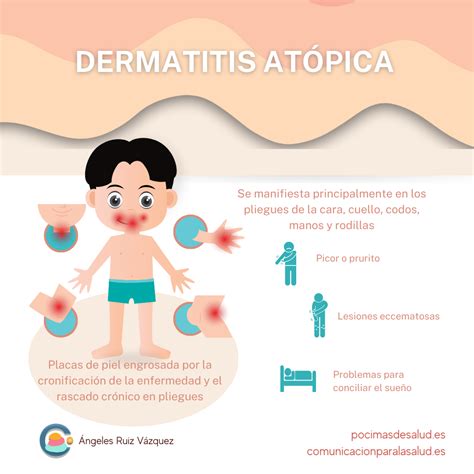
¿Qué es la Dermatitis Atópica?
La dermatitis atópica (DA) es la forma más común de eccema en niños, aunque puede afectar a cualquier edad. Se asocia frecuentemente con asma, rinitis y alergia alimentaria. Es una enfermedad inflamatoria crónica de la piel, no contagiosa, que se caracteriza por lesiones eccematosas de distribución y morfología características, piel seca y picor intenso. La DA es benigna pero puede llegar a alterar la calidad de vida de una forma notoria.
Los recursos personales, sociales, emocionales y financieros de los pacientes, de sus cuidadores y del sistema de salud se ven inmensamente afectados por la carga que supone esta enfermedad si no se trata adecuadamente. En algunos casos (no en todos) es posible demostrar la existencia de alergia a uno o varios alimentos, o a otros alérgenos (ácaros del polvo, epitelios de animales, etc.).
Por otra parte, entre un 16 y un 25 % de las DA no están asociadas a enfermedades atópicas y tienen niveles bajos de IgE. El emperador Octavio Augusto ya sufría dermatitis atópica (DA), según se describe en la crónica del historiador Suetonio; en ella se cuenta que Augusto tenía “mucho picor en la piel, rinitis estacional y opresión torácica”.
Las primeras descripciones médicas de DA no aparecen hasta el siglo XIX, al principio se utilizaron términos como neurodermitis difusa, prúrigo-eccema constitucional, eccema endógeno o prurigo diatésico de Besnier. El término atopia fue utilizado por primera vez por Coca en 1923 para describir un grupo de manifestaciones asociadas: dermatitis atópica, asma y rinitis.
Prevalencia y Causas de la Dermatitis Atópica
La DA es un problema de salud con un aumento notable de la frecuencia en los últimos años que afecta del 10 al 20 % de los niños, principalmente en países con estilo de vida occidental. En adultos, la afectación se estima entre un 1 y un 3 %. En un estudio realizado por la Sociedad de Alergología e Inmunología Clínica, Alergológica 2015, el 3,4 % de los pacientes que acudía por primera vez a la consulta del alergólogo lo hacían por padecer dermatitis atópica, con un predominio de los niños (63,9 %) sobre los adultos (36,1 %).
El aumento de frecuencia de DA es paralelo al de las otras enfermedades atópicas. Se desconocen las causas del aumento en la prevalencia de la DA en la edad pediátrica aunque varios estudios orientan a posibles causas genéticas y factores medioambientales como los potenciales contribuyentes. La reducción de las infecciones en la infancia puede ser responsable de la desviación del sistema inmunitario hacia las respuestas de tipo alérgico.
Algunos estudios han sugerido que las infecciones víricas o bacterianas tempranas podrían proteger frente al desarrollo de enfermedades atópicas. A esta hipótesis se la conoce como teoría de la higiene y viene respaldada por datos epidemiológicos que indican una reducción del riesgo de aparición de enfermedades alérgicas en los niños a medida que aumenta el número de hermanos, en los niños que pasan los primeros años de vida en granjas y cuando existen infecciones orofecales frecuentes que se consideran un indicador general de “mala higiene”.
Otras teorías defienden que la DA se debe a un defecto del sistema inmunitario que, secundariamente, afecta a la piel (teoría de dentro-para-afuera) o, por el contrario, que es el resultado de una afectación de la barrera cutánea (teoría de fuera-para-adentro) la que da lugar al cuadro clínico. Al mismo tiempo, también se ha postulado que la piel de los pacientes con DA se puede hacer vulnerable a la sensibilización por la exposición a la polución atmosférica.
Manifestaciones Clínicas y Diagnóstico
Las primeras manifestaciones de la DA suelen aparecer en la infancia. Un 60 % de los niños afectados la manifiesta en el primer año de vida y el 90 %, antes de los 5 años. Numerosos estudios sugieren que la DA afecta a ambos sexos por igual. La mayor parte de los niños con DA presentan una enfermedad de transcurso leve (67 %) y el restante 33 %, una DA moderada o grave.
En los estudios publicados en la década de 1980 se sugería que aproximadamente en el 84 % de los pacientes la enfermedad remitía durante la adolescencia. Sin embargo, estudios más recientes ofrecen resultados mucho menos alentadores, ya que, en el mejor de los casos, solo un tercio de los pacientes queda libre de lesiones durante la adolescencia. En lo que coinciden todos los estudios es en que existe una disminución de la gravedad de la enfermedad durante este período. No obstante, en muchos casos puede volver a manifestarse en la edad adulta.
Las características clínicas esenciales de la DA son: piel seca, presencia de picor y lesiones eccematosas con una distribución típica, que cursan de forma crónica o en brotes, junto con los antecedentes de enfermedad atópica. El prurito (picor) es la característica fundamental de la DA. Su intensidad es variable, suele empeorar por la noche y provoca rascado compulsivo, lo que deriva en liquenificación; los pacientes con dermatitis atópica presentan una disminución del umbral del picor.
En las exacerbaciones de la dermatitis es frecuente que la afectación sea generalizada y simétrica, mientras que en las fases subaguda y crónica, las lesiones tienden a localizarse en zonas concretas, habitualmente accesibles al rascado.No existe una única lesión cutánea. Las lesiones pueden variar en su forma según la fase de eczcema (aguda, subaguda y crónica), y en su distribución, en función de la edad del paciente (fases de lactante, infantil y del adulto).
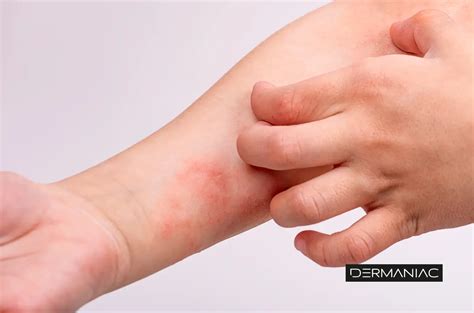
Ejemplos de lesiones en las diferentes fases de la dermatitis atópica.
No existe ninguna prueba de laboratorio específica para el diagnóstico de DA. Por tanto, el diagnóstico se basa en la presencia de un conjunto de síntomas y signos clínicos, junto con varias características asociadas, datos de la historia personal y familiar, factores desencadenantes, datos serológicos e incluso la presencia de complicaciones de la propia enfermedad. Hanifin y Rajka establecieron en 1980 los criterios diagnósticos de la DA que constan de 4 criterios mayores y 23 menores.
La estimación de la gravedad de la dermatitis es difícil, dado que no existe ningún marcador objetivo. Los métodos más extendidos para graduar la gravedad de la dermatitis son los índices SCORAD (SCORing Atopic Dermatitis) y EASI (Eczema Area and Severity Index) que combinan criterios objetivos (extensión e intensidad de las lesiones). Además, el índice SCORAD añade criterios subjetivos (picor durante el día y alteración del sueño). El picor intenso y la distribución típica son claves para el diagnóstico.
Otras enfermedades que deben descartarse y que podrían presentar, además, manifestaciones cutáneas son los déficits nutricionales o la enfermedad celíaca. Las pruebas cutáneas de lectura inmediata (prick-test) con alérgenos, también incluidas entre los criterios diagnósticos, demuestran una respuesta inmediata positiva hasta en un ٨٠ ٪ de pacientes con DA.
Tratamientos para la Dermatitis Atópica
En la DA debemos individualizar cada tratamiento; identificar y reducir los efectos causales o exacerbantes. Es imprescindible establecer una buena relación entre médico-paciente y sus familiares; conviene explicar las características de la enfermedad y su evolución a brotes. Es vital una adecuada hidratación de la piel y una reducción de los factores desencadenantes de la dermatitis.
Así, deben evitarse cambios bruscos y extremos de temperatura y humedad, duchas frecuentes, ejercicio, estrés, sudoración, ciertos tipos de tejidos (lana, fibras sintéticas), contacto con detergentes, etc. Son preferibles los baños a las duchas, con una temperatura templada (el calor puede aumentar el picor) y usar emulsiones sin jabón.
Antes de salir del agua, puede resultar beneficiosa la aplicación de un aceite dermatológico que forme una película grasa y retenga la humedad cutánea. El secado tras el baño se efectuará sin frotar, con un tejido de algodón suave. Hay que aplicar una crema, leche corporal o pomada hidratante y emoliente inmediatamente después del baño para mantener la hidratación de la piel.
Se aconseja aplicar las cremas hidratantes dos veces al día y aumentar la frecuencia cuando la piel esté más seca, por ejemplo, en los meses más fríos. Las cremas más grasas son más eficaces en su función de hidratación pero son menos cosméticas y, por consiguiente, peor aceptadas por el paciente.
En los pacientes en los que se ha comprobado de forma objetiva la exacerbación de la DA por un alimento concreto, se beneficiarán de la evitación de los alimentos implicados. Sin embargo, se deben evitar las dietas restrictivas indiscriminadas que conllevan una grave alteración de la calidad de vida y riesgo de malnutrición.
Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad. Durante los brotes, el tratamiento de primera línea son los corticoides tópicos, que son muy efectivos pero no están exentos de efectos secundarios tales como la atrofia cutánea, entre otros. Es necesario instruir en su buen uso y evitar el miedo exagerado (cortisonofobia).
Incapacidad Laboral por Dermatitis
La picazón constante, el dolor y la posible infección secundaria pueden interferir con la capacidad de concentración y la realización de tareas diarias. Las limitaciones causadas por la dermatitis pueden llevar a alguien a solicitar una incapacidad permanente debido a la interferencia con el sueño, la movilidad restringida, la necesidad de evitar ciertos productos químicos en el trabajo y el impacto psicológico.
El tratamiento frecuente y la necesidad de controlar los desencadenantes también pueden interrumpir la rutina laboral, haciendo difícil mantener un empleo regular. La evaluación para la incapacidad laboral considerará la gravedad de la dermatitis, su impacto en las funciones laborales y la efectividad del tratamiento en el control de los síntomas.
¿Qué es y cómo tratar una dermatitis atópica?
Tipos y Grados de Incapacidad Laboral por Dermatitis
La dermatitis puede afectar significativamente la capacidad de una persona para trabajar, y en casos graves, puede ser motivo para solicitar diferentes grados de incapacidad laboral. A continuación, se detallan los tipos y grados de incapacidad laboral que pueden aplicarse en casos de dermatitis:
- Incapacidad Parcial: Se refiere a una reducción del rendimiento laboral de al menos un 33%. En el contexto de la dermatitis, esto puede incluir dificultades como picazón constante y distracción, la necesidad de rascarse que puede interrumpir la concentración y la eficiencia en el trabajo. Además, la inflamación y el dolor pueden reducir la capacidad para realizar tareas que requieren el uso de las manos o la movilidad.
- Incapacidad Permanente Total: Implica la imposibilidad de realizar el trabajo habitual. En el caso de la dermatitis, esto podría deberse a la severidad de los síntomas que no responden adecuadamente al tratamiento, haciendo imposible desempeñar las funciones específicas del trabajo. Asimismo, si el entorno laboral contiene alérgenos o irritantes que no se pueden evitar, esto podría incapacitar a la persona para continuar en su puesto.
- Incapacidad Permanente Total Cualificada: Es una categoría especial para personas mayores de 55 años, que incrementa la base de cálculo de la pensión en un 20%. Esta consideración se basa en la reducción de la capacidad de adaptación de quien está más cerca de la jubilación.
- Incapacidad Permanente Absoluta: Implica la imposibilidad de realizar cualquier tipo de trabajo. Para personas con dermatitis, esto puede deberse a una extensa afectación de la piel, donde la dermatitis que cubre grandes áreas del cuerpo y provoca dolor constante puede incapacitar a la persona para realizar cualquier tipo de tarea laboral.
- Gran Invalidez: Se refiere a la situación en la que una persona necesita ayuda para realizar las actividades básicas de la vida diaria debido a la gravedad de su condición. En el caso de la dermatitis, esto puede incluir dependencia para el cuidado personal, como vestirse, bañarse o alimentarse, ya que las áreas afectadas pueden hacer doloroso o difícil el autocuidado. Además, las infecciones secundarias o la severidad de los síntomas pueden requerir ayuda continua de un cuidador, subrayando la necesidad de asistencia constante.
Requisitos para Solicitar la Incapacidad Permanente por Dermatitis
Para solicitar una incapacidad laboral por dermatitis, es crucial cumplir con los siguientes requisitos:
- Diagnóstico Médico: Un diagnóstico médico detallado realizado por un dermatólogo es esencial. Este debe incluir la historia clínica completa, describiendo los síntomas, su inicio, factores desencadenantes y antecedentes familiares, así como un examen físico que evalúe la extensión y severidad de la inflamación y otros signos visibles.
- Cotización Mínima: Los menores de 31 años deben haber contribuido al sistema de seguridad social durante un tercio del tiempo transcurrido desde que cumplieron 16 años. Los mayores de dicha edad necesitan haber aportado durante un cuarto del tiempo desde los 20 años, con un mínimo de cinco años de cotizaciones, y al menos el 20% de ese tiempo debe ser en los últimos diez años.
- Documentación Necesaria: Se requieren informes médicos que respalden la gravedad de la condición, incluyendo resultados de pruebas de laboratorio, como biopsias de piel, y documentaciones de tratamientos previos y su efectividad. Los informes deben demostrar cómo la dermatitis impacta negativamente en la capacidad laboral del paciente, justificando así la necesidad de incapacidad.
Procedimiento para Solicitar Incapacidad por Dermatitis
La solicitud se inicia cuando la dermatitis afecta la capacidad laboral del paciente, lo que implica estar de baja médica. El segundo paso es reunir la documentación médica pertinente. Esto incluye un diagnóstico detallado de la dermatitis realizado por un dermatólogo, informes sobre la severidad y extensión de la enfermedad, resultados de pruebas de laboratorio como biopsias de piel, y registros de tratamientos previos y su efectividad.
Si la solicitud es rechazada, se puede presentar una reclamación ante el Instituto Nacional de la Seguridad Social (INSS). Es fundamental adjuntar todos los informes médicos que demuestren la severidad de la dermatitis y su impacto en la capacidad laboral del solicitante. La documentación debe ser exhaustiva y detallada para fortalecer la reclamación.
En caso de que la reclamación sea denegada, es posible iniciar un proceso judicial en los tribunales de lo Social. Contar con un abogado especializado en incapacidad es recomendable para asegurar una representación y defensa adecuadas durante el procedimiento legal. Este paso es crucial para garantizar que se consideren todos los aspectos médicos y legales de la incapacidad por dermatitis.
Plazos y Tiempos
El INSS tiene un plazo de 135 días para expresar una resolución sobre la solicitud de incapacidad por dermatitis. Si no se recibe una respuesta dentro de este período, la solicitud se considera rechazada por silencio administrativo.
Una vez recibida la resolución, el solicitante dispone de 30 días hábiles para presentar una reclamación administrativa si no está de acuerdo con la decisión. En caso de que la reclamación sea denegada, el solicitante tiene 30 días hábiles, a partir de la notificación del rechazo, para iniciar un proceso judicial mediante demanda ante los tribunales de lo Social, o tras alcanzar los 45 días hábiles desde la presentación de la reclamación previa, sin haber recibido contestación.
Evaluación de la Dermatitis para la Incapacidad Laboral
La evaluación de la dermatitis es un proceso esencial para determinar el impacto de la enfermedad en la capacidad laboral del individuo y para justificar una posible incapacidad. Este proceso incluye una evaluación funcional detallada y la revisión por parte de un tribunal médico, que asegura una valoración completa y precisa de la condición.
- Evaluación Funcional: Se fundamenta en un análisis exhaustivo de cómo la dermatitis afecta las actividades diarias y la capacidad de trabajo del paciente. Este análisis incluye la evaluación de la extensión y severidad de los síntomas, como la picazón, inflamación y lesiones cutáneas, y cómo estos afectan la capacidad para realizar tareas específicas en el entorno laboral. Además, se consideran las limitaciones físicas y las necesidades de tratamiento continuo que podrían interferir con el desempeño laboral.
- Tribunal Médico: Se encarga de revisar el diagnóstico y la documentación médica presentada para determinar la validez de la solicitud de incapacidad. Este organismo evalúa la severidad de la dermatitis, los informes funcionales y la adecuación de los tratamientos recibidos. Su objetivo es establecer si la dermatitis realmente impide al paciente cumplir con sus responsabilidades laborales y si la incapacidad solicitada está justificada según los criterios establecidos.
Baja Laboral por Dermatitis
La baja laboral por dermatitis se concede cuando la enfermedad interfiere significativamente con la capacidad del empleado para desempeñar sus funciones laborales. Durante el período de baja, el trabajador puede recibir subsidios por incapacidad temporal mientras se somete a tratamientos y se recupera. La duración de la baja dependerá de la evolución de la dermatitis y de la efectividad de las medidas terapéuticas aplicadas, llegando a ser de más de un año.
Recomendaciones para una Solicitud de Incapacidad Efectiva
Para garantizar una solicitud de incapacidad efectiva, es importante seguir ciertas recomendaciones que faciliten el proceso y aseguren que se cubran todos los aspectos necesarios para una evaluación completa.
- Documentación: Es crucial recopilar y presentar todos los informes médicos relevantes, que incluyan diagnósticos detallados, resultados de pruebas, y descripciones de la severidad de la dermatitis. Estos documentos deben ser emitidos por dermatólogos y otros especialistas que han tratado al paciente, y deben reflejar claramente cómo la dermatitis afecta su capacidad laboral.
- Asesoramiento Legal: Consultar con abogados de incapacidades es altamente recomendable. Estos profesionales pueden ofrecer orientación sobre el proceso de solicitud de incapacidad, ayudar a preparar la documentación necesaria, y representar al solicitante en caso de que sea necesario presentar una reclamación o iniciar un proceso judicial.
- Casos Reales: Revisar casos reales de éxito puede proporcionar una visión valiosa sobre cómo otros han navegado por el proceso de solicitud de incapacidad por dermatitis. Estos ejemplos pueden ofrecer una guía práctica sobre las estrategias utilizadas y los desafíos superados, ayudando a mejorar la preparación y la gestión de la propia solicitud.
Relación entre la dermatitis atópica y las alergias.
Tabla Resumen de Tipos de Incapacidad Laboral por Dermatitis
| Tipo de Incapacidad | Descripción | Impacto en el Trabajo |
|---|---|---|
| Parcial | Reducción del rendimiento laboral (al menos 33%) | Dificultades de concentración, interrupciones frecuentes |
| Permanente Total | Imposibilidad de realizar el trabajo habitual | Síntomas severos que impiden el desempeño laboral |
| Permanente Total Cualificada | Similar a la total, con incremento de la pensión para mayores de 55 años | Reducción de la capacidad de adaptación al trabajo |
| Absoluta | Imposibilidad de realizar cualquier tipo de trabajo | Afectación extensa de la piel y dolor constante |
| Gran Invalidez | Necesidad de ayuda para actividades básicas de la vida diaria | Dependencia para el cuidado personal |
tags: #baja #laboral #por #dermatitis #atopica