El cáncer de piel es la forma más común de cáncer en los seres humanos. De hecho, uno de cada tres nuevos cánceres detectados es cáncer de piel.
El cáncer de piel es aquel que crece en las células de la piel, las cuales están continuamente renovándose. Las nuevas células nacen para reemplazar a otras que mueren y el cáncer altera este ritmo natural, haciendo que nazcan nuevas células cuando no son necesarias o que las viejas células que deberían morir, no mueran. Cuando las células crecen de forma independiente es lo que se llama tumor, que puede ser benigno o maligno, dependiendo de su capacidad de extensión a otras partes del cuerpo y de producir consecuencias graves para la salud de la persona.
Tipos de Cáncer de Piel
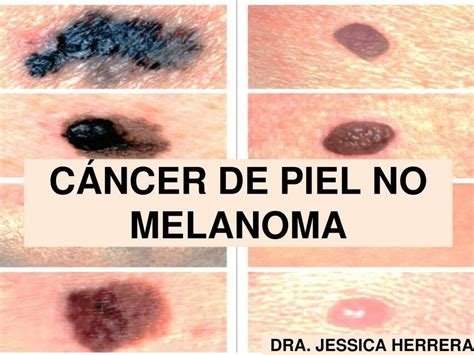
Existen dos tipos de cáncer cutáneo: el melanoma, que es el más peligroso por su tendencia a propagarse a otras partes del cuerpo o tejidos, y constituye solo el 2% de los casos de cánceres de piel; y el cáncer de piel no melanoma. Dentro de esta segunda clasificación, encontramos los tumores de células basales y los de células escamosas.
¿Qué es el cáncer de células basales?
Se trata del tipo de cáncer más frecuente en humanos y también del tumor de piel más común (ocho de diez casos, según la American Cancer Society). Se produce en la capa más interna de la epidermis, llamada capa de células basales. Suele surgir en las zonas expuestas al sol como la cabeza y el cuello y suele detectarse en personas de mediana edad o edad avanzada.
Su crecimiento es lento, pero progresivo. Aunque no suele propagarse a otras partes del cuerpo -no tiene capacidad de metástasis-, debe tratarse para evitar que se extienda a otras áreas cercanas o llegar a afectar a los huesos o a tejidos bajo la piel.
Su pronóstico suele ser muy bueno, aunque debe eliminarse por completo para que no se reproduzca en el mismo lugar. Por otra parte, quienes lo han sufrido tienen mayores probabilidades de padecer otros cánceres de piel en otras zonas del cuerpo.
¿Qué es el cáncer de células escamosas?
Este tipo de tumor es una proliferación maligna de un tipo de células de la piel, los queratinocitos, que se desarrolla en la capa de las células escamosas de la epidermis (la más externa). Constituye alrededor de dos de cada diez casos de cáncer de piel y suele aparecer en las áreas del cuerpo expuestas al sol como la cara, las orejas, los labios y el dorso de las manos, así como en cicatrices o llagas crónicas. Se presenta en forma de tumor que crece, se ulcera y sangra rápidamente.
Este tipo de cáncer cuenta con más posibilidades de extenderse hacia las capas más profundas de la piel o de invadir los ganglios linfáticos que los cánceres de células basales, pero sólo en los casos avanzados, por lo que resulta crucial un diagnóstico temprano.
Incidencia del Cáncer de Piel No Melanoma
En la actualidad, el cáncer de piel a nivel mundial, es una patología con una frecuencia de progresión ascendente (1). En España, igualmente su incremento también ha seguido esta misma tendencia (2-3). Estos datos se deben al interés de diferentes grupos de investigación que abordan esta patología desde diferentes puntos de vista habiéndose conseguido con ello múltiples logros científicos. La revisión bibliográfica realizada en torno a este tema arroja que en los últimos 10 años se han realizado un total de 34.838 aportaciones, las cuales representan una progresión geométrica ascendente desde el año 2009 hasta la actualidad.
También ha crecido la incidencia del carcinoma de células escamosas, debido probablemente, como barajan los expertos, a la mayor exposición a la luz solar a la que se somete la población en la actualidad.
El carcinoma de células basales es más frecuente en personas de piel blanca, cabello rubio y ojos azules, y de edad mediana o avanzada -es raro antes de los 45 años-, aunque en la actualidad se manifiesta cada vez con mayor frecuencia en personas jóvenes. De hecho, su incidencia está aumentando un 10% anual, de acuerdo a datos de la Asociación Española Contra el Cáncer (AECC).
En conjunto, las cifras de cáncer de piel, incluido el melanoma, se triplican cada década en el mundo. En España, la incidencia ha aumentado un 38% en los últimos cuatro años, de acuerdo a la Organización Mundial de la Salud.
Causas y Factores de Riesgo
La exposición excesiva al sol y los factores genéticos son dos de las principales causas de los cánceres de piel; de hecho, el sol lo es en nueve de cada diez casos. Y es que nuestra piel absorbe las radiaciones ultravioletas emitidas por el sol a lo largo de toda nuestra vida. Estas radiaciones se acumulan y a largo plazo causan daños irreversibles. Se calcula que al cumplir los 18 años una persona ya se ha expuesto al 80% del total de las radiaciones solares que absorberá en toda su vida, por lo que resulta fundamental evitar el daño solar desde el nacimiento.
Como explica la Asociación Española contra el Cáncer (AECC), el ADN de las células absorbe la luz ultravioleta, lo que provoca daños celulares. Cuando estos no son reparados debido a mutaciones en los genes responsables de esta tarea, los trastornos se acumulan y se produce su transformación maligna.
Los factores de riesgo de los cánceres de piel no melanoma son en general comunes a los del melanoma (el fenotipo cutáneo, la exposición al sol, la edad avanzada y los antecedentes personales o familiares de cáncer de piel). Sin embargo, la incidencia de los carcinomas de células basales y escamosas aumenta también cuando se da alguno de los siguientes factores de riesgo:
- El número de horas de exposición solar acumuladas a lo largo de la vida. En el caso del melanoma, la intensidad de la exposición es más importante que la cantidad.
- Sexo masculino. Los hombres tienen alrededor del doble de probabilidades de padecer cáncer de células basales y alrededor del triple de probabilidades de padecer cáncer de células escamosas, aunque los expertos lo achacan a que reciben más exposición a la luz solar o se protegen en menor medida.
- La exposición a radiaciones (por ejemplo, quienes se han sometido a radioterapia) y a ciertos químicos como el arsénico, la brea de carbón.
- Sistema inmunológico debilitado. Las enfermedades que causan inmunosupresión como el SIDA, o recibir un tratamiento inmunosupresor tras un trasplante de órganos, también aumentan la incidencia de los cánceres cutáneos no melanoma.
- Infección con el virus del papiloma humano. Algunos tipos de virus del papiloma humano (VPHs), especialmente los que afectan a las áreas genitales y a la piel alrededor de las uñas, parecen estar relacionados con los cánceres de piel en esas áreas.
- Tabaquismo. Las personas que fuman tienen mayor probabilidad de padecer cáncer de piel de células escamosas, especialmente en los labios, aunque no es un factor de riesgo para el cáncer de células basales.
- Ciertos tratamientos de la psoriasis. Los tratamientos con psoralenos y luz ultravioleta pueden aumentar el riesgo de padecer cáncer de piel de células escamosas.
- Xerodermiapigmentosa. Se trata de una dolencia hereditaria que reduce la capacidad de las células de la piel para reparar los daños que sufre el ADN a causa de la exposición solar.
- Síndrome de nevo de células basales (también conocido como síndrome del carcinoma nevoide de células basales o síndrome de Gorlin). Se trata de una dolencia congénita poco frecuente, pero quienes la padecen desarrollan numerosos cánceres de células basales a lo largo de su vida, a menudo desde la infancia o la adolescencia.
Síntomas y Signos del Cáncer de Piel No Melanoma
De acuerdo a la American Cancer Society, los cánceres de piel no causan síntomas molestos hasta que aumentan de tamaño y comienzan a causar comezón, sangrado o dolor. Existen, sin embargo, signos previos que se pueden reconocer con antelación:
- Carcinoma de células basales (más frecuente en cabeza y cuello):
- La presencia en la piel de áreas planas, firmes, pálidas o amarillas similares a una cicatriz.
- También de manchas rojizas elevadas que pueden llegar a provocar comezón.
- Protuberancias enrojecidas o rosadas, translúcidas, brillosas y nacaradas que pueden presentar áreas de color azul, marrón o negro.
- Crecimientos de color rosa con bordes elevados y un área inferior en su centro, que podría contener vasos sanguíneos anormales.
- Llagas abiertas, que puede tener supuración o áreas costrosas, que no se curan, o que se curan y luego regresan.
- Sangrado después del afeitado que no se cura en una semana.
- Carcinoma de células escamosas (más habitual en las áreas del cuerpo expuestas al sol como rostro, orejas, cuello, labios y dorso de las manos.
Actividades para la prevención y detección temprana del cáncer de piel
Diagnóstico
El diagnóstico se basa en las características clínicas ya descritas y la utilización de tecnologías especialmente la dermatoscopía (33). Esta técnica consiste en la utilización de un dermatoscopio (Figura 15) que, con un aumento de 10x, permite observar estructuras propias del CB (Figuras 16, 17) (34, 35), no visibles a ojo desnudo y que permiten una altísima aproximación diagnóstica. La microscopía confocal utiliza un microscopio de reflactancia (Figura 18) que consiste en un láser de baja potencia, que permite enfocarse en puntos específicos del tejido, creando imágenes tisulares hasta una profundidad de 250 a 350 micrones, con resolución lateral de 0.5 a 1 micrón y cortes tisulares de 3 a 5 micrones de grosor permitiendo una “biopsia in vivo” con altos niveles de sensibilidad y especificidad (Figura 19) (36, 37). En el grupo de trabajado del autor esta técnica se utiliza hace dos años y ha permitido resolver casos de dificultad diagnóstica (38) como lesiones eritematosas o acrómicas. La biopsia cutánea, previo al tratamiento del tumor, permite ver la variedad histológica y su extensión para una mejor planificación del tratamiento definitivo.
Tratamiento
El tratamiento del cáncer de piel no melanoma depende del tipo, tamaño, ubicación y profundidad de la lesión, así como de la salud general del paciente.
Los objetivos son:
- Remoción o destrucción completa del tumor.
- Preservación del tejido normal.
- Preservar la función.
- Resultado cosmético óptimo.
La remoción completa del tumor es el objetivo principal y no debe ser descuidado en beneficio del cumplimiento de los otros.
Modalidades de tratamiento:
- Cirugía: la cirugía es el tratamiento más común. Existen diferentes técnicas quirúrgicas, como la escisión quirúrgica, la cirugía de Mohs. La escisión quirúrgica implica la extirpación de la lesión y un margen de tejido sano circundante. La cirugía de Mohs es una técnica especializada que permite la eliminación precisa de la lesión, preservando la mayor cantidad posible de tejido sano.
- Radioterapia: utiliza radiación de alta energía para destruir las células cancerosas.
- Terapia fotodinámica: se aplica un medicamento fotosensible a la piel y luego se expone a una luz especial que activa el medicamento y destruye las células cancerosas.
- Terapia tópica: las cremas o geles que contienen medicamentos, como el imiquimod o el 5-fluorouracilo, se pueden aplicar directamente sobre la lesión para destruir las células cancerosas. La terapia tópica se utiliza a menudo para tratar lesiones superficiales y precancerosas.
- Electrocoagulación y curetaje: es el tratamiento de elección para tumores nodulares de bordes bien definidos, de menos de 1 cm de diámetro que están confinados al dermis superior y en aquellos que no estén en zonas de alto riesgo (39).
Prevención
El cáncer de piel es el tipo de cáncer con mayor incidencia en el ser humano, si bien es cierto que, en muchos casos, y siguiendo una serie de recomendaciones y consejos de protección, puede prevenirse. La exposición a la radiación ultravioleta es el principal factor de riesgo del cáncer de piel, por lo que reducir esta exposición es clave para evitar posibles tumores o lesiones de nuestra piel en un futuro.
Algunos consejos para la fotoprotección son:
- Utilizar cremas solares con factor de protección acorde al tipo de piel que corresponda, renovarlas cada dos horas y después de cada baño.
- Utilizar sombreros, gafas de sol y ropa adecuada.
- Evitar tomar el sol en las horas de mayor radiación (entre las 12:00 h y las 16:00 h).

Recuerda que este artículo tiene un fin informativo y no sustituye la valoración médica profesional.