Cuando pensamos en el cáncer, solemos asociarlo con órganos vitales o partes del cuerpo más expuestas. Sin embargo, es importante saber que sus efectos no se limitan a estas áreas, ya que los pies también pueden verse afectados de manera indirecta por esta enfermedad. Aunque no se trata de un tipo de cáncer específico en esta zona, los pies pueden manifestar señales y síntomas relacionados con efectos secundarios de ciertos tratamientos oncológicos.
Comprender esta realidad es clave para una atención integral de la salud, especialmente en pacientes que están atravesando o han superado un proceso oncológico. Incluso si el cáncer no se localiza en esta zona del cuerpo, esta enfermedad y algunos de sus tratamientos pueden afectar a la salud de nuestros pies. Por eso es importante no olvidarse de ellos y hacer un seguimiento apropiado.
El cáncer de piel Melanoma: tipos y tratamiento
Cómo Afecta el Cáncer a los Pies
Un estudio de la Universidad de Extremadura muestra que el 95% de las mujeres con cáncer de mama que se tratan con quimioterapia tienen problemas en los pies tras el inicio del tratamiento. Las alteraciones más frecuentes que presentan son anomalías en las uñas (46%), dolor generalizado (36%), grietas y sequedad (20%), parestesia (19%), pies hinchados (10%), varices (8%), dedos deformados (7%), helomas plantares y durezas en los pies (4%).
El estudio explica que el cuidado de la salud de los pies es un aspecto fundamental para salvaguardar la calidad de vida de las pacientes de cáncer. Además, esta atención podológica evitará la aparición de lesiones cutáneas, infecciones y deformidades durante el tratamiento de quimioterapia.
Por todo ello, en este artículo analizamos cómo afectan los tratamientos contra el cáncer en los pies, llamado síndrome mano-pie, así como las causas y varios consejos.
¿Qué es el Síndrome Mano-Pie?
Existen muchos tratamientos para el cáncer, de los cuales destacamos la quimioterapia y la terapia dirigida por la relación que tienen con nuestros pies. Ambas técnicas tienen efectos secundarios como:
- Dolor de cabeza, muscular o estomacal.
- Fatiga o cansancio desmesurado.
- Afectación neuropática que provoca adormecimiento en la punta de los dedos de los pies.
- Afectación de piel y uñas.
El efecto secundario que más nos afecta a nivel podológico es conocido como el síndrome mano-pie o eritrodisestesia palmoplantar.
Causas del Síndrome Mano-Pie
Como hemos comentado en el apartado anterior, los efectos secundarios los provocan algunos fármacos utilizados contra el cáncer afectando al crecimiento de las células cutáneas y a los pequeños vasos sanguíneos de los pies.
Algunos fármacos tienen mayores probabilidades de causar síndrome mano-pie que otros. Los fármacos de quimioterapia que pueden incentivar dicho problema son: Idarrubicina, Doxorrubicina, Paclitaxel, Doxorubicina liposomal, Citarabina, Docetaxel, Fluorouracilo, Floxuridina y Vemurafenib. Los fármacos de terapia dirigida que probablemente causen el síndrome mano-pie incluyen los siguientes: Sorafenib, Regorafenib, Cabozantinib, Axitinib, Sunitinib y Pazopanib. No todos los pacientes que toman estos medicamentos desarrollan este síndrome.
La gravedad del síndrome puede variar de una persona a otra, incluso, algunas que toman el mismo fármaco para la misma forma de cáncer pueden no tener los mismos síntomas.
Tratamiento del Síndrome Mano-Pie
El síndrome mano-pie, cuando se trata un cáncer con quimioterapia, suele aparecer entre los 2 y 3 meses. Sin embargo, cuando hablamos de terapia dirigida, es mucho más duro durante el primer mes y medio de tratamiento. Si se sienten signos tempranos del síndrome mano-pie o si se nota que los síntomas empeoran, es muy importante consultar al doctor, ya que quizá es recomendable cambiar el tratamiento.
Consejos para Evitar Problemas Mayores
Si sufres esta patología, considera los siguientes consejos:
- No masajear los pies con lociones de ningún tipo ya que se genera fricción y, quizá, el producto que utilicemos no sea el adecuado. La piel puede estar muy débil, lo que conocemos como “piel de pergamino”, y podemos provocarnos lesiones cutáneas.
- Llevar calzado y calcetines transpirables, aunque sean gruesos, es fundamental ya que el aire les afecta.
- No caminar descalzo durante el tratamiento para evitar la fricción. Además, la sensibilidad de nuestros pies se altera y puedes no sentir una lesión provocada con algún elemento que haya en el suelo. Por este motivo, siempre tienes que llevar los pies protegidos.
- Mantener los pies frescos. Una toalla húmeda o colocar en un paño de algodón con hielo durante unos 20 minutos mejorará tu salud podológica.
- Evita el calor de manera directa (como pueden ser las saunas o sentarse al sol).
- El agua caliente en los pies no es positiva si sufres el síndrome mano-pie. Por este motivo, te recomendamos que te duches con agua templada o fría y seques con mucho cuidado la piel.
- Siempre es positivo practicar deporte, pero tendremos que evitar las actividades que ejercen fuerza sobre nuestros pies durante las primeras 6 semanas de tratamiento. Esto incluye trotar, hacer ejercicios aeróbicos y practicar deportes con raqueta como el tenis o el frontón.
- Utiliza productos naturales e intenta evitar el contacto con sustancias químicas como las que componen los suavizantes para la ropa o productos de limpieza.
- Las cremas específicas para el cuidado de los pies, como la Crema U20 Podoactiva, son muy positivas pero al aplicarlas hay que tener especial cuidado y hacerlo con suavidad.
- Es también una de las mejores razones para visitar a un podólogo que pueda eliminar las callosidades, durezas y para que revise tus uñas, ya que, en muchas ocasiones, se alteran por los efectos secundarios del tratamiento pudiendo llegar en algunos casos hasta perderlas. Además, se pueden formar pequeñas vesículas debajo de las uñas, lo que hace que se despeguen de su lecho.
Queremos destacar que el podólogo es el especialista en tratar los problemas en los pies. Por este motivo, estudiando el caso, el especialista dará los consejos pertinentes y acompañará al paciente durante todo el tratamiento. Realizar tratamientos como las plantillas personalizadas pueden ayudar a caminar mejor, dar más estabilidad y confort.

Caso Clínico: Paciente con Cáncer Sometido a Quimioterapia con Problemas en los Pies
En una de nuestras consultas de Podoactiva atendimos a un paciente que llevaba seis meses con quimioterapia. Nuestros profesionales detectaron los siguientes síntomas:
- Aumento de la sensibilidad en la piel con las zonas de apoyo enrojecidas.
- Ligera inflamación alrededor de las uñas del primer dedo de los dos pies.
- Mayor sequedad y quemazón en la zona del arco plantar.
- Grietas en las zonas interiores de los dedos, sobre todo, en el cuarto y en el quinto.
Después de hablar con el paciente y observar los cambios más destacables en los pies, le comentamos que siguiese los consejos expuestos, destacando que usase una crema hidratante específica y un jabón suave para la piel de PH neutro y le explicamos que antes de utilizar cremas calmantes con corticoides, sería positivo que lo consultase con un especialista.
¿Qué hicimos para aliviar los dolores? En este caso propusimos una silicona a medida blanda que rellenara el espacio de debajo de los dedos y se alargara hacia la zona metatarsal para dar mayor confort y disminuir la presión en la zona.
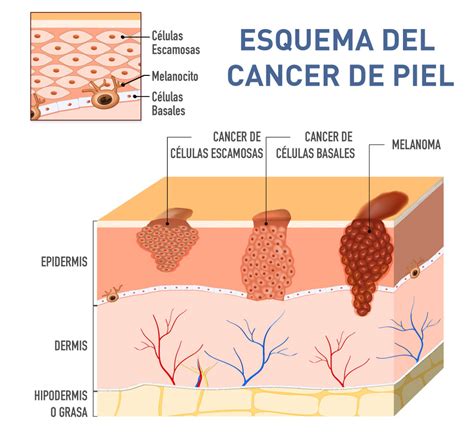
Tipos de Melanoma
El melanoma cutáneo, conocido también como melanoma maligno, es un cáncer que se origina en los melanocitos, que son las células que dan color a la piel a través de la producción de melanina. Esta producción de melanina es un mecanismo de defensa de la propia piel ante el sol y sus radiaciones. El melanoma puede aparecer en cualquier parte de la piel, especialmente en el pecho y la espalda en el caso de los hombres; y en las piernas, en el caso de las mujeres. También es común que aparezcan en el cuello y el rostro.
Sin embargo, esto no significa que no puedan formarse en otras partes del cuerpo como los ojos, la boca o los genitales, pero no suele ser muy habitual. Normalmente, este tipo de tumores tienen color café o negro, puesto que sus células continúan produciendo melanina, aunque, si han dejado de hacerlo, pueden ser de color rosado o incluso blancos. Se trata del cáncer de piel menos común, pero, al mismo tiempo, del más peligroso, porque es más propenso a propagarse a otras partes del cuerpo o tejidos.
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial: Es el más común en la raza blanca. Aparece hacia la cuarta o quinta década de vida, sobre piel en la que ha habido una exposición solar intermitente. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular: Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses. Suele ser muy oscuro, aunque no siempre, y con frecuencia se produce sangrado o ulceración.
- Melanoma sobre lentigo maligno: Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara. La lesión suele empezar como una mancha hiperpigmentada que puede tener muchos años de evolución.
- Melanoma lentiginoso acral: Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
- Melanoma mucoso: Se forma en la membrana mucosa que recubre la nariz, la boca, el esófago, el ano, las vías urinarias y la vagina.
- Melanoma en uña: El melanoma lentiginoso acral es una forma poco frecuente de melanoma que puede ocurrir debajo de una uña del dedo del pie o de la mano. También se lo puede encontrar en las palmas de las manos o en las plantas de los pies.
- Melanoma in situ: Los melanomas en etapa 0 no han crecido fuera de la capa superior de la piel (la epidermis). Por lo general, se trata con cirugía para extirpar el melanoma y un margen pequeño de piel normal alrededor.
Causas y Factores de Riesgo
La exposición excesiva al sol, la aparición de quemaduras solares, así como los factores genéticos constituyen las principales causas de desarrollo de melanoma. En concreto, la radiación solar daña el ADN de las células, y los cánceres de piel comienzan cuando ese daño se produce en los genes que controlan el crecimiento de las células de la piel, que se expanden sin control.
Por tanto, existen los siguientes factores de riesgo de desarrollar melanoma:
- El fenotipo cutáneo: Las personas de ojos claros, piel blanca y cabello rubio o rojizo tienen un mayor riesgo de padecer melanoma, así como aquellas con presencia de múltiples nevus comunes (conocidos como lunares) o atípicos.
- La exposición al sol: La luz ultravioleta produce cambios en el ADN celular y una estimulación de los melanocitos, los cuales, ante esta agresión, tienen dos mecanismos de defensa: el aumento de la producción de melanina y la reparación de los daños en el ADN. Cuando la exposición al sol es excesiva, se sobrepasa esta capacidad de defensa de los melanocitos, que empiezan a multiplicarse de forma descontrolada, dando lugar al melanoma.
- La edad: El riesgo de melanoma aumenta con la edad, pero al mismo tiempo, es uno de los cánceres más comunes en los adultos jóvenes, sobre todo en las mujeres.
- Los antecedentes personales de melanoma u otros cánceres cutáneos: Una persona que ha padecido melanoma tiene un mayor riesgo de padecer melanoma nuevamente.
- Los antecedentes familiares: Ente el 8% y el 12% de los casos de melanoma presenta antecedentes familiares.
Síntomas del Melanoma
El melanoma suele presentarse como una lesión pigmentada previa (nevus o lunares), que empieza a crecer de forma incontrolada. Los expertos recomiendan prestar atención a los siguientes signos (criterios ABCDE) a la hora de detectar un melanoma que se parezca o asocie a un lunar.
- Asimetría: Cuando se compara una mitad del nevus con la otra y se ven diferentes.
- Bordes irregulares o escalonados.
- Color no-homogéneo: Puede variar de coloración, con partes marrones, negras o incluso azules o blancas.
- Diámetro superior a seis milímetros: Es poco frecuente lo contrario.
- Evolución: Se producen cambios en el tamaño, forma, color, relieve o síntomas del nevus como picor, dolor o sangrado.
Así mismo, también debe vigilarse la aparición de una lesión diferente a otras previas. Por ejemplo, que sea más negra o roja que otras que ya se tienen.
Estadios del Melanoma
La Clínica Universitaria de Navarra distingue cuatro estadíos de evolución del melanoma:
- Estadio I: En el estadio IA, el tumor no mide más de un milímetro de grosor, no presenta ulceración y se halla en la epidermis. En el estadio IB, el tumor es un poco más profundo o sigue siendo superficial, pero existe ulceración.
- Estadio II: El tumor ha superado los dos milímetros y se ha adentrado en el tejido subcutáneo. Puede presentar o no ulceración.
- Estadio III: El tumor puede ser de cualquier grosor, con ulceración o sin esta. Se ha extendido a un vaso linfático y existe la posibilidad de que se haya propagado también hacia los ganglios linfáticos más cercanos.
- Estadio IV: El cáncer se ha propagado a través de la sangre hasta otras partes del cuerpo como el intestino delgado, los huesos, el hígado, el pulmón o el cerebro.
Tratamiento del Melanoma
Al igual que otros tipos de cáncer de piel, el melanoma suele ser curable en sus etapas iniciales, pero, si no se detecta de manera precoz, cuenta con más probabilidades de extenderse a otras partes del cuerpo que los otros tumores de la piel. En concreto, las tasas de curación se acercan al 90% en las fases iniciales del tumor, de acuerdo a la guía “Prevención y tratamiento del melanoma”, de la Consellería de Salud Valenciana.
Por este motivo, es fundamental una detección precoz. El propio paciente debe seguir una rutina de autoexploración de la piel cada uno o dos meses y acudir a su dermatólogo cuando observe lesiones sospechosas.
El tratamiento fundamental y, a menudo, el único necesario, es una cirugía con la que se extirpa por completo el tumor con los márgenes adecuados. La intervención, que también sirve para confirmar el diagnóstico, puede llevarse a cabo a menudo con anestesia local y sin ingreso posterior, aunque en ocasiones, dependiendo del tamaño y ubicación de la lesión, puede ser necesaria anestesia total y una estancia hospitalaria breve.
Posteriormente, se analiza la pieza completa y, en ocasiones, pueden ser necesarias pruebas complementarias como análisis de sangre, una radiografía del tórax, una ecografía abdominal, una tomografía axial computarizada (TAC), una ecografía ganglionar, o una resonancia magnética cerebral, de cabeza y cuello. Por último, puede realizarse también una biopsia selectiva del ganglio centinela (BSGC) para la estadificación del melanoma.
En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia. Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
10 Consejos para Prevenir el Melanoma
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol ( radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita la exposición solar en las horas centrales del día: Los rayos solares son más fuertes y perjudiciales entre las doce de la mañana y las cuatro de la tarde. A cualquier hora la sombra es tu mejor aliada: camina al cobijo de árboles o edificios y usa sombrillas y toldos para protegerte, aunque no olvides que estos últimos no protegen totalmente contra la radiación solar.
- Utiliza fotoprotectores que te protejan frente a la radiación UVA, UVB e IR-A: Dependiendo de tu fenotipo, debes aplicarte un fotoprotector con uno u otro factor de protección, pero este nunca debe ser inferior a 30. Póntelo media hora antes de exponerte al sol y reaplica la loción cada dos horas y tras el baño. Elige, además, bálsamos labiales y maquillaje que contengan filtros solares.
- Consulta los índices ultravioleta e infrarrojos: Antes de la exposición al sol, es conveniente que te informes de estos niveles a través de canales como la Agencia Estatal de Meteorología (AEMET). En España, por su localización geografía, en verano suele tener un índice ultravioleta alto o muy alto (entre 6 y 10). Hacerlo te ayudará a planificar las actividades al aire libre y a evitar la exposición en aquellos días en que la radiación es más perjudicial.
- Cuidado al aire libre: Recuerda que las radiaciones solares se reflejan en los entornos con nieve (+80%), arena (+25%) y agua o hierba (+10%), lo que provoca que aumenten sus efectos al incidir directamente sobre la piel. La radiación también aumenta con la altura, como en entornos de montaña. En estos casos, se deben emplear fotoprotectores con factores incluso más altos.
- Protege tu cuerpo con la ropa adecuada: Los colores oscuros generalmente protegen mejor del sol que los claros, y los tejidos tupidos son más aconsejables que los más sueltos. Recuerda proteger también zonas del cuerpo que suelen quedar olvidadas como los empeines de los pies y las orejas. Y cubre tu cabeza con un sobrero, gorra o pañuelo.
- Usa gafas de sol para evitar los daños oculares: Es necesario que las gafas tengan una protección del 100% frente a los rayos UV, así como el certificado de haber superado todos los controles de la Unión Europea. La mejor protección para los ojos y la piel que los rodea son las gafas grandes, de tipo envolvente.
- Protege a los niños del sol: Antes de los tres años, no es recomendable que los más pequeños estén expuestos al sol. Posteriormente, debemos aplicarles a menudo protección solar y protegerlos de la radiación con las prendas adecuadas. Trata de concienciar a tus hijos de los daños que puede llegar a provocar la excesiva exposición al sol, pues las quemaduras solares han de evitarse sobre todo en la infancia y la adolescencia.
- Huye de las salas de bronceado: La mayoría de los dermatólogos y organizaciones de la salud desaconsejan el uso de camas bronceadoras o lámparas de sol, pues emiten rayos UVA y UVB. En concreto, la Organización Mundial de la Salud (OMS) señala que el uso de estos aparatos conlleva riesgo de cáncer de piel y que ningún menor de 18 años debería utilizarlas.
- Observa de cerca tu piel: Realiza una autoexploración de tu cuerpo cada uno o dos meses. Comienza en pie con los brazos en alto, de frente, de cada lado y de espalda, continúa con los brazos, antebrazos y palmas de la mano, la parte posterior de las piernas, los espacios entre los dedos y las palmas de los pies. Después, con un espejo de mano, examina la parte posterior de tu cuello, la parte inferior de la espalda, las nalgas y los genitales.
- Acude al dermatólogo periódicamente: Además de hacerlo si observas lesiones pigmentadas sospechosas -nuevas o antiguas- en tus autoexploraciones, también debes concertar periódicamente una cita con tu dermatólogo para que inspeccione tu piel.
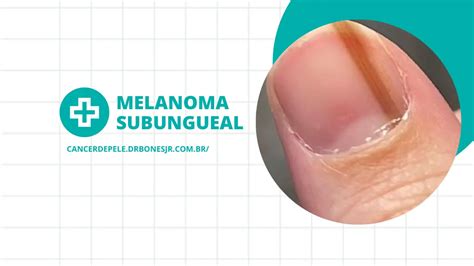
Cáncer de Uñas: Melanoma Subungueal
El cáncer en las uñas, también conocido como melanoma subungueal o infraungueal, es un tipo de cáncer que aparece debajo de las uñas, concretamente, en la matriz ungueal, situada en la base de la uña, donde se produce la queratina. De todos los casos de melanoma, solo entre el 0,7% y el 3,5% son un melanoma subungueal. Sin embargo, aunque no sea algo habitual, es importante conocer sus síntomas y poder así acudir al médico lo antes posible para parar la enfermedad.
Síntomas del Cáncer de Uñas
El cáncer de uñas puede aparecer en cualquier uña, sea de pie o de mano, aunque lo más frecuente es que aparezca en los pulgares de las manos o en los dedos gordos del pie. Los síntomas que presenta el melanoma subungueal son:
- Sangrado de la uña.
- Adelgazamiento o agrietamiento de la lámina ungueal (parte dura de la uña).
- Formación de una úlcera o un nódulo debajo de la parte dura de la uña.
- Una separación entre la parte dura de la uña y la piel de abajo.
- Dolor en el lecho ungueal: la piel de debajo de la uña.
- Oscurecimiento de la piel cercana a la uña.
- Signo de Hutchinson: se forman unos pliegues pigmentados en la piel que rodea a la uña y suelen encontrarse tanto debajo como a los lados o en la piel de arriba.
Melanoma Acral
El Melanoma Acral es una forma de cáncer de piel que se desarrolla principalmente en las palmas de las manos y las plantas los pies y debajo de la superficie ungueal (es decir, las uñas). A diferencia de otro tipo de melanomas, no está relacionado con la exposición al sol, sino que se origina en áreas no expuestas o de baja exposición a la radiación ultravioleta. Esto convierte la patología en un reto para los podólogos ya que, al ‘esconderse’ debajo de las uñas, su presencia no siempre es evidente para quien la padece y, en ocasiones, tampoco para los profesionales de la salud.
Prevención del Melanoma Acral
Para prevenir esta enfermedad en los pies es fundamental prestar atención a los signos y síntomas tempranos. Algunos de ellos incluyen manchas o áreas de pigmentación oscura o multicolor en la superficie plantar o debajo de las uñas, así como cambios en el tamaño, la forma y el color de los lunares en estas áreas. Otra recomendación que ofrecen los podólogos habitualmente es prestar atención a cualquier lesión que no cicatrice, se expanda de forma anormal o cambie con el tiempo.
Otro medio sencillo de prevención es la autoexploración -un método que se emplea con otros tipos de cáncer como el de mama-, que puede ayudar a detectar de forma temprana posibles síntomas. En este sentido, el Ilustre Colegio Oficial de Podólogos de Andalucía recomienda acudir periódicamente al podólogo para recibir una exploración, especialmente si hay factores de riesgo como antecedentes familiares, un melanoma previo o presencia de lunares en los pies. Los podólogos son los profesionales sanitarios capacitados para detectar cualquier anomalía y tomar las medidas necesarias en caso de sospecha.
Aunque la aparición del Melanoma Acral no está directamente relacionada con los factores de riesgo habituales -éstos tienen más que ver con la genética-, algunas de las recomendaciones y buenas prácticas para evitar el cáncer cutáneo son:
- Limitar la exposición solar durante las horas álgidas entre las 11:00h y las 18:00h.
- Emplear protector solar de amplio espectro con un factor de protección de al menos 30 todo el cuerpo.