La psoriasis es una enfermedad inflamatoria crónica de la piel que se manifiesta a través de placas rojas y escamosas, generalmente en codos, rodillas, cuero cabelludo y parte baja de la espalda. Afecta a más de 60 millones de personas en todo el mundo y por igual a hombres y mujeres, siendo más frecuente en adultos que en niños. Es crucial recordar que los síntomas pueden variar en cada paciente.
Diversas manifestaciones de la psoriasis en la piel.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad crónica de la piel, no contagiosa, que afecta aproximadamente al 1.5% de la población general. Puede aparecer a cualquier edad, desde poco después del nacimiento hasta etapas finales de la vida, pero lo más frecuente es que afecte a individuos entre los 20 y los 50 años.
La psoriasis es una enfermedad autoinmune crónica que consiste en una alteración del sistema inmunológico que se manifiesta en la piel. La causa de la psoriasis es poco conocida. Se cree que es una enfermedad de etiología multifactorial que afecta a individuos con una predisposición genética y se desencadena o agudiza como consecuencia de diferentes factores ambientales. Esto significa que a partir de una base genética, los individuos presentarán una predisposición más o menos intensa a presentar una psoriasis.
Dado que es una enfermedad genética, existe una cierta agregación familiar; es decir, hay más riesgo de presentar psoriasis si uno de los padres está afectado de la enfermedad, y todavía más riesgo si los dos padres tienen psoriasis. De todos modos, no se puede saber del cierto, ni calcular el riesgo de tener un hijo con psoriasis.
Síntomas de la Psoriasis
Los síntomas de la psoriasis pueden aparecer de forma repentina o progresivamente. Además, suele transcurrir con brotes, es decir, períodos en los que se agudizan los síntomas.
La psoriasis cutánea se caracteriza por la aparición de unas placas rojizas con descamación blanca más o menos gruesa, que pueden aparecer en cualquier área del cuerpo. Las localizaciones más frecuentes son los codos, las rodillas, y el cuero cabelludo. Generalmente es simétrica, es decir, si hay lesiones en un codo, también habrá en el otro.
A veces, existen algunas variantes de psoriasis en las que algunas localizaciones predominan sobre las otras: en estos casos hablamos de psoriasis en pliegues o invertida, psoriasis ungueal, psoriasis palmo-plantar o psoriasis del cuero cabelludo.
Otras zonas que pueden afectarse son las uñas, los pliegues, las palmas de las manos y las plantas de los pies.
- Lo más usual es la formación de placas de piel irritadas, rojas y descamativas que se ven con mayor frecuencia en los codos, en las rodillas y en la parte media del cuerpo.
- Caspa abundante en el cuero cabelludo.
Ocasionalmente, la psoriasis puede presentar pústulas (granos de pus no infectados) sobre las placas rojizas, de forma generalizada o localizada (palmo-plantar). Estas pústulas se secan y desaparecen, y vuelven a salir en brotes siguientes.
Excepcionalmente, la psoriasis puede afectar más del 90% de la superficie corporal y acompañarse de malestar general, fiebre y alteraciones analíticas.
Alrededor de un 10% de las psoriasis cutáneas tienen afectación articular (artritis psoriásica). Pueden existir artritis que puede aparecer antes de la psoriasis cutánea o incluso que nunca se acompañará de lesiones en la piel.
Se caracteriza por dolor o inflamación de una o más articulaciones, principalmente muñecas, rodillas, tobillos y/o pequeñas articulaciones distales de los dedos de las manos y de los pies.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
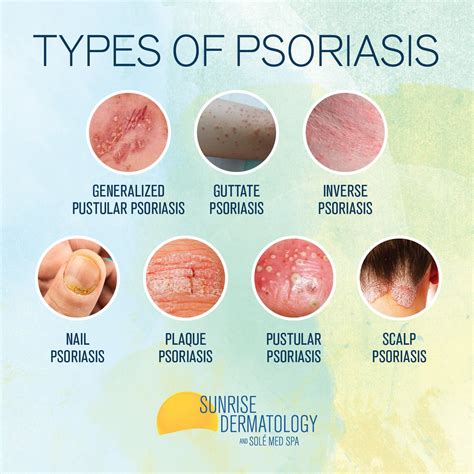
Tipos de Psoriasis
Existen diferentes tipos de psoriasis, entre los que destacan:
- Psoriasis en placas: Es el tipo más frecuente de psoriasis: 9 de cada 10 personas con psoriasis tienen este tipo. Se caracteriza por áreas de piel engrosada, de color rojizo y con escamas blanquecinas o plateadas. El tamaño varía desde pequeñas manchas hasta cubrir una amplia superficie corporal. Las placas pueden ser asintomáticas, pero es frecuente que provoquen picor.
- Psoriasis guttata o en gotas: Es la más frecuente entre los niños. Suele salir en el tronco y la raíz de los brazos y las piernas, aunque puede afectar a cualquier parte de la piel, la cual se cubre de puntos y placas pequeñas de psoriasis, de entre 2 y 15 mm, que parecen gotas (de ahí el nombre). Presentan escamas más finas que las de la psoriasis en placas.
- Psoriasis pustulosa: En vez de placas, aparecen pústulas (ampollas llenas de un líquido no infeccioso, blanco o amarillo) localizadas en una zona de la piel o extendidas por todo el cuerpo.
- Psoriasis eritrodérmica: Es el tipo más grave de psoriasis, pero es muy raro. Toda o casi toda la piel se pone roja, se descama y se cae en láminas.
Examen visual de la piel para diagnosticar la psoriasis.
¿Cómo se Diagnostica la Psoriasis?
El diagnóstico de la psoriasis se basa en una evaluación clínica realizada por un médico, generalmente un dermatólogo. Es muy importante acudir al médico cuanto antes ante la sospecha de psoriasis.
La psoriasis cutánea se diagnostica clínicamente, es decir, sólo viéndola. En general, el diagnóstico de la psoriasis se basa principalmente en la forma y distribución característica de las lesiones.
Para diagnosticar la psoriasis el dermatólogo necesitará examinar la piel, el cuero cabelludo y las uñas para buscar indicios de la afección. También puede hacer preguntas sobre tu salud y tus antecedentes.
Proceso de Diagnóstico
- Historia clínica: El médico recopilará información sobre los síntomas presentes, su duración y posibles factores desencadenantes.
- Examen físico: El profesional sanitario puede identificar la enfermedad con una inspección visual de las lesiones de la piel, uñas o cuero cabelludo.
- Raspado metódico de Brocq: En algunas ocasiones será necesario que se realice el raspado metódico de Brocq. Se trata de una técnica diagnóstica que consiste en raspar las lesiones psoriásicas para ver cómo se descaman y si sangran.
- Biopsia cutánea: En algunos casos, el médico puede realizar una biopsia de la piel afectada. Si el diagnóstico aún no queda claro, se puede realizar una biopsia para examinar bajo el microscopio una muestra de la piel del paciente.
No suelen ser necesarias otro tipo de pruebas, aparte de la exploración en sí. Los análisis de sangre y las pruebas de imagen (radiografías) solo se hacen si se sospecha alguna complicación, como la artritis.
En casos de duda con otras enfermedades de la piel puede ser necesaria una biopsia cutánea para confirmar el diagnóstico.
Representación gráfica del índice PASI para evaluar la gravedad de la psoriasis.
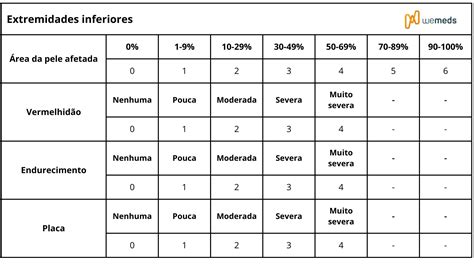
Escalas de Valoración de la Gravedad
Existen unas escalas de valoración de la gravedad de una psoriasis, como son el grado de afectación de la superficie corporal (BSA) y el índice de gravedad y afectación de la psoriasis (PASI).
Para valorar la gravedad de la psoriasis, existen una serie de índices que toman en cuenta diferentes aspectos de la enfermedad. Uno de los más utilizados por los dermatólogos es el PASI, que evalúa la intensidad y la extensión de las placas de psoriasis.
No es lo mismo tener una placa pequeña en los codos que muchas placas grandes con prurito. En este sentido, el médico clasificará la psoriasis en leve o en moderada a grave.
Para definir la gravedad de la psoriasis se suelen utilizar diferentes índices, como el Psoriasis Area Severity Index (PASI), el Body Surface Area (BSA) o el Physician Global Assessment (PGA), entre otros.
A continuación, se muestra una tabla con los criterios generales para clasificar la gravedad de la psoriasis:
| Gravedad | Descripción |
|---|---|
| Leve | Las lesiones ocupan menos del 3% de la superficie corporal. |
| Moderada | Las lesiones ocupan entre un 3% y un 8% de la superficie corporal. |
| Grave | Las lesiones ocupan más del 10% de la superficie corporal. |
Cómo vives la enfermedad de forma práctica también es importante para evaluar tu psoriasis. Si trabajas de cara al público y tu psoriasis está en zonas visibles, probablemente sientas que la psoriasis afecta mucho a tu calidad de vida. Por otro lado, alguien que siempre trabaja con el cuerpo cubierto puede que no le preocupe tanto.
Tratamientos para la Psoriasis
Existen diferentes tratamientos para la psoriasis. Todos ellos pueden conseguir la desaparición de las lesiones psoriásicas, pero no curan definitivamente la enfermedad.
Los tratamientos para la psoriasis pueden hacer mejorar los síntomas de la enfermedad, pero no existe un tratamiento que logre una curación definitiva. El objetivo del tratamiento es librar la piel de lesiones durante un periodo lo más largo posible, lo que se llama «blanquear, limpiar o aclarar las lesiones». Los medicamentos para la psoriasis reducen la inflamación y frenan la proliferación de las células más superficiales de la piel.
El dermatólogo será el encargado de decidir qué tratamiento es el más adecuado en cada caso, ya que, según la gravedad de la enfermedad, otras patologías existentes, edad, además de otros factores, puede variar según el paciente.
Tipos de Tratamientos
- Medidas generales: Se ha comprobado que perder peso (en los casos con sobrepeso) y abandonar el alcohol y el tabaco, mejora la psoriasis cutánea.
- Tratamientos tópicos: Son el tratamiento de elección en formas localizadas y poco extensas de psoriasis. Son los tratamientos que presentan menos efectos secundarios, pero son incómodas y requieren un uso continuado. Existen diferentes tipos de tratamientos tópicos. Los más utilizados y eficaces son los corticoides tópicos, de potencia y presentaciones variables, escogiéndose la más adecuada según las características de las lesiones, su extensión y la zona a tratar. No deben utilizarse de forma continuada ya que así evitamos la atrofia cutánea y la posible aparición de estrías. También pueden utilizarse los análogos de la vitamina D, retinoides tópicos, derivados del alquitrán o brea, inmunomoduladores tópicos, emolientes (hidratantes) y sustancias queratolíticas (que ayudan a descamar).
- Fototerapia: Los tratamientos con radiaciones ultravioleta B (UVB) o A (UVA) con la combinación de UVA con psoralenos (un medicamento oral potenciador de la radiación UVA) (PUVA) son tratamientos eficaces para formas extensas de psoriasis o en formas de psoriasis que afectan algunas localizaciones (palmas y/o plantas) que no han presentado una respuesta adecuada a los tratamientos tópicos.
- Tratamiento sistémico: Los tratamientos sistémicos están indicados en formas de psoriasis extensas o graves. Suelen ser fármacos eficaces, pero no se hallan exentos de efectos secundarios importantes, lo que obliga a la práctica de controles (analíticos y clínicos) frecuentes. La ciclosporina es un fármaco muy eficaz, de acción rápida, pero que puede provocar rebotes importantes de la psoriasis al dejar el tratamiento, obligando a disminuir la dosis lentamente. Requiere control de la presión arterial y de la función del riñón. Por su potencial riesgo de afectación renal, se recomienda utilizarla en ciclos cortos de 3-4 meses. El metotrexato es un fármaco que tarda en actuar algo más que la ciclosporina pero que suele conseguir controlar la psoriasis durante periodos prolongados. Obliga a controles de la función hepática y no se aconseja superar una dosis total máxima por el riesgo de daño hepático a largo plazo. El acitretino es un fármaco menos eficaz pero que puede ser muy útil en un subgrupo de pacientes, especialmente en combinación con la fototerapia. Requiere controles de los triglicéridos y del colesterol y suele ocasionar un aumento de sequedad de la piel y de las mucosas (labios).
- Tratamientos biológicos: Los tratamientos biológicos (efalizumab, etanercept, infliximab, adalimumab) son fármacos de reciente aparición durante los últimos años.
La psoriasis es una enfermedad habitualmente de evolución crónica. Cada paciente sigue su propia evolución, que suele ser completamente imprevisible. Hay pacientes que presentan una psoriasis crónica, con pocos cambios de extensión e intensidad, mientras que otros presentan una psoriasis inestable, con una afectación constante más o menos extensa, a la cual se suman brotes de intensidad variable. Existen formas agudas que suelen remitir con el tratamiento, como la psoriasis guttata, y formas crónicas más rebeldes, como la psoriasis ungueal.
No existe ninguna forma de prevenir la psoriasis. Sin embargo, se han identificado varios factores desencadenantes (por ejemplo, la obesidad, hábito tabáquico, ciertas infecciones como la tonsilitis o la periodontitis, y el estrés).
Puesto que aún se desconoce la causa de la psoriasis, el tratamiento disponible es sólo para controlar los signos y los síntomas de la enfermedad.
tags: #comment #diagnostiquer #le #psoriasis