La psoriasis es una enfermedad crónica de la piel que afecta aproximadamente al 1,5% de la población. Se manifiesta con la aparición de manchas rojas y escamosas, principalmente en rodillas, codos, tronco y cuero cabelludo, que pueden causar picazón y dolor.
Esta afección de la piel, de origen autoinmune, produce lesiones cutáneas que pueden ir acompañadas de otra serie de enfermedades que dificultan el día a día de quien la padece. La detección temprana y el tratamiento adecuado son fundamentales para la evolución de la enfermedad, pudiendo prevenir su evolución a fases más graves.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad crónica e inflamatoria de la piel. Es «crónica» porque puede durar largos periodos de tiempo e «inflamatoria» porque implica una sobreactivación del sistema inmunológico. La psoriasis se suele dar en personas con predisposición genética a la enfermedad.
Suele aparecer por primera vez en la edad adulta y los brotes se suelen producir en épocas de estrés. Existen diferentes subtipos de psoriasis (en placas, guttata, invertida, pustulosa y eritrodérmica).
La psoriasis es una enfermedad frecuente y de larga duración (crónica) que no tiene cura. Puede ser dolorosa, interferir en el sueño y dificultar la concentración. Esta afección suele presentarse en ciclos, con brotes que duran algunas semanas o meses y luego disminuyen. Existen tratamientos para ayudarte a controlar estos síntomas.
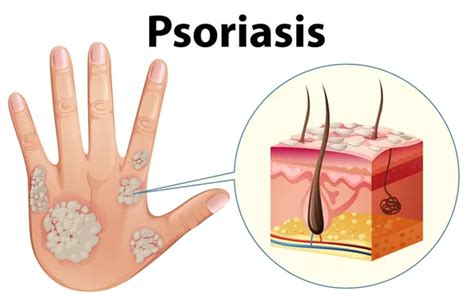
La psoriasis es una enfermedad de la piel que se caracteriza por la aparición de manchas rojas con escamas blancas o plateadas en la superficie de la dermis. Es un trastorno autoinmunitario en el que el sistema inmunológico acelera la renovación de las células cutáneas, provocando que estas se acumulen rápidamente en la superficie.
Tipos de Psoriasis
- Psoriasis en placas: El tipo más común, produce manchas secas y elevadas en la piel (placas) que provocan picazón y están cubiertas de escamas. Suelen aparecer en los codos, las rodillas, la región lumbar y el cuero cabelludo.
- Psoriasis en las uñas: Afecta las uñas de las manos y de los pies, provocando hendiduras, crecimiento anormal y cambios de color.
- Psoriasis en gotas: Afecta principalmente a niños y adultos jóvenes, y en general, se desencadena por una infección bacteriana, como la amigdalitis estreptocócica.
- Psoriasis inversa: Afecta principalmente los pliegues de la piel en la ingle, los glúteos y las mamas, provocando manchas lisas de piel inflamada que empeoran con la fricción y la sudoración.
- Psoriasis pustulosa: Un tipo poco frecuente que provoca ampollas claramente definidas y llenas de pus.
- Psoriasis eritrodérmica: El tipo menos común, puede abarcar todo el cuerpo con una erupción con descamación, que puede provocar picazón o ardor intensos.
Causas de la Psoriasis
"La psoriasis está causada por alguna disfunción en el sistema inmunitario que hace que la piel se inflama y se regenere a un ritmo más rápido de lo normal", apunta el jefe de servicio de Dermatología del Hospital Universitari General de Catalunya, Antoni Campoy. En el primer caso, unas células blancas de la sangre que contribuyen a la protección de las infecciones, los linfocitos T, se activan de manera indebida.
"Desencadenan diversas respuestas inmunitarias como la proliferación y dilatación de los vasos sanguíneos de la piel y la proliferación de unas células denominadas queratinocitos", añade la especialista. Esto acelera el proceso de renovación celular de la epidermis y hace que las células suban demasiado rápido a la superficie de la piel.
Las causas de la psoriasis son desconocidas. Sin embargo, se sabe que la enfermedad se desarrolla debido a la combinación de factores inmunológicos, genéticos y ambientales.
Factores Inmunológicos
El descontrol del sistema inmunitario provoca inflamación que estimula la proliferación de los queratinocitos. Estas células, que normalmente se renuevan cada 21 o 28 días, lo hacen mucho más rápido, cada 3 o 4 días, lo que origina la descamación y engrosamiento de las placas características de la enfermedad.
La participación del sistema inmunitario se pone en evidencia porque el riesgo de desarrollar una enfermedad inflamatoria inmunomediada (IMID) como la psoriasis aumenta si el paciente ya ha sido diagnosticado con otra de estas patologías.
Factores Genéticos
Algunas personas tienen predisposición genética a desarrollar psoriasis. El riesgo de transmisión a los hijos si uno de los padres tiene la enfermedad es de un 14%. Si los dos progenitores padecen psoriasis, la probabilidad asciende a un 41%.
Se han identificado los genes que predisponen a la psoriasis. Sin embargo, ninguno de ellos está implicado en el desarrollo de la enfermedad por sí mismo. La combinación de varias anomalías genéticas es probablemente necesaria para que la psoriasis se manifieste.
Todavía se desconoce el mecanismo genético preciso que puede ser la causa de la psoriasis. Pero al menos el 30 % de los casos son hereditarios.
Factores Ambientales
En personas predispuestas a padecer psoriasis, es decir, que cuentan con probabilidad genética e inmunológica, existen diversos factores de riesgo que pueden poner en marcha la enfermedad. Por ejemplo, el estrés, algunas infecciones o la toma de determinados medicamentos, entre otros.
Muchos casos graves de psoriasis se tratan con terapias conocidas como «biológicas», es decir, anticuerpos que se proporcionan a través de una inyección.
Factores de Riesgo de la Psoriasis
La causa de la psoriasis no se conoce completamente, aunque sí se sabe que el principal factor de riesgo de padecerla es la predisposición genética. En concreto, si uno de los padres tiene psoriasis, la probabilidad de que sus hijos la tengan es de 1 de cada 10. Sin embargo, la herencia no explica por sí sola por qué aparece la psoriasis.
Los factores de riesgo de la psoriasis son hábitos relacionados con la salud y el estilo de vida que aumentan la probabilidad de desarrollar la enfermedad, especialmente en los individuos con cierta predisposición genética.
- Tabaco: El riesgo de aparición de la psoriasis en las personas fumadoras es el doble que en las no fumadoras.
- Alcohol: Al igual que fumar, beber alcohol también parece tener un papel en el inicio de la psoriasis.
- Obesidad o aumento de peso: Se ha demostrado que la psoriasis es más frecuente y grave entre las personas con sobrepeso. Se cree que el motivo es doble: por un lado, la obesidad promueve la inflamación y, por tanto, el inicio de la psoriasis.
- Infecciones: Las infecciones pueden iniciar o empeorar la psoriasis. Un ejemplo reconocido es el virus de la inmunodeficiencia humana (VIH).
- Fármacos: Algunos medicamentos pueden provocar brotes de psoriasis, por ejemplo los bloqueadores beta, los AINE (ibuprofeno), el litio o los tratamientos para la malaria.
- Estrés: Aunque el choque emocional o el estrés no son la causa de la psoriasis, pueden provocar brotes. De hecho, el estrés es tanto una causa como una consecuencia de la enfermedad.
- Clima: La psoriasis en la piel y la artritis psoriásica empeoran en invierno y mejoran en verano.
- Traumatismos: Cualquier alteración de la piel ―como arañazos, piercings o quemaduras solares― puede provocar que aparezcan lesiones de psoriasis. Existe un fenómeno conocido como el fenómeno de Koebner, en el cual un traumatismo o lesión en la piel, como un corte, quemadura o incluso un tatuaje, puede desencadenar la aparición de una lesión psoriásica en el área afectada.
Es importante recordar que ninguno de estos factores de riesgo es suficiente para causar psoriasis por sí solo. Por ejemplo, hay muchas personas con estrés que no tienen psoriasis.
Síntomas de la Psoriasis
Los síntomas de la psoriasis pueden ser diferentes en cada persona, pero algunos de los más frecuentes incluyen:
- Parches de piel roja y gruesa con escamas de color blanco plateado que pican o arden.
- Piel seca y agrietada que pica o sangra.
- Uñas gruesas, estriadas y picadas.
- Dificultad al dormir.
Los síntomas de la psoriasis tienden a aparecer y desaparecer. Es posible que note que hay momentos en los que los síntomas empeoran, llamados brotes, seguidos por momentos en los que se siente mejor (remisión).
Algunos pacientes tienen una afección relacionada llamada artritis psoriásica, en la que las articulaciones se vuelven rígidas, hinchadas y dolorosas, y se tiene dolor en el cuello, la espalda, o el talón de Aquiles.
Tratamientos para la Psoriasis
Los diferentes tratamientos a aplicar varían en función de la gravedad, intensidad y afectación de la psoriasis. En los casos leves, se recomienda un tratamiento tópico con corticoides asociados a derivados de la vitamina D. También existen alternativas naturales que reducen los efectos de esta patología.
La primera solución para la psoriasis son las cremas. Es posible que tu médico te recete cremas con esteroides o vitamina D3. En la fototerapia, la piel está expuesta a una dosis controlada de rayos UVA o UVB. De este modo, se ralentiza la producción de células de la piel y se reduce la formación de placas. En el caso de los tipos de psoriasis más graves, es posible que el médico te recete pastillas. Se ha demostrado que la terapia de spa es efectiva para la psoriasis.
No existe una cura definitiva, pero sí terapias eficaces que controlan los síntomas.
Si sospechas que puedes tener psoriasis, visita a al proveedor de atención médica. El especialista encargado de diagnosticar y tratar la psoriasis es el dermatólogo, un médico especializado en enfermedades de la piel. La psoriasis es una enfermedad compleja y variable, por lo que el tratamiento debe ser personalizado según cada paciente.
Aunque no podemos controlar todos los factores desencadenantes, sí podemos tomar medidas para minimizar su impacto y manejar la psoriasis de una manera más efectiva. Si estás en tratamiento para la psoriasis, asegúrate de que tu médico esté al tanto de todos los medicamentos que estás tomando y cualquier síntoma nuevo que pueda surgir. Mantén una dieta equilibrada, evita el consumo excesivo de alcohol y no fumes.