El melanoma es un cáncer de piel que comienza en las células productoras de pigmento de la piel, conocidas como melanocitos. Estos melanocitos son estimulados por la luz del sol para producir melanina, el pigmento que oscurece la piel, lo que aumenta el riesgo de melanoma. Los melanomas pueden aparecer tanto en la piel normal como en lunares preexistentes, manifestándose como placas irregulares, planas o elevadas, con colores que varían desde el marrón con manchas de diferentes tonos hasta grumos negros o grises compactos.
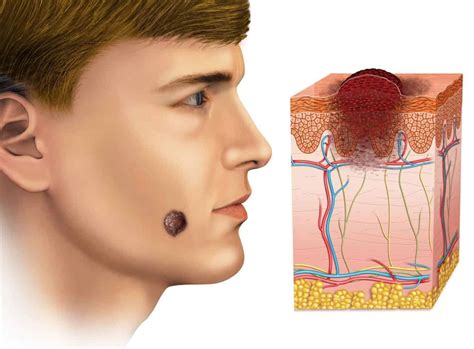
Signos ABCDE del Melanoma
En 2023, se estima que en Estados Unidos se diagnosticarán alrededor de 97 610 nuevos casos de melanoma, con aproximadamente 7990 fallecimientos. A pesar de representar menos del 2% de todos los cánceres de piel diagnosticados en el país, el melanoma es el cáncer de piel que causa el mayor número de muertes.
El melanoma generalmente comienza en la piel normal como un crecimiento nuevo, pequeño y pigmentado, con mayor frecuencia en las áreas expuestas al sol. Alrededor de 1 de cada 3 melanomas se desarrolla a partir de un lunar. El melanoma también puede aparecer alrededor y dentro de los ojos, en la boca, en las áreas genitales y rectales, en el cerebro y en las uñas.
El melanoma se propaga fácilmente (metastatiza) a partes distantes del cuerpo, donde continúa creciendo y destruyendo tejido. Los dos tipos más comunes de melanomas son:
- Melanoma de extensión superficial: Este tipo de melanoma representa el 70% de los melanomas y afecta con mayor frecuencia las piernas de las mujeres y los torsos de los hombres. Las células tumorales habitualmente presentan mutaciones en el gen BRAF.
- El melanoma nodular: Este tipo representa del 15 al 30% de los melanomas, aparece en cualquier parte del cuerpo y crece rápidamente.
Factores de riesgo del melanoma
Los factores de riesgo para el melanoma son:
- Exposición al sol (principalmente con quemaduras solares repetidas)
- Tratamientos repetidos de bronceado con luz ultravioleta A (UVA) o tratamiento médico con psoraleno más ultravioleta A (PUVA)
- Antecedentes personales de cáncer de piel (otro melanoma u otro tipo de cáncer de piel)
- Familiares directos con melanoma
- Piel clara, pecas
- Gran cantidad de lunares pigmentados o presencia de lunares atípicos (especialmente más de 5)
- Sistema inmunitario debilitado
- Un gran nevo melanocítico congénito (nevo congénito gigante)
- Mutaciones en ciertos genes, como BRCA2 o bien BRAF
- Edad avanzada
Las personas que han tenido melanoma tienen un mayor riesgo de desarrollar un nuevo melanoma.
Los melanomas son menos frecuentes en personas con piel oscura. Cuando el melanoma se desarrolla en personas de piel más oscura, a menudo lo hace en las uñas y en las palmas de las manos y las plantas de los pies.
Los melanomas durante la infancia son muy poco frecuentes. Sin embargo, el nevo melanocítico congénito es un parche de piel de color oscuro, como un lunar o una marca de nacimiento, que está presente al nacer. Cuando es de gran tamaño, por ejemplo, más de unas 8 pulgadas (aproximadamente 20 centímetros), el nevo melanocítico congénito representa un factor de riesgo para el melanoma maligno.
Aunque los melanomas pueden presentarse durante el embarazo, este no aumenta la probabilidad de que un lunar se convierta en un melanoma. Los lunares cambian frecuentemente de tamaño y se oscurecen durante el embarazo.
Síntomas del melanoma
Los melanomas pueden variar en apariencia. Algunos son manchas planas, irregulares de color marrón que contienen pequeñas manchas negras. Otros son manchas marrones con puntos rojos, blancos, negros o azules. A veces, el melanoma aparece como un bulto duro rojo, negro o gris.
Menos del 10% de los melanomas no producen pigmento. Estos melanomas, llamados amelanóticos, pueden ser de color rosa, rojo o marrón claro y pueden parecer crecimientos no cancerosos o una forma de cáncer de piel no melanoma.
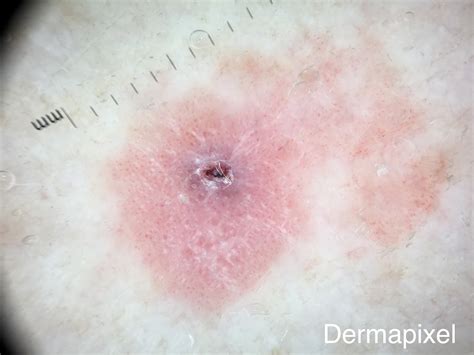
Melanoma amelanótico
Diagnóstico del melanoma
Un nuevo lunar o la aparición de cambios en un lunar ya existente, como su crecimiento (especialmente con bordes irregulares), oscurecimiento, inflamación, cambios de color con punteado, sangrado, picazón, sensibilidad y dolor, son signos de advertencia de posibles melanomas, por lo que se trata del ABCDE del melanoma. Si estos u otros hallazgos llevan a los médicos a sospechar de melanoma, se practica una biopsia.
Para la biopsia, los médicos extirpan todo el crecimiento, si es pequeño, o solo una parte, si es grande. Después examinan la muestra al microscopio para determinar si el crecimiento es un melanoma y, de ser así, si se ha eliminado el tumor por completo. Si la biopsia muestra que el crecimiento es un melanoma y que no se ha eliminado completamente, se procede a su extirpación total. Un crecimiento que resulta ser un melanoma a menudo se analiza para detectar mutaciones genéticas porque los resultados pueden ayudar aún más a los médicos a determinar el tratamiento.
La mayoría de los crecimientos oscuros pigmentados que se extraen para biopsia no son melanomas, sino simples lunares. Sin embargo, eliminar incluso muchos lunares inofensivos es preferible a permitir que crezca un solo cáncer. Algunos crecimientos no son moles simples ni melanomas, sino algo intermedio. Estos crecimientos, llamados lunares atípicos (nevos displásicos), a veces se convierten en melanoma más tarde.
Existen herramientas adicionales que los médicos pueden usar para ayudar a distinguir una mola atípica de un melanoma. Entre ellas se encuentra la luz polarizada y la dermoscopia que ayudan a evaluar mejor los crecimientos.
Prevención y detección temprana: Conmemoran Día Mundial de Cáncer de Melanoma
Tratamiento del melanoma
Los médicos tratan los melanomas extirpándolos mediante cirugía (a veces usando la cirugía de Mohs controlada al microscopio), eliminando también un borde de casi 1 centímetro o más de piel alrededor del tumor.
En el caso de las personas con melanomas más superficiales (es decir, melanomas que no han invadido más allá de la epidermis: lo que se denomina melanoma in situ) y que no pueden someterse a cirugía (por ejemplo, porque su salud es demasiado precaria) o no desean hacerlo (por ejemplo, porque sus melanomas están en áreas delicadas desde el punto de vista estético), los médicos pueden recurrir a un tratamiento farmacológico con crema de imiquimod o bien a la destrucción del melanoma con frío extremo (criocirugía).
Si se diagnostica de manera precoz, la cirugía puede curar casi el 100% de los melanomas poco profundos.
Melanoma que se ha diseminado
Si el melanoma se ha diseminado a zonas distantes (metastatizado), la cirugía no suele ser una opción, pero a veces las zonas localizadas de cáncer (por ejemplo, los ganglios linfáticos afectados) pueden extirparse quirúrgicamente.
Los nuevos fármacos inmunoterápicos pembrolizumab y nivolumab se utilizan para ayudar al sistema inmunitario del propio cuerpo a destruir el cáncer. Estos fármacos se llaman inhibidores de PD-1 porque bloquean la acción de una proteína de la superficie de la célula cancerosa llamada proteína de muerte celular programada 1. Esta proteína protege a la célula cancerosa de los efectos del sistema inmunitario. Cuando los inhibidores de PD-1 bloquean esta proteína, el sistema inmunitario es capaz de atacar a la célula cancerosa y matarla. Los inhibidores de PD-1 están demostrando ser tratamientos muy efectivos para el melanoma metastásico. El ipilimumab es otro fármaco inmunoterápico que ayuda a activar ciertos glóbulos blancos para atacar a las células cancerosas, con lo cual mejora la supervivencia. La combinación denivolumab e ipilimumab suele ser el mejor tratamiento. Nivolumab también se puede usar en combinación con otro medicamento de inmunoterapia llamado relatlimab.
La terapia dirigida consiste en medicamentos que atacan los mecanismos biológicos innatos de una célula cancerosa. En la terapia dirigida, los medicamentos atacan partes específicas de las células que están presentes solo en las células cancerosas con mutaciones genéticas específicas. El uso de estos medicamentos ha mejorado la supervivencia frente al cáncer en algunas personas. Uno de estos tipos de medicamentos se dirige a las células con una mutación genética BRAF. Estos medicamentos son dabrafenib, encorafenib y vemurafenib. Las personas que no pueden ser tratadas con inmunoterapia pueden recibir una combinación de terapias dirigidas.
No se ha demostrado si los fármacos antineoplásicos (quimioterapéuticos), como la dacarbazina y la temozolomida, prolongan la supervivencia, pero a veces se administran para tratar los melanomas que se han diseminado en personas que no tienen otras opciones de tratamiento.
La radioterapia puede indicarse cuando no es posible la extirpación completa de un melanoma debido a su ubicación, cuando reaparece en un área de la que originalmente se había extirpado y cuando se ha diseminado al cerebro.
Se están investigando otros tratamientos, como nuevos fármacos y vacunas que estimulan la acción del propio organismo contra las células del melanoma.
Pronóstico del melanoma
El melanoma puede propagarse rápidamente y causar la muerte en pocos meses después del diagnóstico. Cuanto menor sea la profundidad del melanoma en la piel, mayor es la probabilidad de que la cirugía lo cure. Casi el 100% de los melanomas poco profundos y de más reciente aparición se curan mediante la cirugía. Sin embargo, los melanomas cuya profundidad es mayor de 1/32 pulgada (alrededor de 1 milímetro) en la piel tienen un mayor riesgo de metástasis a los ganglios linfáticos y vasos sanguíneos.
Una vez que el melanoma ha metastatizado a partes distantes del cuerpo, la tasa de supervivencia a 5 años es aproximadamente del 35%. Algunas personas pueden vivir menos de 9 meses. Sin embargo, el curso de la enfermedad varía mucho y depende en parte de la fortaleza de las defensas inmunológicas del cuerpo. Algunas personas sobreviven en aparente buena salud durante varios años a pesar de la propagación del melanoma.
Tasas de supervivencia del melanoma por etapas
Las tasas de supervivencia proporcionan una idea del porcentaje de personas con el mismo tipo y etapa de cáncer que siguen vivas durante cierto tiempo (generalmente 5 años) después del diagnóstico. Tenga en cuenta que las tasas de supervivencia son cálculos que a menudo se basan en los resultados previos de un gran número de personas que tuvieron un cáncer específico; sin embargo, no pueden predecir lo que sucederá en el caso particular de una persona.
Tasas de supervivencia por etapas
Las tasas de supervivencia se agrupan en función de cuán lejos se ha propagado el cáncer, pero su edad, su salud en general, qué tan bien responde el cáncer al tratamiento, y otros factores también pueden afectar su pronóstico. Por ejemplo, las personas más jóvenes suelen tener un mejor pronóstico que las personas de mayor edad, independientemente de la etapa. Las personas que en la actualidad reciben un diagnóstico de melanoma pueden tener un mejor pronóstico de lo que muestran estos porcentajes.
Los pacientes con melanoma en estadio I se consideran de bajo riesgo de cáncer local. reaparición o para metástasis regionales y distantes. Con tratamiento, el melanoma en estadio II se considera de riesgo intermedio a alto de recurrencia local o a distancia.
Con tratamiento, el melanoma en estadio III se considera de riesgo intermedio a alto de recurrencia local o metástasis a distancia. Hace una década, la tasa de supervivencia a cinco años para el melanoma en estadio IV era de entre el 15 % y el 20 %. La tasa de supervivencia a diez años era de entre el 10 % y el 15 %.
Es importante recordar que las estadísticas sobre las tasas de supervivencia de las personas con melanoma se basan en datos anuales de casos anteriores y en períodos de varios años. Las tasas de supervivencia no predicen su supervivencia. Hay pacientes que sobreviven al melanoma en estadio IV a largo plazo.
Prevención del melanoma
Debido a que el melanoma esta causado por exposición al sol a largo plazo, las personas pueden ayudar a prevenir este cáncer haciendo lo siguiente, comenzando en la primera infancia:
- Evitar el sol: por ejemplo, buscando la sombra, minimizando las actividades al aire libre entre las 10 AM y las 4 PM (cuando los rayos del sol son más fuertes), y evitando tomar el sol y el uso de cabinas de bronceado (en particular, los adolescentes y los adultos jóvenes).
- Vestir ropa protectora: por ejemplo, camisas de manga larga, pantalones y sombreros de ala ancha
- Utilizar protector solar: al menos con factor de protección solar (SPF) 30 con protección UVA y UVB y siguiendo las indicaciones (repitiendo la aplicación cada 2 horas y después de nadar o sudar). No obstante, no debe prolongarse la exposición al sol por el hecho de utilizarlo
Los médicos no saben con certeza si estas medidas reducen las probabilidades de que las personas desarrollen un melanoma o mueran a causa de este tipo de cáncer. Sin embargo, el uso de cabinas de bronceado, en particular por los jóvenes, parece aumentar el riesgo de melanoma.
Cualquier persona que ha tenido un melanoma corre el riesgo de desarrollar otros melanomas. Por lo tanto, estas personas deben someterse a exámenes regulares de la piel.
Las personas que tienen muchos lunares deberían someterse a una exploración de la piel de todo el cuerpo al menos una vez al año. Se puede enseñar a las personas a examinarse a sí mismas para detectar cambios en los lunares existentes y reconocer características que hacen pensar en un melanoma.