La dermatitis atópica (DA), también conocida como eccema atópico, es una enfermedad inflamatoria crónica de la piel, no contagiosa, recurrente e intensamente pruriginosa (con picazón). Afecta fundamentalmente a los niños, aunque también puede afectar a los adultos. La piel de los pacientes con dermatitis atópica muestra parches rojos o amarronados, piel seca, agrietada o escamosa, y el prurito aparece particularmente de noche.
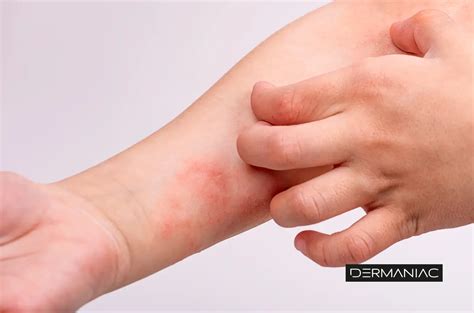
Manifestación de la dermatitis atópica en el brazo.
A menudo se asocia a una IgE elevada (anticuerpo implicado en la alergia) e historial personal o familiar de rinitis o asma alérgicos, u otros procesos alérgicos que pueden aparecer juntos o en distintos momentos de la vida. Los rasgos esenciales de la clínica son el picor y las placas de eczema o dermatitis con localizaciones típicas según la edad: cara, cuello y superficies externas de las extremidades en los primeros años de la vida y en las flexuras en cualquier edad.
Etiología y Factores de Riesgo
La dermatitis atópica (DA) es una enfermedad de etiología desconocida, con clara predisposición genética y una probable participación de factores ambientales. Los factores que influyen en que se produzca son:
- Factores genéticos
- Factores ambientales
- Problemas de la barrera de la piel y del sistema inmunitario
- Problemas del microbioma
Un estudio observacional, multicéntrico y retrospectivo incluyó una muestra de 4.243 niños menores de 14 años afectados de DA y 978 controles ajustados por edad y sexo. Los factores de riesgo significativos para la aparición de DA fueron los antecedentes familiares y las infecciones concomitantes de la piel.
Antecedentes Familiares
La prevalencia de DA en familiares de primer grado fue del 39 % y en familiares de segundo grado, del 19 % (superior en línea materna que paterna). El principal factor de riesgo de la dermatitis atópica en los niños es el historial de enfermedades atópicas en los padres. Aproximadamente el 20-30% de los niños con uno de los progenitores afectados de enfermedad atópica y aproximadamente el 40-50% de los niños con los dos progenitores atópicos desarrollan alergia atópica.

Factores de riesgo asociados a la dermatitis atópica.
Sin embargo, el aumento significativo en la incidencia de la dermatitis atópica en los países desarrollados durante las últimas tres décadas no puede explicarse solo por la predisposición genética.
La Barrera Cutánea y la Genética de la Dermatitis Atópica
La piel atópica presenta un aumento de la eliminación transepidérmica de agua con una alteración de la función barrera, que reside en la capa córnea. Además se favorece la penetración de irritantes y de alérgenos, y la colonización por bacterias.
Hoy en día existe la teoría de que la inflamación comienza con la alteración de la barrera de la piel, debida a que los pacientes con atopia presentan alteración de genes y proteínas que forman la piel, como por ejemplo la filargina. Esta proteína es esencial para que las células de la piel estén unidas. Estos defectos implican una pérdida de la barrera cutánea inmune de la piel ante factores ambientales “extraños” (radiación ultravioleta, polución, productos de limpieza…), siendo más fácil la infección e inflamación de esta.
Investigaciones científicas han identificado varios genes específicos que se asocian con un mayor riesgo de desarrollar dermatitis atópica. Una de las mutaciones genéticas más destacadas se encuentra en el gen FLG, encargado de producir una proteína llamada filagrina, esencial para la función de barrera de la piel. Esta proteína ayuda a mantener la hidratación cutánea y actúa como una barrera protectora contra agentes externos. En Europa, el 40% de las personas con dermatitis atópica de moderada a grave tienen el gen de la filagrina mutado. Solo el 20% de aquellos que presentan piel atópica leve o moderada presentan la mutación. Sin embargo, no todos aquellos que tiene el gen FLG alterado sufren dermatitis atópica.
Herencia de la Piel Atópica
La herencia de la piel atópica es un fenómeno complejo y no del todo conocido. Sin embargo, los antecedentes familiares desempeñan un papel crucial. Cuando la dermatitis atópica se asociada con la mutación en el gen FLG el patrón de herencia es autosómico dominante. En este tipo de herencia solo se necesita una copia del gen alterado (de uno de los padres) para que se manifieste la predisposición a sufrir piel atópica en los hijos. Aunque una persona herede la predisposición genética, los factores externos también tienen un impacto en el desarrollo de la piel atópica en adultos y en niños. Esto subraya la importancia de mantener un entorno adecuado y evitar desencadenantes que puedan provocar brotes de dermatitis atópica.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
Comorbilidades y la Marcha Atópica
La dermatitis atópica también se asocia comúnmente con otras manifestaciones alérgicas, como asma, rinitis alérgica y alergia alimentaria. La piel atópica forma parte de un grupo de enfermedades conocidas como enfermedades atópicas, entre las cuales se encuentran el asma y la rinitis alérgica. La relación entre estas condiciones es conocida como la “marcha atópica”.
A este proceso se le añade que los niños con DA tienen respuestas del sistema inmune más “exageradas” a los factores ambientales, dando un proceso inflamatorio como respuesta. Las células de defensa (linfocitos) producen sustancias (interleucinas) que estimulan y perpetúan la inflamación y que favorecen la aparición de picor, así como la producción de proteínas IgE (inmunoglobulina E) y eosinofilia, que se relacionan mucho con los procesos alérgicos.
La reacción exagerada del sistema inmunitario afecta a distintas partes del cuerpo: el sistema respiratorio (a nivel bronquial se puede manifestar en forma de asma), mucosas como la ocular y nasal (produciendo rinitis y conjuntivitis…) y alergias (alergias alimentarias…). El riesgo de padecer estos problemas es mayor cuanto más grave es la DA. Los estudios recientes constatan que los niños con DA tienen 2-3 veces más riesgo de tener asma a los 6 años. Así pues, se estima que entre el 40-80% de los niños atópicos tendrán rinitis alérgica. Los problemas en los ojos se calcula que están presentes hasta en el 30% de los casos y más o menos el 16% de los niños atópicos tendrán alguna alergia alimentaria.
Así se produce la marcha atópica, que no es más que el riesgo que se ve en los pacientes atópicos de presentar estos problemas por la respuesta exagerada del sistema inmune ante factores ambientales.
Manejo y Tratamiento
No existe una cura total para la dermatitis atópica, pero existen muchos tratamientos efectivos. Los brotes se pueden tratar con esteroides tópicos, cremas tópicas sin esteroides y fototerapia.
Medidas Esenciales
El fin del tratamiento de la DA es reparar la barrera cutánea y disminuir los brotes. Para ello, es crucial incidir en las medidas de higiene de cuidado de la piel.
- Se recomienda hacer baños o duchas cortas con agua tibia, usando jabones con pH 5-6 (igual que la piel) y sin perfumes ni detergentes. Otra opción son los baños con lejía diluida (bajo recomendación médica). Así pues, es de vital interés evitar frotar/friccionar la piel. Tras el baño hay que aplicar un emoliente para asegurar una correcta hidratación.
- En cuanto a los factores ambientales, los irritantes como el cloro de las piscinas, el humo del tabaco, perfumes… deben evitarse en la medida de lo posible.
- Del mismo modo, en cuanto a la ropa, son mejores los tejidos de algodón y no se recomienda el uso de suavizante para su lavado.
- A nivel dietético, se recomienda una dieta equilibrada y variada. No se deben retirar alimentos ni hacer dietas de exclusión, salvo que haya una alergia documentada y lo indique el médico.
- Para el manejo del disbalance del microbioma, son clave las medidas citadas antes, ya que la terapia emoliente produce un aumento de la diversidad de la flora de la piel. El tratamiento con agentes antiestafilocócicos pueden mejorar los síntomas de la DA. En el caso de aparición de sobreinfección, se deberá tratar según su causa.
Tratamientos Tópicos
Los corticoides tópicos constituyen la primera línea del tratamiento de la dermatitis atópica. En segunda línea de tratamiento, ante la necesidad de usar corticoides tópicos un largo periodo de tiempo o en zonas muy sensibles de la piel (cara y pliegues), se utilizarán otros antiinflamatorios, como son los inhibidores tópicos de la calcineurina (tracrolimus, pimecrolimus).
| Tratamiento | Descripción |
|---|---|
| Corticoides Tópicos | Primera línea de tratamiento para reducir la inflamación y el picor. |
| Inhibidores de Calcineurina | Alternativa a los corticoides para uso prolongado o en áreas sensibles. |
| Emolientes | Esenciales para mantener la hidratación de la piel y reparar la barrera cutánea. |
La mejor manera de hidratar la piel es mediante duchas o baños (sin o con jabones sin detergentes) aplicando inmediatamente la medicación o el producto hidratante.
Prevención
La prevención primaria se aplica a los niños que aún no tienen signos de enfermedad, pero que están predispuestos a padecer enfermedades atópicas. La prevención se centra en actividades que reducirán el riesgo de desarrollar dermatitis atópica en el futuro. La prevención secundaria se destina a aquellos pacientes con un diagnóstico establecido de dermatitis atópica y consiste en tomar medidas destinadas a prevenir la aparición de lesiones cutáneas, así como a reducir el uso de farmacoterapia intensa. Tanto durante el baño o la ducha, es preferible usar jabones o limpiadores no irritantes y ligeramente ácidos sin jabón.
tags: #dermatitis #atopica #en #familia