La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel que causa irritación, sequedad y prurito. Es importante saber que la dermatitis atópica no es una patología contagiosa. Sin embargo, este tipo de dermatitis puede empeorar si no se trata adecuadamente.
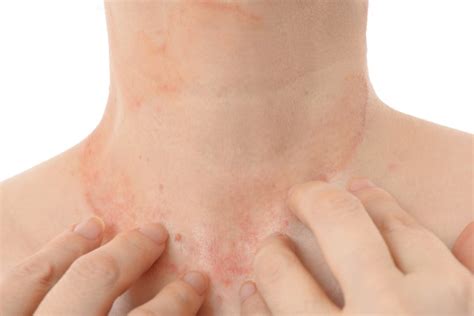
La Dermatitis Atópica se observa a menudo en la infancia y en personas con una historia personal y/o familiar de rinitis alérgica, asma bronquial o fiebre del heno. El concepto de atópica define un contexto clínico que afecta a algunos individuos con una piel de características peculiares (piel seca) y una predisposición genética a desarrollar una serie de enfermedades de tipo alérgico (en frente a determinados alimentos o agentes ambientales inhalados, y a menudo relacionadas con respuestas intermediadas por la inmunoglobulina E y por alteraciones de la inmunidad celular). El desarrollo de manifestaciones clínicas depende de la interacción de factores genéticos, ambientales y constitucionales.
Manifestaciones y Tipos de Lesiones
La dermatitis atópica suele manifestarse por lesiones de eczema que suelen ser pápulas o placas eritematosas (rojas) bilaterales y simétricas en distribución variable según la edad de aparición. Las lesiones ocasionan típicamente un prurito muy intensa. Pueden presentar vesiculación (pequeñas burbujas con líquido), descamación o engrosamiento de la piel como consecuencia de un rascado continuado. La dermatitis atópica puede iniciarse en cualquier edad. Su evolución es variable.
Las manifestaciones de la dermatitis atópica cursan en forma de brotes y son muy diversas:
- Subagudas: las lesiones son rojizas, descamadas, y suelen estar bien delimitadas de la piel sana de alrededor.
- Crónicas: se dan cuando las lesiones son más persistentes, y se rascan continuamente. La piel reacciona engrosándose y adquiriendo una tonalidad más oscura.
Curiosamente, la localización de las lesiones en la dermatitis atópica varía con la edad. De este modo, se pueden diferenciar 3 fases con distinto aspecto y evolución de las lesiones. En general, la zona afectada al inicio en los niños es la cara y, posteriormente, los pliegues de brazos, rodillas y cuello. A veces aparecen por toda la piel placas rojas y descamadas. Sin embargo, es importante que conozcas que la mayoría de los pacientes evolucionan favorablemente.
Clasificación según la edad del paciente:
Desde un punto de vista práctico, clínicamente la dermatitis atópica se divide en :
- La DA del lactante (la forma más frecuente).
- La DA infantil.
- La DA del adulto.
Dermatitis atópica del lactante
Suele iniciarse entre los 2 y los 6 meses de vida. Se observan pápulas y/o placas eritematosas, descamativas y pruriginosas (eczematosas) localizadas en las partes de extensión de las extremidades (dorso) y en la cara dónde no suelen afectar las regiones peribucales y perioculares (alrededor de la boca y de los ojos). La enfermedad sigue un curso crónico con aparición de diferentes brotes de intensidad variable y en algunos casos acaba desapareciendo de forma espontánea, aproximadamente a los 2 años de vida.
Dermatitis atópica infantil
Este tipo de DA puede aparecer por primera vez hacia los dos años de vida o ser continuación de la fase del lactante. Las lesiones típicas son pápulas, vejigas y placas eritematodescamativas, que debido de al rascado crónico se transforman en zonas con un aspecto más liquenificado, localizadas en los pliegues en zonas de flexión de codos y rodillas (parte anterior de brazos y posterior de piernas), aunque también pueden afectarse otras zonas de la superficie corporal.
Dermatitis atópica del adulto
Se caracteriza por placas agrandadas (liquenificadas) de aspecto eritematoso, marronoso, debido al rascado repetido provocado por el picor continuado. Afecta los pliegues de flexión de codos y rodillas, el cuello, la nuca, la cara, las muñecas, etc. Normalmente afecta personas de edades inferiores a los 40 años. Los individuos con una DA suelen presentar un grupo de manifestaciones clínicas asociadas: a menudo refieren una historia personal o familiar de atopia (asma, rinitis alérgica, dermatitis atópica), presentan una piel seca, una queratosis pilar (pápulas queratosicas agrupadas en las partes laterales de brazos y piernas), una palidez de la cara, un pliegue desde el cantus interno del ojo hacia la parte infero-externa (pliegue de Dennie-Morgan), etc.
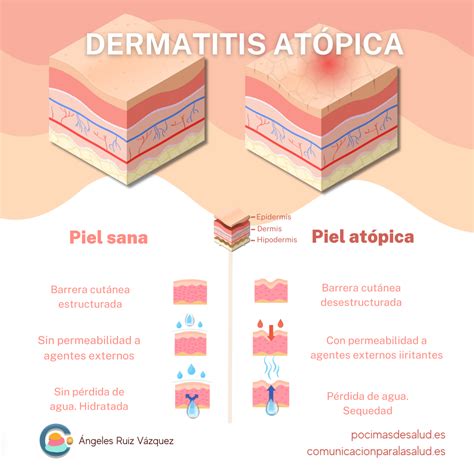
Clasificación según la gravedad de las lesiones:
De manera general, se establecen 3 grados de dermatitis atópica según la severidad de la enfermedad (leve, moderado y grave). Es importante valorar el grado para así tener constancia del estado de la enfermedad y, de esta manera, poder hacer un buen seguimiento y evaluación de los resultados de la terapia utilizada.
La gravedad general se evalúa a través de unas pruebas o test que tienen en cuenta distintos factores. Existen múltiples test para hacer el diagnóstico del grado de la enfermedad. Por ser la más completa, el SCORAD es la herramienta de referencia en el seguimiento y evaluación de la dermatitis atópica y permite asignar una puntuación al nivel de gravedad que se presenta en un momento concreto (Leve de 0 a 25, moderado de 25 a 50 o grave mayor de 50).
Para que el propio paciente lleve a cabo el seguimiento de su enfermedad, se ha desarrollado una adaptación del test SCORAD, el PO-SCORAD (PO del inglés Patient Oriented; Orientado al Paciente en español).
Causas y Factores de Riesgo
La dermatitis puede ser causada por diferentes factores de riesgo, que pueden ser endógenos tales como nuestra composición genética y externos o factores ambientales, incluyendo, por ejemplo, el contacto con alérgenos o irritantes como los productos cosméticos muy fuertes.
El principal factor de riesgo de la dermatitis atópica en los niños es el historial de enfermedades atópicas en los padres. Aproximadamente el 20-30% de los niños con uno de los progenitores afectados de enfermedad atópica y aproximadamente el 40-50% de los niños con los dos progenitores atópicos desarrollan alergia atópica.
Sin embargo, el aumento significativo en la incidencia de la dermatitis atópica en los países desarrollados durante las últimas tres décadas no puede explicarse solo por la predisposición genética.
Síntomas y Complicaciones
Los síntomas de la dermatitis pueden manifestarse en la piel de cualquier parte del cuerpo, dependiendo de qué tipo de dermatitis se trate. Los síntomas de la dermatitis también pueden dar lugar a complicaciones. La picazón asociada con la dermatitis puede llegar a ser lo suficientemente severa como para provocar trastornos del sueño. Además, el rascarse las erupciones causadas por la dermatitis pueden causar llagas abiertas, las cuales podrían infectarse por bacterias, virus u hongos. En algunos casos, estas infecciones de la piel pueden extenderse.
Tipos de Dermatitis
El término dermatitis se refiere a diferentes tipos de inflamación de la piel. Dependiendo de qué tipo de dermatitis se trate, esta se puede manifestar de diferentes formas.
- Dermatitis atópica: Este es el tipo más común de dermatitis. Los síntomas de la dermatitis atópica generalmente comienzan a aparecer en la infancia, aunque pueden afectar a personas de todas las edades. Esta enfermedad se caracteriza, principalmente, por provocar parches en la piel con enrojecimiento y picazón.
- Dermatitis seborreica: Este tipo de dermatitis afecta principalmente al cuero cabelludo, aunque también se puede extender a diferentes partes del rostro e incluso hasta el pecho. Sus principales síntomas son piel escamosa, caspa, enrojecimiento de la piel y picazón. En algunos casos, la dermatitis seborreica desaparece por su cuenta, sin tratamiento.
- Dermatitis por contacto: Este tipo de dermatitis es causada por el contacto directo con ciertas sustancias. Se clasifica en dos tipos: la dermatitis irritante por contacto, -la cual es causada por la exposición a una sustancia irritante para la piel como los detergentes fuertes, los ácidos, los solventes y los herbicidas,- y la dermatitis alérgica por contacto, la cual consiste en una reacción alérgica del sistema inmunitario de una persona.
- Dermatitis del pañal: este tipo de dermatitis se observa frecuentemente en bebés, pero puede ocurrir en cualquier persona que utilice pañales. Sus síntomas incluyen inflamación, sensibilidad y picazón en la piel de la zona del pañal.
- Eczema dishidrótico: también conocido como eczema ponfólix, es un tipo de dermatitis que suele presentarse en las manos y en los pies con la aparición de pequeñas ampollas y picazón grave.
Diagnóstico
El diagnóstico de la DA es eminentemente clínico, a través de los rasgos clínicos característicos de la enfermedad.
El grupo de trabajo de la United Kingdom publicó los criterios para el diagnóstico de la DA , que incluyen los siguientes:
- Evidencias de prurito en el paciente o manifestado por uno de los padres.
- Tres o más de los siguientes puntos son necesarios para hacer el diagnóstico:
- Historia de dermitis en zona antecubital, poplítea, cuello, periocular y dorso de tobillos.
- Piel seca dentro del último año.
- Inicio de los síntomas entre el año y los 2 años de edad
- Evidencia visible de dermatitis flexural, en niños menores de 4 años se considera el compromiso de mejillas, frente y zonas extensoras de extremidades.
Este grupo excluye los antecedentes de alergia originalmente propuestos por Hanifin y Rafka . Los test de Laboratorio incluidos los niveles de IgE no son usados en la evaluación de rutina de los pacientes con DA.
Tratamiento
No existe una cura total para la dermatitis atópica, pero existen muchos tratamientos efectivos. Los brotes se pueden tratar con esteroides tópicos, cremas tópicas sin esteroides y fototerapia.
El manejo efectivo de la dermatitis atópica comprende la educación de los pacientes y sus familias, el alivio de los síntomas y signos, la prevención y disminución del grado y frecuencia de los brotes, modificando el curso de la enfermedad y en lo posible, deteniendo la marcha atópica. Más que pensar en una posible monoterapia, se debe combinar una amplia gama de recursos que incluyen la educación, identificar y evitar factores desencadenantes, un excelente cuidado de la piel y tratamiento (medidas farmacológicas y no farmacológicas) orientadas a aliviar el prurito y reducir la inflamación.
El tratamiento debe ser personalizado para cada paciente, tomando en cuenta, la edad del paciente, la extensión y localización en el momento de presentación y el curso general de la enfermedad (incluyendo persistencia, frecuencia de los brotes, etc.). Para maximizar el efecto del tratamiento y el cumplimiento de las recomendaciones, es importante que los médicos logren comprender la ansiedad de los padres sobre la enfermedad y cualquier efecto adverso de los tratamientos disponibles.
Independientemente de padecer dermatitis atópica o dermatitis seborreica, la prevención, el tratamiento adecuado y la consulta con un dermatólogo experto es clave para lidiar con estas afecciones cutáneas. Además, es fundamental recordar que cada persona es única y lo que funciona para un paciente puede no ser igual de efectivo para el otro.
Medidas generales:
Hace falta evitar todos aquellos agentes conocidos que pueden desencadenar o empeorar los brotes de dermatitis atópica: ambientes con mucho polvo, el contacto con la lana , moquetas, los jabones alcalinos y irritantes, las temperaturas extremas.
Hidratación cutánea:
Hace falta realizar una hidratación sistemática de la piel de los individuos con dermatitis atópica. Se hace necesaria la aplicación continuada de cremas hidratantes tanto en periodos sin lesiones como en fase de brotes de eczema.
Prurito:
Un síntoma básico a tratar es el prurito; usamos los antihistamínicos, en general por vía oral, y especialmente los de primera generación debido su efecto sedante que ayuda a disminuir la sensación de picor nocturno.
Tratamiento tópico:
Se basa en el uso de los corticosteroides tópicos la potencia de los cuales (baja, mediana, alta) dependerá de la intensidad y de la localización de las lesiones de la DA y también de la edad del paciente.
Tratamiento sistémico:
Los corticosteroides orales se reservan para casos más severos o graves y siempre durante periodos cortos de tiempos. Los antibióticos orales con efecto antibacteriano (estafilococo), a veces pueden ser efectivos como tratamiento coadyuvante. En casos excepcionales, que no responden a los tratamientos anteriores, se pueden utilizar otros tratamientos como la fototerapia (UVB, PUVA) o fármacos inmunosupresores o inmunomoduladores sistémicos (ciclosporina, metotrexat, azatioprina, tacrólimus, etc.). Siempre se debe tener en cuenta que todos estos tratamientos tienen que estar prescritos y supervisados por un dermatólogo.
Prevención
La prevención primaria se aplica a los niños que aún no tienen signos de enfermedad, pero que están predispuestos a padecer enfermedades atópicas. La prevención se centra en actividades que reducirán el riesgo de desarrollar dermatitis atópica en el futuro.
La prevención secundaria se destina a aquellos pacientes con un diagnóstico establecido de dermatitis atópica y consiste en tomar medidas destinadas a prevenir la aparición de lesiones cutáneas, así como a reducir el uso de farmacoterapia intensa.
Tanto durante el baño o la ducha, es preferible usar jabones o limpiadores no irritantes y ligeramente ácidos sin jabón.
Consejos Adicionales
Los síntomas causados por los brotes de las diferentes enfermedades cutáneas pueden tratarse o prevenirse mediante ciertos hábitos de estilo de vida. Estos incluyen evitar el contacto con las sustancias irritantes para la piel, como los jabones y detergentes fuertes. Otra medida de prevención es mantener tu piel lo más sana posible. Las medidas de cuidado de la piel que puedes tomar incluyen tomar duchas más cortas (evitando el agua caliente), humectar tu piel, secarte con una toalla suave y evitar el rascado. Si tu dermatitis se debe a causas alérgicas, puedes tratarla con medicamentos antihistamínicos, los cuales pueden ayudar a mantener los síntomas bajo control.
Otros consejos importantes son:
- Evita las duchas largas: haz que no superen los diez minutos y que el agua no esté muy caliente, ya que esto puede eliminar los aceites naturales de la piel y podrías experimentar irritación.
- Hidrata bien la piel con cremas o lociones que ayuden a restaurar la barrera cutánea.
- Lava siempre la ropa nueva y evita tejidos ásperos o sintéticos.
Consulta a tu dermatólogo sobre tratamientos o productos específicos para la dermatitis atópica. Todos estos cuidados sirven igual de bien para los niños. Lo más importante es comprender al niño y la situación por la que está pasando.
Recuerda que la dermatitis atópica no tiene cura definitiva, pero sí tiene algo a su favor: cambia contigo. Muchos niños notan que sus síntomas se suavizan con el tiempo, y muchos adultos descubren que los brotes van y vienen. Es parte del camino. Y lo más valioso: aprende a quererte tal como eres. Tu piel es tu compañera de vida. Te protege, te acompaña, guarda tus historias y refleja cada una de tus etapas. Merece cariño, paciencia y atención.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
tags: #dermatitis #atopica #lesiones