La dermatitis espongiótica es un patrón histológico que abarca diversas patologías dermatológicas agrupadas bajo el término "eccema". Histológicamente, se caracteriza por la presencia de edema intraepidérmico, conocido como espongiosis. Clínicamente, se manifiesta con eritema, descamación y prurito.

Eccema dishidrótico en la mano.
¿Qué es la Dishidrosis?
La dishidrosis, también conocida como eccema dishidrótico o ponfólix, es una patología de la piel que provoca la aparición de multitud de pequeñas ampollas llenas de líquido en las manos y laterales de los dedos y, en ocasiones, en la planta de los pies. Se manifiesta sobre todo en los meses de más calor, en primavera y verano, y genera una picazón intensa durante unas 3 semanas. No hay un motivo específico para que salga en estas zonas del cuerpo, se trata de una dermatitis espongiótica que recibe el nombre de eccema dishidrótico, ponfólix o dishidrosis (este último término desacreditado) porque aparece en manos o en la planta de los pies.
Causas de la Dishidrosis
El origen de la dishidrosis ha sido objeto de controversia. Inicialmente se clasificó como un trastorno de la sudoración, pero esta hipótesis se ha descartado tras descubrir que se trata de una dermatitis espongiótica que se manifiesta de forma diferente en manos y plantas de los pies debido al gran espesor de la piel palmar y plantar.
Las causas exactas de la dishidrosis-eccema dishidrótico no tienen suficientes evidencias científicas que expliquen su aparición. Se ha comprobado su factor estacional y se han descrito varios factores que pueden alterar la función protectora e inmunológica de la piel, como la dermatitis atópica, y que se pueden asociar a un elevado número de casos de dishidrosis.
El eccema dishidrótico suele tener una alta reincidencia, por lo que en ocasiones se categoriza como una enfermedad crónica.
¿Es Contagiosa la Dishidrosis?La dishidrosis no puede contagiarse, aunque su origen no esté del todo claro. A pesar de su aspecto y sintomatología, no se ha descrito ningún caso de contagio de dishidrosis entre humanos hasta la fecha. Es recomendable proteger las manos en las personas afectadas, mantener una correcta higiene con geles suaves y tener la piel hidratada.
Durante la pandemia de 2020 se describió a la dishidrosis como uno de los efectos secundarios en la piel que podía provocar el contagio por COVID-19.
Dermatitis Atópica
La dermatitis atópica (DA) o eccema atópico es una enfermedad inflamatoria cutánea crónica, recurrente, intensamente pruriginosa y de curso fluctuante, multifactorial y de predisposición genética, que se relaciona con un estado de hipersensibilidad frente a alérgenos de diversa índole, lo que es conocido como atopia. La atopia puede definirse como una hipersensibilidad de la piel y mucosas a factores ambientales, asociado o no a una sobreproducción de inmunoglobulina E (IgE) frente a alérgenos y/o una reactividad anómala, y a desarrollar ciertas enfermedades como alergia alimentaria, asma bronquial, rinoconjuntivitis alérgica o eccema. Se distinguen así dermatitis atópica de tipo extrínseco, con aumento de IgE, y de tipo intrínseco, sin elevación sérica de IgE. La dermatitis atópica es una de las enfermedades cutáneas más frecuentes, sobre todo en la infancia.
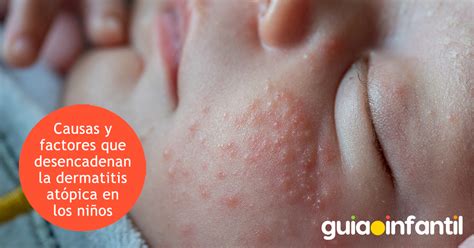
Dermatitis atópica en niños
En una piel con predisposición genética, seca e hipersensible, actúan factores inmunitarios y de otros tipos que determinan reacciones anómalas a múltiples estímulos endógenos y ambientales. Los datos actuales indican que la DA es una enfermedad mediada por T helper (TH)-2, donde la prevalencia de comorbilidades de atopia es alta, en particular en aquellos pacientes con formas moderadas a graves. La DA del lactante (2-6 meses a 2 años) tiene predilección por la cara (mejillas, frente, mentón, con respeto del triángulo central de la cara y zona periorbitaria), cuero cabelludo y superficies extensoras de las extremidades. Clínicamente predominan lesiones agudas o subagudas, con eritema, vesículas, exudación y costras hemáticas. Puede extenderse al cuero cabelludo (sobreposición con eczema seborreico), pliegues retroauriculares y de flexión, tronco y nalgas, o ser generalizada. Tienden a ser de curso fluctuante, determinado por la irritación mecánica del gateo y las infecciones. La eritrodermia es infrecuente.
La DA de la infancia (2 a 6 años) tiene predilección por las flexuras: fosas antecubitales, poplíteas, cuello, muñecas, tobillos y cara posterior del cuello. Frecuentemente también afecta manos y regiones periorbitaria y peribucal. Clínicamente predominan lesiones subagudas a crónicas, por lo que se observa xerosis, liquenificación y excoriaciones. El prurito es intenso, y pueden cursar con eritrodermia y adenopatías múltiples, insomnio e irritabilidad. En esta etapa es donde aparecen las manifestaciones menores de la enfermedad, que pueden observarse también en la adolescencia y adultez.
La DA del adolescente-adulto, que se puede observar también en la senescencia, se manifiesta con predominio de afectación labial, periocular, peribucal y flexural, en superficies de flexión de las extremidades, cuello, nuca, dorso de las manos o genitales, que de manera infrecuente puede evolucionar hacia una eritrodermia exfoliativa. El eczema de manos y el eczema del pezón se observan con mayor frecuencia en este grupo etario. En esta etapa predominan las lesiones subagudas a crónicas secas y descamativas junto con liquenificación.
El diagnóstico de la DA en el adolescente se debe realizar con patologías frecuentes como la dermatitis de contacto alérgica, eczema seborreico, psoriasis, escabiosis, impétigo y erupción por fármacos.
Diagnóstico de la Dermatitis Atópica
El diagnóstico de la DA es eminentemente clínico: se sustenta en estos datos y se apoya en los antecedentes familiares, piel muy seca, prurito recidivante e infecciones cutáneas secundarias.
La actividad de la enfermedad debe evaluarse tanto de manera objetiva como con criterios que valoren la percepción de la sintomatología por parte del paciente, ya que ambas contribuyen a la gravedad clínica:
- Sistema SCORAD (SCORing Atopic Dermatitis): valora eritema, edema, exudación/costras, excoriación, liquenificación, xerosis, prurito y trastorno del sueño. Oscila entre 0 y 103 puntos.
- Índice EASI (Eczema Area and Severity Index): que valora eritema, edema, excoriación y liquenificación en una escala de 0 a 4, que oscila entre 0 y 72.
- Escala IGA (Investigator Global Assessment Scale): se selecciona usando descriptores que mejor describen la apariencia global de las lesiones en un punto cronológico determinado. Va desde 0 (aclaramiento total) a 4 (afectación grave) y no es necesario que estén presentes todas las características.
El grado de afectación subjetivo, valoración del estado emocional y de la calidad de vida son relevantes en el contexto del manejo de la enfermedad atópica. En adolescentes se puede utilizar la Escala Visual Análoga (EVA) para prurito y para sueño, que es una escala lineal de 10 cm de longitud, orientada horizontal o verticalmente, en la que los pacientes indican la intensidad del prurito marcando la línea en el punto que corresponde a la gravedad de su prurito, donde 0 indica ausencia de prurito/alteración del sueño y 10 el prurito o afectación de la calidad del sueño más grave.
El estudio histopatológico puede ser útil en caso de duda diagnóstica o frente a la ausencia de respuesta al tratamiento habitual. Las analíticas habitualmente presenta alteraciones inespecíficas.
Tabla resumen de escalas de evaluación:
| Escala | Criterios de Valoración | Rango |
|---|---|---|
| SCORAD | Eritema, edema, exudación/costras, excoriación, liquenificación, xerosis, prurito, trastorno del sueño | 0-103 puntos |
| EASI | Eritema, edema, excoriación, liquenificación | 0-72 |
| IGA | Apariencia global de las lesiones | 0 (aclaramiento total) - 4 (afectación grave) |
| EVA | Intensidad del prurito y alteración del sueño | 0 (ausencia) - 10 (máxima gravedad) |
Tratamiento de la Dermatitis Espongiótica
El tratamiento más frecuente para acabar con la dihidrosis es el cuidado de la piel afectada:
- Usar agua tibia o fría con jabón suave.
- Utilizar guantes de algodón debajo de los de vinilo.
- Intentar no sumergir las manos en agua y que ésta no esté caliente.
El tratamiento y manejo de la dermatitis atópica debe comenzar con la educación del paciente adolescente y los padres sobre la naturaleza crónica de la enfermedad y la importancia de la terapia de mantenimiento, que mejora la barrera epidérmica y con ello, disminuye la probabilidad de un brote, como también previene la sensibilización a alérgenos. Resulta por tanto fundamental considerar una serie de recomendaciones generales, así como evitar los factores agravantes de la enfermedad.
Tratamientos que mejoran la dermatitis atópica
Recomendaciones Generales
- Evitar el uso de suavizantes durante el lavado de la ropa de vestir, toallas y de cama.
- Se debe propender a utilizar cosméticos libres de fragancias, como también prevenir el uso de perfumes aplicados sobre la piel.
- La carga de ácaro del polvo en el hogar debe disminuirse. El polvo debe ser removido con un paño humedecido, y aspirar la casa al menos una vez por semana.
- En aquellos pacientes sensibilizados a pólenes, se recomienda cerrar las ventanas durante los períodos de mayor circulación de estos. De manera práctica, la ventilación del hogar debería realizarse todos los días temprano en la mañana, por la noche, o si coincide con la lluvia.
- La exposición solar no tiene restricción, aunque debe usarse con cautela. Exposiciones solares controladas podrían ser beneficiosas dado el efecto antiinflamatorio que la radiación ultravioleta ejerce sobre la piel.
- La piel debe limpiarse meticulosamente de manera gentil y suave con objeto de eliminar costras y producir arrastre mecánico de bacterias, sobre todo en casos de sobreinfección bacteriana. Son preferibles los sustitutos de jabón, como los syndet, aceites y soluciones acuosas de pH 5 a 6.
- No existen diferencias significativas en cuanto a la frecuencia del baño diario o bisemanal, siempre y cuando se hidrate la piel luego de este.
Emolientes
Los emolientes son un pilar fundamental como cuidado básico de la piel. Tradicionalmente, los emolientes se definen como un tratamiento tópico con sustancias de tipo vehículo que carecen de principios activos. La mayoría de ellos contienen un humectante (que favorece la hidratación del estrato córneo, como la urea o el glicerol) y un oclusivo (que reduce la evaporación).
Debemos conocer si los emolientes se usan en la piel inflamada; pueden generar ardor, escozor o prurito, por lo que se prefiere utilizar en piel sin lesiones de eczema. Por otra parte, alrededor de 1/3 de los pacientes adultos con DA han desarrollado alergias de contacto a los ingredientes de sus emolientes y sensibilización tipo IV a los emulsificantes. En los pacientes con este problema, es mejor usar las formulaciones de emolientes con la menor cantidad de ingredientes posible.
Terapia Tópica
La terapia tópica efectiva depende de tres principios fundamentales: concentración suficiente, dosis suficiente y aplicación correcta.
Corticoesteroides Tópicos (CET)
Los corticoesteroides tópicos (CET) son de elección para el control de los brotes de eczema atópico, los que deben ser de una potencia suficiente acorde al área anatómica para disminuir rápidamente la exacerbación.
El efecto antiinflamatorio de los corticoides resulta en parte de su capacidad de inducir vasoconstricción en los vasos dérmicos superficiales, de lo cual se determina la potencia de su efecto: los de clase I o superpotentes; clase II y III considerados potentes; clase IV y V o de moderada potencia; y la clase VI a VII o de baja potencia.
En general, se prefieren aquellos de alta potencia para el cuero cabelludo, palmas y plantas; de baja potencia para áreas sensibles como la cara, genitales y pliegues, y de potencia intermedia para el resto de la superficie corporal, como el tronco y las extremidades.
El vehículo también es importante, puesto que aumentan o disminuyen la penetrabilidad del principio activo a través del estrato córneo. Los vehículos líquidos como lociones se utilizan en áreas de piel delgada como los pliegues, cuero cabelludo y en casos en que sea necesario tratar grandes superficies. Las emulsiones o cremas son las más utilizadas pudiendo ser más acuosas u oleosas en función del estado de hidratación de la piel y habitualmente son bien toleradas por los pacientes. Los ungüentos, por su mayor capacidad de retención de agua en el estrato córneo están indicados en áreas de piel gruesa (palmas y plantas) y cuando existe liquenificación.
La cantidad recomendada oscila entre 60-90 gramos al mes en adolescentes, asociadas a un uso liberal de emolientes.
Inhibidores de la Calcineurina Tópicos (ICT)
Los inhibidores de la calcineurina tópicos (ICT) se recomiendan también en primera línea y se pueden utilizar tanto por su efecto ahorrador de corticoides como por la seguridad a largo plazo demostrada en los ensayos clínicos. Son preferibles en áreas delicadas (como párpados, periororal, genital y axilar).
Debemos destacar que el efecto adverso más frecuentemente observado es una sensación urente transitoria que inicia a los 5 minutos y puede durar hasta 1 hora en el sitio de aplicación durante los primeros días, pero que posteriormente disminuye en intensidad y duración, lo que debemos advertir antes de iniciar esta terapia. Otro efecto adverso a considerar en población adolescente y adulta es una sensación de flushing transitorio inmediatamente tras la ingesta de alcohol (efecto disulfiram-like).
Curas Húmedas
En el manejo de las exacerbaciones en adolescentes se recomienda la aplicación tópica de CET o de ICT, y si estos no son tolerados, principalmente sobre lesiones eccematosas agudas, húmedas y erosivas extensas, son preferibles las curas húmedas asociadas a CET hasta que el exudado se detenga.
Es importante destacar que los CET/ICT deben administrarse en cuanto aparezcan los primeros síntomas y signos de un brote.
Fototerapia
La fototerapia merece especial atención como terapia dirigida a la piel, puesto que mejora las lesiones cutáneas, el prurito y la calidad del sueño nocturno con períodos de remisión de hasta 6 meses, con escasos efectos adversos. Como regla general, debe utilizarse en fase de mantenimiento y no durante los brotes, que deben tratarse con terapia estándar.
tags: #dermatitis #espongiotica #compatible #con #eccema