La dermatitis herpetiforme (DH) es una enfermedad crónica autoinmune que cursa con una erupción papulovesicular pruriginosa de predominio en superficies de extensión y caracterizada histológicamente por microabscesos papilares de neutrófilos. La DH se asocia a enteropatía sensible al gluten (ESG) y remite tras la introducción de una dieta exenta de este.
La dermatitis herpetiforme es una erupción cutánea papulovesiculosa crónica, autoinmune, intensamente pruriginosa asociada con intensidad con la enfermedad celíaca. Los hallazgos típicos son grupos de lesiones de urticaria eritematosas, intensamente pruriginosas, así como vesículas, pápulas y ampollas, distribuidas simétricamente en superficies de extensión.
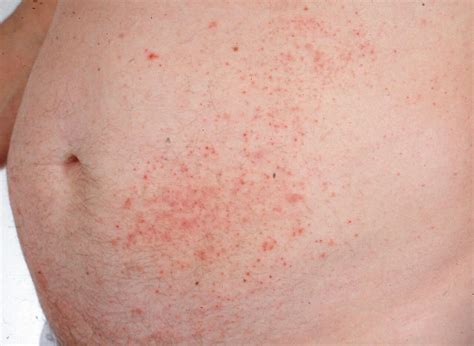
Lesiones típicas de dermatitis herpetiforme en la espalda.
El diagnóstico se realiza por biopsia cutánea con pruebas de inmunofluorescencia directa. El tratamiento se suele realizar con dapsona o sulfapiridina y una dieta libre de gluten.
Inmunogenética
Tanto la celiaquía como la DH se correlacionan fuertemente con los haplotipos HLA-DQ2 y DQ8, de forma que alrededor del 90% de los pacientes son DQ2+ y la mayor parte de los restantes son DQ8+.
En concreto, ambas formas de ESG manifiestan los alelos HLA de clase ii DQA1¿0501 y DQB1¿0201, presentes en el cromosoma 6. Estos alelos son poco específicos, sin embargo, presentan un altísimo valor predictivo negativo en el diagnóstico de la DH. Es decir, su negatividad virtualmente excluye este diagnóstico.
Otros alelos asociados, tales como HLA-DR3, B8 y A1, explicarían la alta incidencia relativa de otras enfermedades autoinmunes en los pacientes con ESG, tales como trastornos tiroideos, lupus eritematoso sistémico y diabetes mellitus insulinodependiente.
Basándose en estos alelos, se ha descrito recientemente un modelo animal de DH con ratones transgénicos NOD HLA DQ8+, de gran interés para el estudio de los mecanismos fisiopatogénicos de la DH.
Epidemiología
La DH puede aparecer a cualquier edad, con un pico máximo en la tercera década. Es excepcional en niños menores de 3 años. A diferencia de la celiaquía, es algo más frecuente en varones. Se cree que alrededor de un 5% de pacientes celíacos desarrollarán una DH a lo largo de su vida.
Afectación Digestiva
Todos los pacientes con DH presentan sensibilidad al gluten, sin embargo, la inmensa mayoría de ellos se encuentran asintomáticos desde el punto de vista digestivo. En una serie reciente de casi 300 enfermos con DH, solo el 13% de ellos presentaban sintomatología digestiva, en forma de diarrea, dolor abdominal o retraso de crecimiento en niños. En el resto de casos, solo la realización de una biopsia intestinal puede llegar al diagnóstico de ESG.
En las diversas series publicadas, entre un 60 y un 75% de pacientes con DH manifiestan alteraciones histopatológicas en la biopsia intestinal. No existe hasta el momento ningún estudio prospectivo que muestre la frecuencia real de ESG en pacientes con DH.
Manifestaciones Cutáneas
La erupción es muy pruriginosa y presenta una distribución típica en superficies de extensión y nalgas. Los codos son la región más frecuentemente afecta. Las lesiones cutáneas consisten en pápulas eritematosas, vesículas pequeñas, excoriaciones y cicatrices frecuentemente hiperpigmentadas. Las vesículas intactas pueden ser difíciles de encontrar, y la presentación de ampollas francas es excepcional, lo cual puede dificultar un diagnóstico adecuado.
Existen formas de presentación atípicas que vale la pena recordar: lesiones purpúricas palmares en edad infantil, y afectación de mucosas oral y genital en adultos.
Histopatología y Hallazgos de Inmunofluorescencia
El estudio de biopsias de piel afecta muestra microabscesos de neutrófilos en puntas papilares, infiltrados inflamatorios variables en dermis superficial y ocasionalmente vesículas subepidérmicas. Estos hallazgos son inespecíficos y se describen en otras enfermedades ampollosas autoinmunes.
El diagnóstico de certeza se basa en el hallazgo -patognomónico- de un depósito granular de IgA (con/sin C3) en la unión dermoepidérmica mediante estudio de inmunofluorescencia directa de una muestra de piel sana perilesional. Estos depósitos suelen acentuarse -e incluso localizarse exclusivamente- en las puntas de las papilas dérmicas. La sensibilidad de esta prueba oscila entre el 90 y 95% de pacientes.
La negatividad del estudio de inmunofluorescencia directa debe hacernos dudar de este diagnóstico. En tal caso, será necesario repetir la biopsia sobre piel sana perilesional y asegurarse de que el paciente no sigue todavía una dieta libre de gluten. Si el enfermo ya está en dieta, no tiene erupción visible y el estudio de inmunofluorescencia es negativo, puede ser necesaria una prueba de provocación oral con gluten, la cual suele acompañarse de un brote de lesiones sugestivas en pocos días. Si aún así, sigue siendo negativa, es fundamental descartar algún fallo en la realización de la técnica.
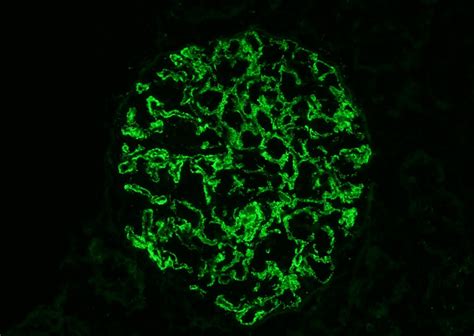
Patrón de inmunofluorescencia directa en la piel perilesional de un paciente con dermatitis herpetiforme, mostrando depósitos granulares de IgA en la membrana basal.
Autoantígenos y Estudios Inmunológicos
Recientemente, se han descubierto los autoantígenos endomisiales específicamente reconocidos en ambas enfermedades: la transglutaminasa tisular (TGt) en la celiaquía, y la transglutaminasa epidérmica (TGe) en la DH. Los anticuerpos anti-TGt presentan una especificidad mayor del 90% y una sensibilidad que oscila entre el 50 y el 95% según los estudios disponibles.
Los autoanticuerpos IgA antiendomisio de músculo liso son altamente específicos de ESG (celíacos o con DH). Su especificidad alcanza casi el 100% y su sensibilidad oscila entre el 50 y el 100% según las series.
Todos estos autoanticuerpos son de subclase IgA1 (IgA antiendomisio, IgA anti-TGt e IgA anti-TGe) y disminuyen drásticamente con la dieta exenta en gluten. Son por tanto de gran utilidad, no solo en el diagnóstico sino también en el seguimiento de la adherencia a la dieta de estos pacientes.
Recientemente se ha desarrollado un nuevo test que detecta anticuerpos contra péptidos deamidados de la gliadina. Esta técnica, de uso todavía no rutinario, podría convertirse en breve plazo en la técnica serológica de elección en los pacientes con celiaquía o DH.
Aunque actualmente no se recomienda su determinación sistemática, se pueden detectar además anticuerpos antirreticulina y antigliadina. Los antirreticulina de clase IgA son altamente específicos y se encuentran en uno de cada cuatro pacientes con DH, así como en enfermos con celiaquía; estos también disminuyen hasta desaparecer tras la instauración de la dieta sin gluten.
Tanto los antirreticulina de clase IgG como los antigliadina (IgA o IgG) son inespecíficos y aparecen frecuentemente en sujetos afectos de otras enfermedades ampollosas autoinmunes e incluso en sujetos sanos.
En aquellos pacientes con sospecha clínica firme, en los que el estudio de estos autoanticuerpos de clase IgA es negativo, debemos solicitar una determinación de IgA total, puesto que esta situación puede deberse a un déficit selectivo de IgA. En estos casos, el diagnóstico serológico de sensibilidad al gluten se alcanza mediante la determinación de anticuerpos IgG antitransglutaminasa.
Asociación con Linfomas y Otras Enfermedades Autoinmunes
La asociación de DH con el desarrollo de linfomas es controvertida. A diferencia de lo descrito en enfermos con celiaquía, donde la correlación entre la enteropatía con estas neoplasias hematológicas (sobretodo intestinales de tipo T) ha sido bien establecida, la incidencia de linfomas -cualesquiera- en enfermos con DH es inferior al 2% en los diversos estudios disponibles.
Un estudio epidemiológico reciente con 846 pacientes con DH no ha logrado demostrar una mortalidad mayor ni tampoco un riesgo aumentado de fracturas, linfomas ni neoplasias gastrointestinales, con respecto a la población general. Una de las explicaciones para estos hallazgos, aún no comprobada de forma definitiva, sería el menor grado de inflamación gastrointestinal de los pacientes con DH en comparación con los enfermos celíacos.
En cualquier caso y basándose en las series de pacientes con celiaquía, es científicamente plausible pensar que la dieta exenta en gluten tiene un efecto protector sobre el desarrollo de linfomas también en los enfermos con DH, dado el efecto curativo de la dieta sobre los fenómenos inflamatorios en el intestino.
Es muy frecuente la asociación de la DH y la celiaquía con diversas enfermedades autoinmunes, entre las cuales destacan las tiroiditis, la diabetes mellitus y la anemia perniciosa. La prevalencia de anticuerpos antitiroideos y anticélula parietal oscila alrededor del 20% de enfermos con patologías por sensibilidad al gluten.
Por ello, se recomienda la determinación de estos autoanticuerpos, así como de los anticuerpos antinucleares, glucosa y función tiroidea, en todos los pacientes afectos de DH.
Diagnóstico Diferencial
Se realiza básicamente con la escabiosis, el eczema atópico, el eczema de contacto, y otras enfermedades ampollosas autoinmunes como la dermatosis IgA lineal y el penfigoide ampolloso.
En general, los hallazgos histopatológicos y de inmunofluorescencia directa suelen ser definitivos para llegar al diagnóstico de DH sin grandes dificultades.
Manejo Terapéutico
La DH se trata mediante dieta exenta en gluten y dapsona.
La dieta libre de gluten es el tratamiento de primera elección, imprescindible en cualquier enfermo con DH. Es eficaz en el tratamiento de las manifestaciones cutáneas -y digestivas, si las hubiera-, aunque la mejoría puede tardar en aparecer hasta 1-2 años tras la supresión de gluten de la ingesta.
Los alimentos que contienen trigo, cebada o centeno están prohibidos, pero en cambio se permite la ingesta de arroz, maíz y avena. Esta dieta debe mantenerse de por vida ya que la inmensa mayoría de pacientes con DH ven rebrotar la enfermedad al reintroducir el gluten en la dieta. Solo entre un 10 y un 20% de pacientes desarrollan tolerancia inmunológica y son capaces de seguir una dieta normal tras años de dieta exenta en gluten estricta (especialmente casos de debut infantil y/o tratados en algún momento con dapsona).
Los beneficios descritos de un buen cumplimiento a largo plazo de la dieta son los siguientes: sensación de bienestar general (de estar sano), reducción en las necesidades de medicación y el riesgo de linfomas intestinales, resolución de la erupción cutánea y de los síntomas y signos de enteropatía/malabsorción.
La dapsona (Dapsone Fatol® 50mg comprimidos -solicitada como medicación extranjera- o en fórmula magistral: dapsona 50mg para una cápsula, n.o: 90) suprime eficazmente y en pocos días las manifestaciones cutáneas de la DH. Este fármaco se utiliza durante el período de tiempo que tarda la dieta en hacer efecto sobre la erupción cutánea.
La dapsona no es activa sobre la posible afectación intestinal, y tampoco se ha demostrado que disminuya el riesgo de desarrollo de linfoma. No tiene efectos curativos sobre la DH, y la erupción cutánea reaparece al suspender este fármaco. En el adulto, su administración debe comenzarse a dosis bajas de 50mg al día, que aumentaremos hasta 200mg según necesidad y tolerancia del paciente (dosis en niños: 1-2mg/kg/d).
Previo al inicio, debemos solicitar niveles de glucosa-6-fosfato-deshidrogenasa, reticulocitos, hemograma y bioquímica general (perfil renal y hepático). Durante el tratamiento, debemos realizar controles regulares de hemograma, reticulocitos, biología renal y hepática. La periodicidad ideal de estos controles sería: semanal-quincenal el primer mes, mensual hasta los 3 meses, y posteriormente cada 3-6 meses.
Los efectos indeseables hematológicos (hemólisis y metahemoglobinemia) de la dapsona son dependientes de dosis, y son tolerables en cierto grado sin que sea siempre necesario suspender la medicación.
Los niveles de metahemoglobina deben solicitarse en caso de clínica sugestiva (mareos, disnea, fatiga o cefalea). Niveles de metahemoglobina por debajo del 20% no suelen acompañarse de síntomas y no precisan ningún cambio. Sin embargo, determinados enfermos pueden desarrollar clínica severa incluso con niveles bajos de metahemoglobina, en especial aquellos con enfermedades que comprometen el correcto aporte de oxígeno a los tejidos. La dapsona debe suspenderse al alcanzar niveles superiores al 20%; a partir del 30%, debe considerarse el tratamiento con azul de metileno.
La hemólisis es un fenómeno constante en los enfermos tratados con este fármaco, y en ciertos casos puede requerir una reducción de dosis. La solicitud de otros parámetros biológicos de hemólisis (bilirrubina, LDH, haptoglobina) está indicada en caso de clínica compatible y/o reducción significativa de los niveles de hemoglobina. La supresión total del medicamento estará indicada en los individuos que desarrollen una anemia hemolítica severa con repercusión clínica.
Algunos autores recomiendan la asociación de dapsona con vitamina E (800U/d) o cimetidina (1,2-1,6g/d) por vía oral para minimizar el riesgo de anemia hemolítica y metahemoglobinemia, respectivamente. Dividir la dosis diaria de dapsona en dos tomas reduce el pico de concentración sanguínea del fármaco, hecho que también podría reducir su toxicidad hematológica.
Más raramente pueden aparecer otros efectos como reacciones de hipersensibilidad (1/100), agranulocitosis (<0,5×109neutrófilos/l), hepatitis, neuropatía periférica, psicosis, síndrome nefrótico y disminución de la fertilidad.
Las reacciones de hipersensibilidad son la complicación no hematológica más frecuente. Suelen aparecer a las 3-6 semanas del inicio del tratamiento, en forma de prurito, fiebre y dermatitis. En este caso, el fármaco debe ser retirado sin más dilación; casi todos los enfermos precisarán además tratamiento prolongado con glucocorticoides sistémicos.
| Prueba | Sensibilidad | Especificidad |
|---|---|---|
| Inmunofluorescencia Directa (IFD) | 90-95% | 95-100% |
| Anticuerpos anti-transglutaminasa tisular (anti-TGt) | 50-95% | >90% |
| Anticuerpos IgA antiendomisio | 50-100% | Casi 100% |
Nota: Los rangos pueden variar según los estudios.
Conceptos clave:
- Casi todos los pacientes que padecen dermatitis herpetiforme, incluso si no tienen síntomas gastrointestinales, tienen evidencia histológica de enfermedad celíaca y riesgo de linfoma del intestino delgado.
- Debido al prurito intenso y a la fragilidad de la piel, las vesículas pueden romperse, y por lo tanto no se ven en el examen físico.
- El diagnóstico se confirma con la biopsia cutánea, las pruebas de inmunofluorescencia directa de una lesión y de la piel adyacente de aspecto normal y las pruebas serológicas.
- Se utiliza dapsona o un medicamento alternativo (p.
Dermatitis Herpetiforme. Conferencia de la Dra. Paloma Borregón
tags: #dermatitis #herpetiforme #inmunofluorescencia