La dermatitis perivascular es una reacción cutánea no tumoral que puede ser causada por diversos factores, incluyendo cosméticos, fármacos y condiciones predisponentes en individuos susceptibles. Esta condición requiere un enfoque diagnóstico cuidadoso y un tratamiento adaptado a la causa subyacente.
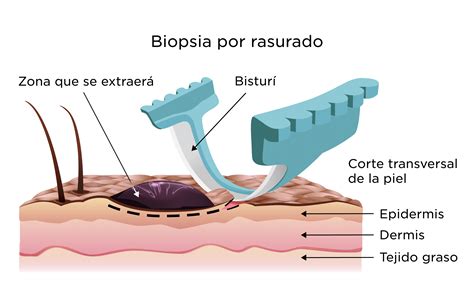
Biopsia de piel: Herramienta clave para el diagnóstico de la dermatitis perivascular.
Diagnóstico de la Dermatitis Perivascular
El diagnóstico de la dermatitis perivascular se basa en la correlación clínico-patológica, que implica la evaluación de los síntomas clínicos junto con los hallazgos histopatológicos obtenidos a través de una biopsia cutánea. La biopsia cutánea es una herramienta excelente para reconocer las causas subyacentes de la dermatitis perivascular y para excluir otras causas alternativas.
Hallazgos Histopatológicos
Los hallazgos histopatológicos varían dependiendo de la causa de la dermatitis perivascular. Algunos de los hallazgos más comunes incluyen:
- Infiltrado inflamatorio perivascular: Presencia de células inflamatorias alrededor de los vasos sanguíneos en la dermis.
- Daño epidérmico: Alteraciones en la epidermis, como espongiosis, exocitosis y apoptosis.
- Alteraciones en la capa basal: Licuefacción de la membrana basal, presente en enfermedades como el lupus eritematoso.
- Depósitos de sustancias: Acumulación de fármacos o sus metabolitos en la dermis, como el oro en histiocitos y células fusiformes.
En algunos casos, pueden observarse hallazgos específicos que sugieren una causa particular, como la presencia de neutrófilos en la dermis en reacciones a fármacos o la presencia de "células granulares" de tipo histiocitario en relación con sulfonas o anticonceptivos orales.
Causas de la Dermatitis Perivascular
La dermatitis perivascular puede ser causada por una variedad de factores, incluyendo:
- Fármacos: Muchos fármacos pueden causar reacciones adversas en la piel, incluyendo dermatitis perivascular. Los patrones histopatológicos pueden variar dependiendo del fármaco involucrado.
- Cosméticos: Los cosméticos y otros productos tópicos pueden causar dermatitis de contacto y otras reacciones en la piel.
- Implantes de relleno: Los implantes de relleno, tanto biodegradables como no biodegradables, pueden causar reacciones inflamatorias en la piel.
- Enfermedades sistémicas: Algunas enfermedades sistémicas, como el lupus eritematoso, pueden manifestarse con dermatitis perivascular.
- Infecciones: Infecciones virales, bacterianas o parasitarias.
- Picaduras de insectos: Especialmente de arañas y mosquitos.

Las picaduras de insectos pueden desencadenar dermatitis perivascular.
Tratamiento de la Dermatitis Perivascular
El tratamiento de la dermatitis perivascular depende de la causa subyacente y la severidad de los síntomas. Algunas opciones de tratamiento incluyen:
- Supresión del agente causal: Si la dermatitis perivascular es causada por un fármaco o cosmético, la primera medida es suspender su uso.
- Corticosteroides: Los corticosteroides tópicos u orales pueden ser utilizados para reducir la inflamación y el prurito.
- Antihistamínicos: Los antihistamínicos pueden ser utilizados para aliviar el prurito.
- Otros tratamientos: En algunos casos, pueden ser necesarios otros tratamientos, como antibióticos, antifúngicos o inmunosupresores.
Tratamientos Específicos
- Lupus eritematoso pernio: Glucocorticoides, azatioprina, hidroxicloroquina y nifedipina.
- Síndrome de Wells: Corticoides tópicos u orales, antihistamínicos y, en casos resistentes, minociclina, dapsona, griseofulvina o ciclosporina.
- Dermatitis perioral: "Terapia cero" (discontinuación de productos tópicos irritantes), antibióticos tópicos u orales, ácido azelaico, ruxolitinib o isotretinoína.
Dermatosis Purpúricas Pigmentarias
Las dermatosis purpúricas pigmentarias son un grupo de enfermedades benignas de curso crónico, también denominadas capilaritis. Se han relacionado con el efecto de la presión venosa y la gravedad que soportan las piernas. También se ha sugerido como posible mecanismo etiopatogénico un proceso inmunológico localizado mediado por células de Langerhans que daría lugar a un infiltrado de linfocitos alrededor de los vasos.
Existen una serie de patrones clínicos de expresión de las dermatosis purpúricas pigmentarias, que se diferencian por la localización y la morfología de las lesiones, pero dado que existe un acusado solapamiento clínico e histopatológico se justifica que se consideren como variantes de un mismo proceso patológico básico.
El diagnóstico diferencial se debe realizar con la vasculitis leucocitoclástica, erupciones purpúricas medicamentosas, acroangiodermatitis, dermatitis de contacto, dermatitis fototóxica y fotoalérgica.
La mayor parte de las dermatosis purpúricas pigmentarias no requieren tratamiento, teniendo un curso impredecible ya que la duración de las lesiones puede ser de semanas, meses o incluso años.
Opciones de Tratamiento
Cuando el tratamiento está indicado, las opciones incluyen:
- Corticoides tópicos de potencia media o alta.
- Lo anterior más vitamina C oral y/o pentoxifilina.
- Lo anterior más PUVA o bien ciclosporina.
Dermatitis – Tratamientos para los diversos tipos de Dermatitis
Reacciones a Implantes Cosméticos
Las reacciones a implantes cosméticos varían enormemente dependiendo del material de relleno. Las reacciones son más frecuentes en implantes permanentes (no biodegradables), como la silicona. La base inmunológica suele ser una reacción de tipo IV o tipo retardado. La respuesta granulomatosa se asemeja a un granuloma anular.

Reacción a implante cosmético mixto.
Es necesaria la colaboración de técnicas para identificación de materiales. La reacción puede ocurrir a distancia del lugar de implantación, complicando más si cabe el diagnóstico.
Síndrome de Wells
El síndrome de Wells o celulitis eosinofílica es una rara entidad cutánea, caracterizada por el polimorfismo de sus lesiones y por la presencia aumentada de eosinófilos tanto en las lesiones como en sangre periférica. Su etiología permanece desconocida, y la falta de especificidad de sus lesiones hace que en ocasiones su diagnóstico resulte difícil, representando la biopsia cutánea una prueba clave (figuras en llama).
El principal dato analítico que nos ayuda al diagnóstico es la eosinofilia periférica, aunque solo se encuentra aumentada en el 50 % de los pacientes; por tanto, no es imprescindible para el mismo.
En casos muy localizados pueden usarse corticoides tópicos, que resultan efectivos en aproximadamente la mitad de los casos; o el uso de antihistamínicos, efectivos en aproximadamente el 25 % de los afectados. Sin embargo, en la mayoría de los casos, ya sea por su afectación sistémica o por su extensión, empleamos como primera elección corticoides orales a una dosis de entre 20 y 80 mg/día de prednisona, con lo cual se obtiene una rápida mejoría de las lesiones en pocos días en la mayoría de los casos.
| Tratamiento | Dosis | Efectividad |
|---|---|---|
| Corticoides Tópicos | Variable | Aproximadamente 50% |
| Antihistamínicos | Variable | Aproximadamente 25% |
| Corticoides Orales (Prednisona) | 20-80 mg/día | Alta, con rápida mejoría |
tags: #dermatitis #perivascular #tratamiento