La dermatitis es una afección de la piel que causa inflamación, enrojecimiento, picazón, descamación y sequedad. Aunque puede afectar a personas de todas las edades, es más común en niños y adultos mayores. Los síntomas pueden variar desde leves a graves, dependiendo de la causa y la gravedad de la afección.
La dermatitis no es contagiosa y puede deberse a diferentes causas, incluyendo factores genéticos y ambientales. Los diferentes tipos de dermatitis pueden mejorar con el tiempo, pero a menudo se presentan como enfermedades duraderas o crónicas con brotes periódicos.
La dermatitis puede ser causada por diferentes factores de riesgo, que pueden ser endógenos tales como nuestra composición genética y externos o factores ambientales, incluyendo, por ejemplo, el contacto con alérgenos o irritantes como los productos cosméticos muy fuertes.
Los síntomas pueden manifestarse en la piel de cualquier parte del cuerpo, dependiendo de qué tipo de dermatitis se trate. Los síntomas también pueden dar lugar a complicaciones. La picazón asociada con la dermatitis puede llegar a ser lo suficientemente severa como para provocar trastornos del sueño.
Además, el rascarse las erupciones causadas por la dermatitis pueden causar llagas abiertas, las cuales podrían infectarse por bacterias, virus u hongos. En algunos casos, estas infecciones de la piel pueden extenderse.
Tipos de Dermatitis
Existen diferentes tipos de dermatitis, cada uno con sus propias características y causas:
- Dermatitis atópica: Este es el tipo más común de dermatitis. Los síntomas generalmente comienzan a aparecer en la infancia, aunque pueden afectar a personas de todas las edades. Esta enfermedad se caracteriza, principalmente, por provocar parches en la piel con enrojecimiento y picazón.
- Dermatitis seborreica: Este tipo de dermatitis afecta principalmente al cuero cabelludo, aunque también se puede extender a diferentes partes del rostro e incluso hasta el pecho. Sus principales síntomas son piel escamosa, caspa, enrojecimiento de la piel y picazón. En algunos casos, la dermatitis seborreica desaparece por su cuenta, sin tratamiento.
- Dermatitis por contacto: Este tipo de dermatitis es causada por el contacto directo con ciertas sustancias. Se clasifica en dos tipos:
- Dermatitis irritante por contacto: Causada por la exposición a una sustancia irritante para la piel como los detergentes fuertes, los ácidos, los solventes y los herbicidas.
- Dermatitis alérgica por contacto: Consiste en una reacción alérgica del sistema inmunitario de una persona.
- Dermatitis del pañal: Este tipo de dermatitis se observa frecuentemente en bebés, pero puede ocurrir en cualquier persona que utilice pañales. Sus síntomas incluyen inflamación, sensibilidad y picazón en la piel de la zona del pañal. Suele tratarse efectivamente con remedios caseros como cambiar más frecuentemente los pañales, dejar la piel secarse al aire y utilizar en cada cambio de pañal una pomada emoliente y protectora.
- Eczema dishidrótico: También conocido como eczema ponfólix, es un tipo de dermatitis que suele presentarse en las manos y en los pies con la aparición de pequeñas ampollas y picazón grave. En algunos casos, las ampollas causadas por el eczema deshidrótico pueden infectarse, causando inflamación y dolor.
Micosis Superficiales: Infecciones por Hongos
Las micosis superficiales constituyen una patología prevalente en Dermatología. Son producidas por dos grandes grupos de hongos: las levaduras y los dermatofitos (tiñas). Las primeras ocurren por una alteración de la microbiota que lleva a una proliferación del hongo y las segundas son infecciones exógenas en que el contagio está dado por transmisión de un animal u otra persona. A las tiñas se les denomina por el nombre del área anatómica afectada.
Las micosis superficiales pueden ser producidas por levaduras y por dermatofitos.
Micosis Superficiales por Levaduras
Desde hace años se usa la denominación de “oportunistas” para referirse a un grupo de hongos que viven normalmente en humanos y que tienen la capacidad de aumentar en cantidad y transformarse en patógenos bajo determinadas condiciones del huésped. Los de mayor importancia en dermatología son: Candida spp. y Malasezzia spp.; éstas forman parte de la microbiota, se pueden aislar en pacientes normales y la infección es de origen endógeno.
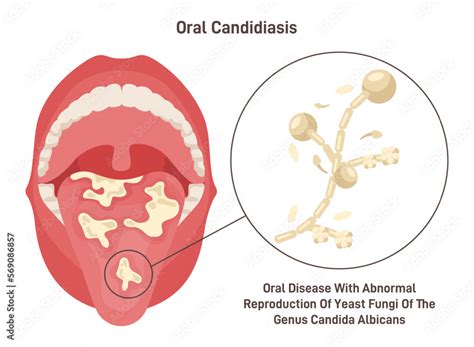
Candidiasis
A la infección clínica producida por levaduras del género Candida spp. se le denomina Candidiasis o Candidosis. La especie involucrada más frecuentemente como agente etiológico es Candida albicans, que pertenece a la microbiota gastrointestinal, vaginal, orofaríngea, piel periorificial y algunos pliegues cutáneos. Su capacidad de producir patología va a depender de una interacción entre los mecanismos patogénicos del hongo y los sistemas de defensas cutáneos y sistémicos del propio huésped, se desconoce el tiempo preciso de incubación y éste varía entre persona y persona.
Entre las causas más importantes que favorecen la aparición de una candidiasis podemos señalar:
- Locales: aumento de la humedad, sudoración, maceración cutánea por obesidad, ropa apretada u oclusiva, zonas con mucho roce cutáneo, uso de prótesis, uso de apósitos no permeables.
- Fisiológicos: lactantes, personas añosas, menstruación, embarazo.
- Sistémicos: endocrinopatías como diabetes mellitus y enfermedades tiroideas, leucemias y linfomas, hiperuricemia, deficiencia de hierro, síndrome de Cushing.
- Enfermedades debilitantes e inmunodeficiencias: infección por virus de la inmunodeficiencia humana (VIH), neoplasias, desnutrición severa.
- Por medicamentos o tratamientos médicos: anticonceptivos, corticosteroides, antibióticos de amplio espectro, inmunosupresores, citotóxicos, radioterapia.
Puede tener diferentes presentaciones: localizadas, diseminadas o profundas, cuadros sistémicos u otros en que lo más relevante es la respuesta alérgica. Los siguientes cuadros clínicos son los de mayor frecuencia en dermatología y se definen de acuerdo al área corporal afectada:
- Candidiasis bucal: La más conocida clínicamente es la algorra, muguet o algodoncillo, y se ve con más frecuencia en lactantes y en pacientes inmunodeprimidos. Consiste en placas blanquecinas algodonosas con una adherencia variable a la mucosa, sobre una base enrojecida que puede afectar diferentes zonas de la mucosa oral.
- Queilitis angular: Compromete los pliegues laterales de los labios y las comisuras, se manifiesta con fisuras y eritema formando un área triangular de base externa.
- Intertrigo: Es la inflamación de un pliegue de causa infecciosa. Puede afectar los grandes pliegues, como el axilar, submamario, inguinal, interglúteo, especialmente en personas obesas, y los pequeños pliegues interdigitales de manos y pies en pacientes que los mantienen húmedos.
- Candidiasis periungueal: Se denomina paroniquia a la inflamación del pliegue ungueal, ocurre en pacientes que mantienen las manos húmedas por razones laborales o por la costumbre de llevarse las manos a la boca.
- Onicomicosis: Candida spp. puede infectar con cierta frecuencia las uñas de las manos, habitualmente secundario a una paroniquia.
- Candidiasis genitales: Candida spp. puede trasmitirse a la pareja en el caso que uno de ellos presente la patología, especialmente después de una relación sexual traumática.
- Balanitis o balanopostitis: Existe eritema, maceración, pústulas pequeñas efímeras y secreción blanquecina.
- Vulvovaginitis: Se presenta con inflamación, leucorrea blanquecina, cremosa y/o grumosa que compromete la vulva y la vagina.
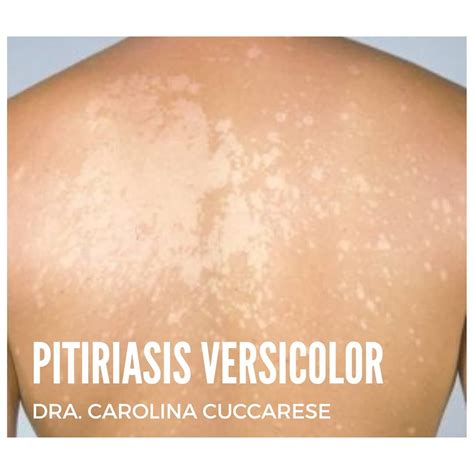
Pitiriasis Versicolor
También se denomina equívocamente Tiña o Tinea versicolor, sinónimos que tienden a confundir, dado que actualmente se sabe que su etiología no es por dermatofitos. Esta enfermedad es producida por Malassezia spp., levadura de la microbiota cutánea, y tiene una distribución mundial.
Se consideran factores gatillantes el aumento de humedad y temperatura, seborrea, hiperhidrosis, el uso de protectores solares o cremas con un alto contenido en grasas y estados de inmunosupresión.
Compromete tórax y zonas proximales de cuello y extremidades, aunque puede extenderse a otras zonas del cuerpo. En lactantes y escolares puede observarse compromiso de la cara. Se presenta con máculas circulares de mm a cm con límites definidos y escamas finas en su superficie que se desprenden al pasar la uña (signo del "golpe de la uña"). Se estima que el período de incubación es de alrededor de 20 días.
Cuando el paciente está expuesto al sol las zonas infectadas se ven más blancas en relación a las no infectadas, debido a que el hongo produce ácido azelaico que inhibe la dopa-tirosinasa, impidiendo la pigmentación normal de la piel por los melanocitos. Cuando no hay exposición solar las áreas infectadas se ven más oscuras y de color café por un aumento en el tamaño de los melanosomas. Precisamente por su capacidad de cambiar de color se le denomina “versicolor”.
Para confirmar el diagnóstico se puede usar una técnica complementaria que es la luz de Wood (luz ultravioleta 360-370 nm), en que las áreas afectadas se verán amarillo/doradas. Habitualmente es asintomática, y a veces presenta escaso prurito.
El examen micológico directo es fácil de realizar, característico y muy sensible en el que se observan hifas cortas con esporas grandes como “tallarines con albóndigas”.
Malassezia spp. puede participar también en la etiopatogenia de otras dermatosis, como pitiriasis simple del cuero cabelludo, foliculitis y dermatitis seborreica.
El manejo terapéutico de esta patología es con productos tópicos con efecto exfoliante, como jabones, lociones o cremas con azufre o ácido salicílico y/o antimicóticos tópicos una a dos veces por día por cuatro a cinco semanas. Cuando el área comprometida es muy grande se debe realizar tratamiento oral.
Micosis Superficiales por Dermatofitos
A la infección cutánea producida por dermatofitos se denomina indistintamente tiña (más usado), tinea, dermatofitosis o epidermofitosis. Son hongos parásitos de la queratina, es decir, infectan estructuras como estrato córneo de la piel, uñas y pelo. Los tres géneros más importantes de dermatofitos son: Trichophyton (T), Microsporum (M)y Epidermophyton (E).
La etiología y origen de infección varían de acuerdo a las áreas geográficas mundiales, pero en Chile las fuentes de infección más frecuentes son:
- Animales (hongos zoofílicos): gatos, perros, conejos, roedores, ganado equino y bovino. El más frecuente es M. canis, seguido por T mentagrophytes, variedad mentagrophytes.
- Humanos (hongos antropofílicos): el más frecuente es T rubrum.
- De la tierra (hongos geofílicos): el más frecuente es M. gypseum.
El contagio ocurre por contacto directo o indirecto por ropa, zapatos, peinetas, escamas o pelos.
Los dermatofitos causan patología cutánea por infección primaria de la piel.
Algunos tipos de tiña son:
- Tinea capitis: Afecta cuero cabelludo, cejas o pestañas.
- Tinea barbae: Afecta preferentemente a varones en áreas rurales y se localiza en la zona de la barba.
- Tinea corporis: Se localiza en tronco, miembros y zonas de cara sin pelo terminal.
- Tinea cruris: Conocida también como "eczema marginado de Hebra" se localiza en ingles, periné y región perianal pudiéndose extender a zona proximal interna de muslos.
- Tinea pedis: Es la tiña más frecuente ya que la han padecido o la padecen el 15% de las personas. Se le conoce como "pie de atleta" y se localiza en espacios interdigitales y plantas de pie.
- Tinea manum.
- Onicomicosis o Tinea ungium.
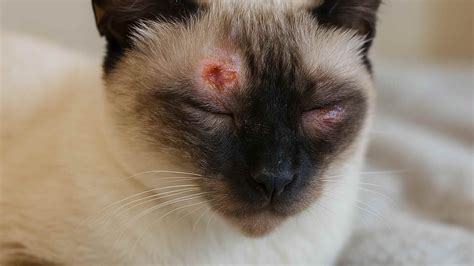
🚨 ¿CÓMO CURAR LOS HONGOS EN LA PIEL DE LOS GATOS? 🚨 CON TIÑA
Tratamiento de las Micosis
El tratamiento de las micosis cutáneas varía según el tipo de hongo y la gravedad de la infección. Algunas opciones comunes incluyen:
- Antifúngicos tópicos: En casos leves, se utilizan cremas, lociones o polvos que contienen ingredientes activos como clotrimazol, miconazol, ketoconazol o nistatina.
- Antifúngicos orales: En infecciones más severas o extensas, se pueden recetar medicamentos antifúngicos por vía oral.
- Corticosteroides tópicos: En algunos casos, el médico puede recomendar cremas con corticosteroides para reducir la inflamación y el picor.
- Medidas de higiene: Mantener la zona limpia y seca es esencial para prevenir y tratar la infección.
Medidas de Prevención
Los síntomas causados por los brotes de las diferentes enfermedades cutáneas pueden tratarse o prevenirse mediante ciertos hábitos de estilo de vida. Estos incluyen evitar el contacto con las sustancias irritantes para la piel, como los jabones y detergentes fuertes. Otra medida de prevención es mantener tu piel lo más sana posible. Las medidas de cuidado de la piel que puedes tomar incluyen tomar duchas más cortas (evitando el agua caliente), humectar tu piel, secarte con una toalla suave y evitar el rascado.
Es fundamental mantener una buena higiene personal, usar ropa de algodón transpirable, evitar la humedad excesiva en la piel y tratar cualquier condición médica subyacente que pueda predisponer a las infecciones por hongos.
tags: #dermatitis #por #hongos