La dermatitis es una afección común que causa hinchazón e irritación de la piel. Tiene muchas causas y tipos, y a menudo implica piel con picazón y seca o un sarpullido. O bien, puede hacer que la piel se ampolle, exude, forme costras o se descame. La dermatitis no es contagiosa, pero puede ser muy molesta. Aplicar con regularidad crema hidratante ayuda a controlar los síntomas.
En este artículo, exploraremos en detalle la dermatitis por suciedad, sus causas, los diferentes tipos, cómo diagnosticarla y los tratamientos disponibles para aliviar los síntomas y prevenir futuros brotes.
¿Qué es la dermatitis alérgica de contacto?
Introducción a la Dermatitis
La dermatitis, también conocida como eczema de manos, es una condición frecuente. La tasa de prevalencia anual se estima en aproximadamente un 10 % para la población general. Dentro de las enfermedades cutáneas ocupacionales, la prevalencia de la dermatitis de manos es de hasta 80-88 %. La alta incidencia de la dermatitis de manos puede explicarse parcialmente por el hecho de que las manos son las «herramientas» corporales más utilizadas, y como tales, están en contacto con mayor cantidad de químicos e irritantes que otras regiones del cuerpo. Las distintas etiologías a veces se sobreponen, lo que hace más complejo el diagnóstico de dermatitis de manos.
La dermatitis de manos puede ser aguda o crónica. Dentro de los signos y síntomas agudos se encuentran: eritema, edema, pápulas, vesículas, prurito, ardor y dolor. La dermatitis de mano crónica se manifiesta como placas eczematosas, con fisuras, liquenificación e hiperpigmentación. La severidad puede ir desde un compromiso leve de pocos dedos a una dermatitis severa y debilitante.
Para poder hacer un diagnóstico preciso es importante realizar una anamnesis y examen físico completos, una prueba de parches extensa y personalizada y, en ocasiones, puede ser necesaria una biopsia cutánea.
Los diagnósticos diferenciales más importantes son psoriasis y tiña manum. Los pacientes psoriásicos tienden a tener alguna(s) de las siguientes características: historia familiar de psoriasis, compromiso plantar, del cuero cabelludo, codos, rodillas, 'pits' ungueales, manchas en aceite en las uñas y/o artritis. La biopsia puede mostrar signos patognomónicos de psoriasis como hipogranulosis, acumulación de neutrófilos en el estrato córneo y neutrófilos en pústulas espongióticas. La ausencia de estas características y la presencia de espongiosis e infiltrado inflamatorio linfo-histiocitario en dermis sugieren una dermatitis de contacto. Por su parte, la tiña manum es típicamente unilateral; los pacientes pueden tener onicomicosis o tiña pedis asociadas; y un examen micológico directo con hidróxido de potasio (KOH) y/o cultivo de hongos positivos confirman este diagnóstico.
Clasificación de la Dermatitis de Manos
Según su etiología, las dermatitis de mano se pueden clasificar en: dermatitis de contacto irritativa (DCI), dermatitis de contacto alérgica (DCA), dermatitis atópica (DA), dermatitis hiperqueratósica, dermatitis numular, dermatitis dishidrótica o dishidrosis y dermatitis friccional. Las clasificaciones se crean para facilitar la comprensión de la enfermedad y su manejo, sin embargo es importante tener en cuenta que las presentaciones mixtas/sobrepuestas son frecuentes.
Dermatitis de Contacto Irritativa (DCI)
La DCI es la causa más frecuente de dermatitis de manos, y representa el 35 % de todas las dermatitis de manos y casi el 60 % de las dermatitis de manos ocupacionales. La DCI es una reacción inespecífica que puede ocurrir en cualquier individuo, pero son más susceptibles las personas con función de barrera cutánea alterada, como aquellas que se lavan las manos frecuentemente y los atópicos. El daño ocurre por la exposición directa de una sustancia exógena que tiene un efecto citotóxico en la piel. Habitualmente, la CDI ocurre de semanas a meses después de la exposición al «trabajo húmedo», pero recurre rápidamente cuando se reexpone a los irritantes.
Clínicamente puede ser muy difícil diferenciar entre DCA y DCI. Existen algunas claves clínicas que sugieren una etiología irritativa, como ausencia de vesículas, compromiso localizado de los espacios interdigitales con extensión hacia los aspectos ventrales y dorsales (llamado patrón en «delantal»), compromiso palmar, especialmente en pacientes con DA. Se piensa que la alteración de la barrera cutánea en DCI puede predisponer a la sensibilización, y en ocasiones, la DCI puede preceder a la DCA. Cuando el patrón de la dermatitis de mano cambia, por ejemplo de espacios interdigitales a pulpejos, o de palmas a superficie dorsal, se sugiere realizar (o repetir) una prueba de parches.
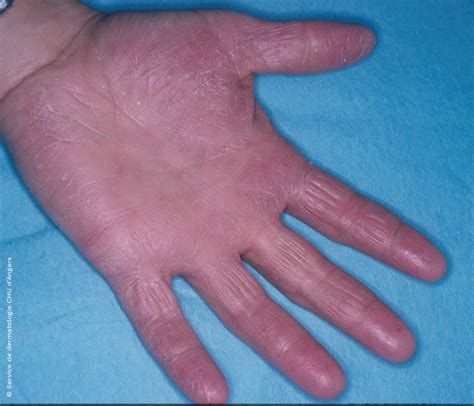
Eritema y descamación en las palmas de una paciente con dermatitis de contacto irritativa de las manos.
Las ocupaciones que tienen mayor riesgo de desarrollar DCI son: a) las que se relacionan con lavado frecuente de manos: empleadas domésticas, trabajadores en el área médica y dental, manipuladores de alimentos, y b) aquellas con exposición a irritantes como peluqueras, trabajadores en el área de construcción, ingeniería y electrónica.
Dermatitis de Contacto Alérgica (DCA)
La DCA representa el 19 % de las dermatitis de manos y el 40 % de las de manos ocupacionales. La DCA es una reacción de hipersensibilidad, retardada, tipo IV, mediada por células. Una vez que la sensibilización ocurre, la reexposición al antígeno usualmente conlleva un incremento de la reacción dentro de 48-96 horas. La DCA tiende a comprometer más frecuentemente los pulpejos, pliegues ungueales y dorso de las manos. Se cree que la menor reactividad de las palmas se debe a la menor densidad de las células de Langerhans en esta zona.
Típicamente, la DCA se presenta con vesículas pruriginosas. De hecho, la Dra. Storrs sugiere que en un eczema de manos en que no hay vesículas ni prurito es muy poco probable que la etiología sea alérgica y, por ende, no se justificaría una prueba de parches (refiriéndose a la dermatitis friccional crónica).
La prueba de parches es el estándar para identificar los alérgenos causantes de la DCA. Un estudio evaluó la prevalencia de dermatitis de manos en una muestra de la población general; los alérgenos más observados fueron níquel (20 %), cromo (6 %) y cobalto (4 %). En otro estudio en que fueron evaluados pacientes con dermatitis de manos derivados a un centro terciario, los alérgenos más frecuentes fueron quaternio-15, formaldehído, mezcla de thiuram y mezcla de carba. Esta diferencia puede deberse al tipo de muestra analizada, al nivel de experiencia del realizador de la prueba de parches y a la posibilidad de lecturas falsas negativas.
En casos de dermatitis de manos persistente y que no responde al tratamiento local, debe sospecharse alergia a algún componente del tratamiento. Por ejemplo, los corticosteroides, bases de lanolina y preservantes (por ejemplo, parabenos) son componentes habituales en las cremas medicadas, que pueden causar alergias. En pacientes con DCA sin respuesta a corticosteroides tópicos, 22 % tuvieron reacciones positivas a éstos. Además, la DCA de manos «iatrogénicas» puede deberse a compuestos diversos como químicos en los guantes de goma y antibióticos tópicos, siendo neomicina y bacitracina los alérgenos principales.
Al igual que la DCI, la DCA puede ser agravada por agua, detergentes, jabones y agentes domésticos. Las ocupaciones con mayor riesgo de desarrollar DCA de las manos son: trabajadores de la salud, operadores de máquinas, conserjes y trabajadores en el área de limpieza.
Dermatitis Atópica (DA)
Se estima que el porcentaje de dermatitis atópica de manos en pacientes con eczema de manos es de un 22 %. El hecho de tener DA en la infancia representa un factor de riesgo para desarrollar eczema de manos posteriormente. Se han descrito diferentes patrones clínicos; el eczema atópico de manos compromete habitualmente el aspecto ventral de las muñecas, pulpejos y dorso de manos. Las palmas también pueden verse afectadas. La piel se ve seca, liquenificada y escoriada. Las uñas pueden presentar hoyuelos y líneas longitudinales. Además, la movilidad de las manos puede estar disminuida y puede haber fisuras dolorosas. Es común observar infección secundaria por Staphylococcus aureus, que puede además empeorar la dermatitis.
Dermatitis Hiperqueratósica
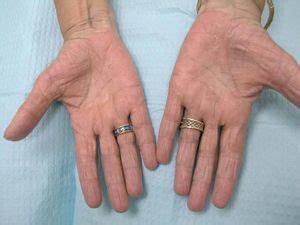
Placas palmares, queratósicas, mal definidas en paciente con dermatitis de manos hiperqueratósica.
La dermatitis hiperquerasótica de las palmas (DHP), que fue descrita por primera vez en 1953, representa el 22 % de las dermatitis de manos. En 1982, la DHP fue establecida como una identidad específica, independiente de la psoriasis. Clásicamente es más frecuente en hombres de entre 40 a 60 años, y un tercio de los pacientes con DHP refieren exposición a trabajo manual pesado. La presentación clínica de la DHP muestra placas hiperqueratósicas simétricas en palmas (porciones proximal y media) y es frecuente la presencia de fisuras dolorosas. Los bordes son típicamente mal definidos, a diferencia de la psoriasis. La DHP no se asocia con cambios ungueales, artritis, compromiso de los pulpejos o lesiones diseminadas. No se han encontrado otros factores patogénicos y la prueba de parches es habitualmente negativa. La mayoría de los pacientes tiene un curso crónico y estable.
Ocupaciones con mayor riesgo de desarrollar DHP son trabajadores forestales y en el área de la construcción, maquinistas, mecánicos y manipuladores de papel.
Dermatitis Numular
La dermatitis numular (forma de moneda) se caracteriza por presentar placas eczematosas redondas u ovales distribuidas de manera asimétrica que habitualmente comprometen la porción distal de los dedos y dorso de las manos, y que tienden a recurrir. No es infrecuente que la dermatitis numular se asocie a una prueba de parches positiva (por ejemplo, níquel, cromo, bálsamo del Perú y fragancias).
Dermatitis Dishidrótica y Ponfolix
Varios autores coinciden en que dishidrosis y ponfolix son parte del espectro de una misma enfermedad, mientras que otros creen que son entidades distintas. El eczema dishidrótico habitualmente presenta un curso crónico recidivante, caracterizado por episodios de pápulo-vesículas pequeñas, eritema discreto o ausente, localizado en las caras laterales de los dedos en una distribución simétrica. Yokozeki demostró que los pacientes con dishidrosis sudan más, tienen mayor sensibilidad a metales como níquel, cobalto y cromo que los pacientes controles, y tienen mayor riesgo de tener episodios de eczema cuando se les somete a una dieta rica en estos metales. El ponfolix por su parte, se presenta típicamente con bulas grandes en las palmas, eritema, de forma aguda. Ambas condiciones curan después de la descamación y tienden a recurrir a diferentes intervalos de tiempo. La tiña podría contribuir indirectamente; los pacientes con tiña pedis tienen 3 veces mayor riesgo de tener dishidrosis que los pacientes controles. Se piensa que la atopia y el estrés también podrían desempeñar un papel en esta condición. Las numerosas asociaciones de la dishidrosis y ponfolix sugieren que estás condiciones representan espectros clínicos de una enfermedad multifactorial.
Dermatitis Friccional
La dermatitis de manos friccional es la consecuencia de un traumatismo y/o roce repetido en las áreas afectadas. Clínicamente se presenta con engrosamiento, descamación, eritema y fisuras. No se observan vesículas ni prurito, síntomas que la diferencian de otros tipos de dermatitis de manos. Las áreas protegidas como muñecas y uñas habitualmente no están comprometidas. La dermatitis friccional ha sido asociada a contacto repetido con dinero, billetes de autobús, papel de copiar, piel sintética y alfombras.
Pruebas Diagnósticas
Prueba de Parches
La prueba de parches es el «estándar de oro» para diagnosticar DCA e identificar los alérgenos responsables. Es importante considerar que la disrupción de la piel aumenta las posibilidades de sensibilización. Cuando el eczema de mano es persistente o la etiología es poco clara, se debe realizar una prueba de parches, ya que alrededor de un 20 % de los pacientes generales y 40 % de los pacientes con dermatitis de manos tendrán una prueba positiva.
Es muy importante que la prueba de parches sea interpretada por un especialista entrenado, ya que se le debe asignar relevancia clínica para precisar el diagnóstico. La mencionada prueba debe ser específica para el paciente, pero a la vez, extensa. Mientras más alérgenos se prueben, mayor es la posibilidad de detectar una reacción positiva relevante. Sin embargo, se debe ser prudente y no probar alérgenos irrelevantes o insospechados con el consiguiente riesgo de la exposición innecesaria del paciente a químicos. La prueba debe incluir antígenos específicos relacionados con la exposición en el trabajo, hogar y aficiones.
Existen numerosas causas de reacciones falsamente negativas entre las que se incluyen: no incluir en la prueba el alérgeno responsable, parches sueltos o mojados, concentración insuficiente de la sustancia, vehículo inapropiado, no realizar foto-prueba de parches, e influencia de corticosteroides. Las reacciones falsamente positivas pueden deberse al «síndrome de espalda enojada» (varias reacciones positivas en un paciente con episodio activo comprometiendo más del 25 % de la superficie corporal), reacciones de quelación (púrpura punteada inducida por metales) y reacciones irritativas. Los pacientes con dermatitis activa tienden a reaccionar más a los irritantes puestos en sus espaldas que los controles.
El lauril sulfato de sodio 0,5 % es un surfactante que puede utilizarse para determinar reacciones cutáneas irritativas. Debe aplicarse en el dorso junto a los otros alérgenos (durante 48 horas) y se recomienda su lectura a las 72 horas (24 horas después de removerlo).
Biopsia Cutánea
La biopsia cutánea no se emplea de rutina en el eczema de manos, ya que la etiología es habitualmente determinada por la historia y la presentación clínica. Cuando la dermatitis se hace persistente o la etiología no es clara, la biopsia puede ayudar a descartar otras condiciones como psoriasis, queratoderma e infección nicótica (aunque un examen directo con KOH o un cultivo de hongos son procedimientos menos invasivos para descartar micosis). En los estados agudos del eczema de manos la biopsia cutánea también puede ayudar a diferenciar el subtipo de dermatitis de mano, mientras que en los estados subagudos y crónicos, la biopsia cutánea no es tan útil para diferenciar entre las formas eczematosas de la dermatitis de manos, ya que la mayoría mostrará hiperplasia epidérmica psoriasiforme.
En los estadios agudos, todas las dermatosis de manos tienen cantidades variables de espongiosis e infiltrado inflamatorio dermítico. En DCA y DA la espongiosis puede llevar a la formación de vesículas intraepidérmicas. El infiltrado es predominantemente linfo-histiocítico con cantidades variables de eosinófilos en DCA. En DA se ven predominantement...
Tratamiento de la Dermatitis
El tratamiento para la dermatitis varía, según la causa y los síntomas. El médico puede recetarte medicamentos, si los cuidados en casa no alivian tus síntomas.
- Aplicarle al salpullido una crema o ungüento con inhibidor de la calcineurina. Este es un medicamento que afecta el sistema inmunitario.
- Se trata de exponer el sarpullido a cantidades controladas de luz natural o artificial.
- Usar pastillas o medicamentos inyectados con receta médica para la enfermedad más grave.
- Usar apósitos húmedos, que es un tratamiento médico para la dermatitis atópica grave.
- Aplica un ungüento o una crema contra la comezón. Prueba a usar una crema o ungüento de hidrocortisona al 1 % (Cortizone 10 y otros). Es un producto que puedes comprar en una tienda sin receta médica. Aplícalo 1 o 2 veces por día durante unos días.
- Hidrata la piel. Aplica una crema hidratante una o dos veces al día como capa superior sobre cualquier medicamento en crema que estés utilizando. Los ungüentos y cremas suelen proteger mejor la piel que las lociones con alto contenido en agua. Elige un producto que no tenga colorantes, alcohol, fragancias ni otros ingredientes que puedan irritar la piel.
- Aplica un paño húmedo y frío. Coloca un paño frío y húmedo en el sarpullido durante 15 a 30 minutos varias veces por día.
- Báñate con agua tibia. Rocía el agua de la bañera con avena finamente molida que se fabrica para usarla en bañeras. Puede que la veas en la tienda etiquetada como avena coloidal (Aveeno, otras). Sumérgete durante menos de 10 minutos y, luego, seca la piel con golpecitos suaves. Aplica una crema hidratante mientras la piel aún está húmeda.
- Usa champús medicinales. Para la caspa, primero usa champús de venta libre que contengan sulfuro de selenio, piritiona de zinc, alquitrán de hulla o ketoconazol.
- Báñate con lejía. Esto puede ayudar a las personas con dermatitis atópica grave ya que disminuye las bacterias en la piel. Para un baño de lejía diluida, agrega 1/2 taza (118 mililitros) de lejía de uso doméstico, lejía no concentrada, en una bañera de 40 galones (151 litros) llena de agua tibia. Las medidas son para una bañera de tamaño estándar en EE. UU. llena hasta los orificios de desagüe de desbordamiento. Sumérgete del cuello hacia abajo o solo las zonas afectadas de la piel durante 5 a 10 minutos. No introduzcas la cabeza debajo del agua. Enjuaga con agua del grifo y seca la piel con golpecitos suaves. A muchas personas les ayudó bañarse con vinagre diluido en lugar de con lejía.
- Protege la piel. Evita frotarte y rascarte. Cubre el área con un apósito si no puedes evitar rascarte. Córtate las uñas y, por la noche, usa guantes. Evita los productos irritantes y los alérgenos conocidos. Evita las prendas ásperas y que raspen. Y trata de identificar y eliminar del ambiente los alérgenos y otros factores que irriten tu piel. Las fragancias utilizadas en los productos para el cuidado de la piel son uno de los alérgenos más frecuentes. Evita utilizar perfumes, colonias y jabones, desodorantes y detergentes perfumados. Elige opciones sin perfume.
- Controla el estrés. El estrés emocional puede causar el brote de algunos tipos de dermatitis. Los resultados al comprobar si estos métodos funcionan son contradictorios.
Medidas Preventivas
Desarrollar una rutina básica de cuidado de la piel también puede ayudar a prevenir la dermatitis.
- Toma baños y duchas por menos tiempo. Limita el tiempo de la ducha o del baño a unos 10 minutos. Utiliza agua tibia, no caliente.
- Usa un jabón suave o un limpiador sin jabón. Elige un limpiador que no contenga tintes, alcohol ni fragancias. Algunos jabones pueden secar la piel. En el caso de los niños pequeños, por lo general, solo se necesita agua tibia para bañarlos; no es necesario usar jabón ni baños de espuma.
- Sécate con toquecitos suaves. No frotes la piel con una toallita o esponja vegetal.
- Hidrata toda la piel. Mientras la piel aún esté húmeda, sella la humedad con aceite, crema o loción. Hay muchas cremas humectantes a la venta. Prueba diferentes productos hasta encontrar uno que sea adecuado para ti. La crema humectante ideal debe ser segura, sin perfume, eficaz, asequible y una que te guste utilizarla con regularidad.
tags: #dermatitis #por #suciedad