La sarna o escabiosis es una de las afecciones cutáneas más comunes que se encuentran en todo el mundo. La palabra escabiosis proviene del término latino “scabere” que significa rascar. Se trata de una ectoparasitosis causada por Sarcoptes scabiei var.
La sarna es una de las primeras enfermedades humanas de las que se conoció su causa en el siglo XVII. Este ácaro se conocía como Acarus scabiei (DeGeer, 1778), antes de que se estableciera el género Sarcoptes (Latreille, 1802) y se convirtió en S. scabiei.
La primera referencia escrita a una enfermedad de la piel de humanos y otros mamíferos que podría ser sarna, aparece en el Levítico en la Biblia (1200 a. C.). Según Friedman, la relación causal entre el ácaro del picor Acarus scabiei (ahora Sarcoptes scabiei) y la enfermedad en humanos, fue descubierta por Bonomo y Cestoni en 1687 y “marcó el establecimiento por primera vez en la historia de la medicina, de una causa definitivamente conocida de cualquiera de las enfermedades del hombre”.
Roncalli y Friedman aportan conocimientos de sarna en humanos y en medicina veterinaria, desde los tiempos bíblicos hasta principios del siglo XX. La investigación durante los últimos 40 años ha aumentado considerablemente, principalmente sobre la biología del ácaro, las interacciones parásito-huésped y los mecanismos que utiliza para evadir las defensas del huésped.
Entre los ácaros, los S. scabiei pertenecen al superorden Acariformes, orden Sarcoptiformes, suborden Oribatida, infraorden Desmonomata y al grupo Astigmata. Pertenece a la superfamilia Sarcoptoidea y a la familia Sarcoptidae, que contiene la subfamilia Sarcoptinae, la cual incluye el género Sarcoptes y la especie: Sarcoptes scabiei var. Actualmente, la sarna está en la lista de enfermedades tropicales desatendidas (ETD) de la Organización Mundial de la Salud (OMS). En 2017, se agregó la sarna a la lista de ETD de la OMS.
Se recomendó que se incluyera como categoría A, definida como aquellas condiciones que cumplen los cuatro criterios especificados, y se recomienda para la acción a gran escala, para garantizar el acceso a medicamentos orales y desarrollar pautas para su uso en salud pública.
Dermatólogo explica lo que debes saber sobre la sarna (escabiosis)
Distribución y Factores de Riesgo
La sarna ocurre en todos los países, pero su distribución no es uniforme. Se encuentra una carga de enfermedad mucho mayor en los países de bajos y medianos ingresos, donde el acceso a un tratamiento efectivo, a menudo, es inadecuado y el hacinamiento de la población aumenta la transmisión. Las áreas con climas cálidos y húmedos tienen la prevalencia más alta, entre ellas las islas en la región del Pacífico y América Central, y las comunidades indígenas del norte de Australia. En climas templados, la incidencia es mayor en otoño e invierno que en verano.
El estudio de Carga Global de Enfermedad (Global Burden of Disease, GBD) de 2016 estimó que la prevalencia global es de alrededor de 147 millones, con 455 millones de casos de incidentes anuales, con una prevalencia que oscilaba entre el 0,2 y el 71,4%, siendo hasta 40-50% en niños menores de 18 años.
Los factores predisponentes incluyen mala higiene, desnutrición, pobreza, hacinamiento, falta de vivienda, reducción del acceso a la atención de la salud, contacto sexual indiscriminado, demencia, alteraciones sensitivas e inmunodeficiencia.
Mientras que la carga directa de la sarna es alta, esta puede ser la “punta del iceberg” de la carga mediada a través de la infección bacteriana secundaria. En algunas poblaciones, del 41 al 93 % de los casos de impétigo son asociados a escabiosis. Por otro lado, pueden desarrollarse complicaciones del impétigo como infecciones bacterianas locales y sistémicas, glomerulonefritis post-estreptocócica y, posiblemente, fiebre reumática. Además, la considerable morbilidad y mortalidad de la sarna costrosa no se incluyó en los estudios.
Los ácaros vivos en ropa de cama, muebles, juguetes y ropa, pueden ser una fuente de infección. Los ácaros pueden sobrevivir fuera del huésped durante 4 días, permaneciendo infecciosos y aún penetrarían en la piel. La humedad relativamente alta y la temperatura baja, también prolongan la supervivencia en el huésped. Mellanby y cols., determinaron que el punto de muerte térmica de hembras de S. scabiei var.
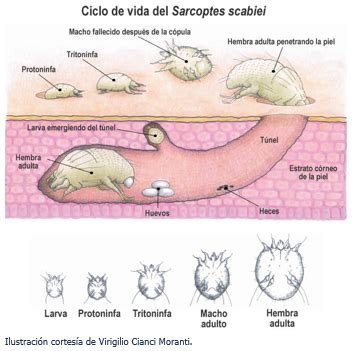
Ciclo de vida del ácaro Sarcoptes scabiei.
Biología del Ácaro
El parásito es de color marrón-blanco y tiene 4 pares de patas. La hembra tiene un tamaño aproximado de 0,3 x 0,4 mm y tienen aproximadamente el doble del tamaño del macho. Desde el huésped inicial, y quizás movida por el calor y el olor, la hembra pasa a su nuevo huésped y, bien en la superficie de la piel o en el estrato córneo, es fecundada, muriendo el macho tras la cópula. Excava túneles de 1-3 mm, avanzando de 0,5-5 mm por día, y en ellos coloca de dos a tres huevos ovalados al día y sus deyecciones. Durante una infestación normal, es posible encontrar de 5 a 15 hembras, llegando a miles en el caso de una sarna noruega.
Después de 3-8 días de haber depositado los huevos, las larvas salen de los mismos y se dirigen a la superficie de la piel. En menos de 10 días, se transforman en hembras y machos adultos. Las formas juveniles excavan túneles en la epidermis, donde se alimentan de detritus celulares. El ciclo se completa en 2-3 semanas. Se produce una nueva fecundación y se reproduce el ciclo. Esto explica que el periodo de incubación sea de entre una a tres semanas.
Patogenia
Cuando el S. scabiei infecta a un huésped, primero debe penetrar en el estrato córneo de la epidermis. Los ácaros segregan un líquido transparente alrededor de su cuerpo, que facilita su penetración en la piel. A medida que los ácaros se introducen en la piel, liberan sustancias que inducen respuestas inflamatorias e inmunitarias por parte del huésped, así como sustancias que pueden inhibir ciertos aspectos de estas respuestas, permitiendo que eludan los mecanismos de protección del huésped. Esto último ayuda a los ácaros a sobrevivir inicialmente en la piel del huésped y a establecer una población.
Debido a la ubicación del ácaro en la epidermis, las sustancias solubles (que incluyen saliva, enzimas y hormonas de muda, heces y materiales excretores nitrogenados) que contienen propiedades antigénicas y farmacológicas, se difunden en la epidermis y dermis. Al excavar en la epidermis, los ácaros ingieren plasma del huésped que contiene anticuerpos del huésped y otros componentes plasmáticos, incluidos serinas proteasas, complemento y otras enzimas que podrían dañar el revestimiento intestinal del ácaro, que es crucial para la digestión y absorción de nutrientes. El intestino del ácaro segrega serinas de proteasa o serpinas (SMS).
Las SMS pueden inhibir la actividad del complemento al unir C1q, lectina de unión a manosa y propiedad de ladinina en las tres vías del complemento y, por lo tanto, protegen el revestimiento intestinal del ácaro del ataque y daño del complemento. También son capaces de provocar directamente prurito a través de la activación del receptor de proteasa activado (PAR-2) en fibras nerviosas periféricas. Los eosinófilos también pueden participar en el prurito, mediante la liberación de varias proteínas (p. ej. sustancia P, factor de crecimiento nervioso, proteína catiónica eosinofílica, proteína básica principal y peroxidasa eosinófilo). La estimulación directa de las fibras nerviosas periféricas por Sarcoptes scabiei var. hominis como prurito mecánico, podría ser también uno de los factores pruritogénicos. El prurito grave en la sarna puede ser provocado por múltiples y complejas vías inmunitarias y pruritógenas.
Tipos de Sarna y Manifestaciones Clínicas
Se distinguen clínicamente tres tipos de sarna: sarna clásica, sarna nodular y sarna costrosa. La sarna clásica se presenta con prurito y múltiples lesiones cutáneas localizadas en espacios interdigitales, manos, muñecas, axilas, glúteos, areola en mujeres y genitales en hombres, y los patrones morfológicos de la enfermedad pueden diferir en lactantes, niños y ancianos.
El síntoma cardinal de la sarna es el prurito, común en todos los pacientes. Suele iniciarse de forma insidiosa a los 15-20 días después del contagio (periodo de incubación), salvo en reinfestaciones, donde puede acortarse a 1-3 días, donde la sensibilización se desarrolla rápidamente y el prurito puede surgir a escasas 24-48 horas del contagio. Paulatinamente, se va exacerbando y es difícil de controlar. La intensidad es máxima en la noche, aunque también puede producirse durante el día, pudiendo interferir en las actividades. Abarca todo el cuerpo, con excepción de la cabeza y la espalda. Sin embargo, esto puede variar en el paciente inmunocomprometido y en los niños de corta edad, donde normalmente el prurito es más generalizado, con un rascado incontrolado e insatisfactorio.
Lesiones Directas e Indirectas
- Lesiones directas: aquellas producidas de forma directa por el ácaro, y las de mayor valor diagnóstico son los denominados “surcos acarinos”. Estos son la expresión externa de los túneles epidérmicos labrados por la hembra a la par que digiere la epidermis. Son trayectos lineales, levemente sobreelevados y eritematosos que miden varios milímetros; al final de los mismos, se observa una fina vesícula que corresponde al sitio donde está alojado el parásito: la denominada eminencia acarina o perla escabiótica, o vesícula perlada de Bazin, Éstas son lesiones vesiculosas, transparentes, menores de 1 mm, con eritema perilesional, debido a la reacción inflamatoria que se genera. La hembra buscará, para poder penetrar mejor, áreas con estrato córneo más fino.
- Lesiones indirectas: producidas como una reacción cutánea a la presencia del ácaro y por los efectos lesivos del rascado. Encontramos pápulas, lesiones sobreelevadas y eritematosas de distribución bilateral, simétrica y generalizada. En pacientes atópicos es fácil encontrar elementos nodulares, de 6 a 10 mm de diámetro, intensamente pruriginosos, denominados nódulos acarinos, que se localizan en codos, axilas, flancos, escroto, pene y pliegues sub e interglúteos.
En resumen, la combinación del prurito y las lesiones elementales, configura una erupción con particularidades propias y altamente sugestivas de dicho diagnóstico. Cronológicamente, en el primer momento de la infestación, son las lesiones directas (vesículas y surcos) más fácilmente detectables.
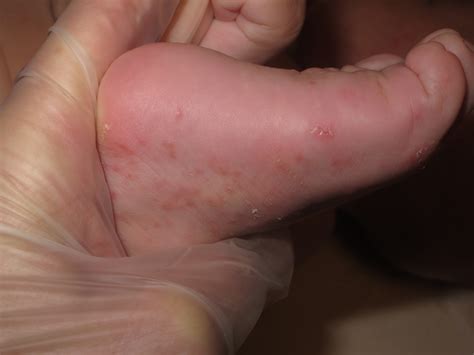
Surco acarino característico de la sarna.
Sarna en Niños
Se ha descrito sarna en edades muy tempranas, incluso a partir de los 15 días de vida. Por ello, la topografía de la enfermedad varía en relación con la edad del niño. Igualmente, en las palmas y plantas, no es extraño observar elementos pustulosos, tipo acropustulosis palmoplantar, donde es raro encontrar al ácaro. La mayor parte de las veces se producen tras un correcto tratamiento y eliminación de los ácaros. Se manifiestan en forma de brotes recurrentes, vesiculosos, intensamente pruriginosos y originados a partir de infestaciones escabióticas previas, en la mayoría de los casos. Los pies se afectan en el 100% de los casos y, algo menos, las manos. Pueden afectarse también el dorso de los dedos. No hay afectación oral y no hay otros miembros de la familia afectos.
Los episodios duran varias semanas, pero pueden recurrir semanas o meses después. Se ha comprobado su asociación hasta en un 50% de los casos con dermatitis atópica. Entre los diagnósticos diferenciales están enfermedad mano-pie-boca, impétigo, infección herpética, sífilis congénita, foliculitis pustulosa eosinofílica infantil, síndrome de Gianotti-Crosti, psoriasis pustulosa infantil, eccema dishidrótico y sarna recurrente. La resolución espontánea a los 3-5 años de edad es la norma y su información a los padres puede ayudar a tranquilizarlos ante la recidiva de lesiones. Ocasionalmente, se han descrito niños con brotes ocasionales a lo largo de los años.
Apreciaremos zonas de eccematización o lesiones impetiginizadas, que pueden dificultar la observación nítida de surcos y vesículas, al igual que nódulos en la axila y zona del pañal, incluso puede haber ampollas (frecuentes en los lactantes). En niños en edad escolar y adolescentes, las lesiones tienen la topografía del adulto, siendo más frecuentes, por este orden, en región interdigital, axila, ingles e interglútea, y también en cara interna de antebrazos, brazos y anterior de muñeca. Las lesiones en cara y región retroauricular son algo más habituales en este grupo de edad que en los adultos; sin embargo, se puede encontrar por cualquier área anatómica. En mujeres adolescentes, es habitual la afectación de la areola y el pezón; y en el hombre, lesiones en el pene y escroto. Aparecen también lesiones en abdomen y región peri umbilical en ambos sexos. Los ácaros tienden a esconderse sobre la piel debajo de los anillos, brazaletes o pulseras de reloj.
No es infrecuente que, en algunos casos, la erupción y el prurito puedan persistir varias semanas, incluso meses, después del tratamiento adecuado con los escabicidas.
Sarna Costrosa
La sarna costrosa es la presentación más rara de esta enfermedad y constituye una forma clínica con una gran carga infectante. Clínicamente, presenta múltiples lesiones costrosas e hiperqueratósicas, donde habitan numerosos ácaros.
La sarna costrosa también conocida como sarna noruega, escabiosis crustosa, sarna hiperqueratósica o sarna de Boeck, es la presentación más rara de esta enfermedad. Los factores de riesgo para desarrollar una sarna costrosa se relacionan con un déficit en la respuesta inmunitaria celular, que puede encontrarse en los pacientes en situaciones especiales (Tabla I), algunas propias de la edad infantil y otras, exclusivas del adulto y que comparten alteraciones inmunitarias y dificultad en la percepción del picor y las respuestas que éste induce. En recién nacidos, esta forma de presentación se debe a la inmadurez de la respuesta inmune.
Clínicamente, se caracteriza por la proliferación profusa de ácaros en la epidermis con eritrodermia, pápulas escamosas, costrosas, hiperqueratósicas, de color gris a amarillo-blanco, placas fisuradas y nódulos. Las lesiones frecuentemente se distribuyen de forma generalizada en el cuerpo, pero tienden a ser exageradas en plantas, palmas, región retroauricular y superficie extensora de los codos. Las costras pueden ser escamosas y sueltas, o adherentes y gruesas. Al eliminar la corteza, la superficie de la piel aparece lisa, aterciopelada y roja. Las uñas están a menudo decoloradas, engrosadas y distróficas. La linfadenopatía generalizada es frecuente.
El prurito, por el contrario, es mínimo y no corresponde a la extensión ni a la intensidad de las lesiones. La sobreinfección añadida es la regla. La piel engrosada dificulta el tratamiento, ya que los productos tópicos difícilmente la atraviesan. Estas formas se asocian a una alta mortalidad por las complicaciones que pueden aparecer, si no se hace un buen diagnóstico y un buen tratamiento. En lactantes y niños pequeños, las lesiones son más extensas, pero afectan con más frecuencia a palmas/plantas, muñecas y tobillos. La impetiginización y la eczematización son comunes.
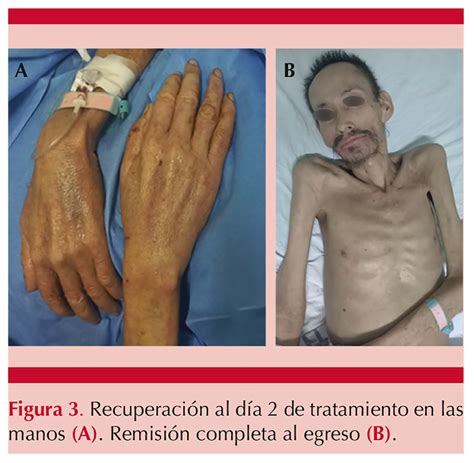
Sarna costrosa o noruega.
Tabla I: Factores de riesgo para desarrollar sarna costrosa
| Grupo de Pacientes | Condiciones Asociadas |
|---|---|
| Niños | Inmadurez de la respuesta inmune |
| Adultos | Alteraciones inmunitarias y dificultad en la percepción del picor |
| Pacientes Inmunocomprometidos | VIH, linfoma, leucemia |
| Pacientes con Alteraciones Neurológicas | Demencia, parálisis cerebral, neuropatía diabética |
| Pacientes con Enfermedades Crónicas | Síndrome de Down, enfermedad renal crónica |
| Pacientes en Tratamiento Inmunosupresor | Trasplante de órganos, uso prolongado de corticoides |
tags: #dermatologue #nevers #pages #jaunes