La psoriasis es una enfermedad inflamatoria crónica de la piel que puede afectar tanto al bienestar físico como emocional de quien la padece. Es una enfermedad cutánea inflamatoria, autoinmunitaria, crónica y recidivante que cursa a brotes de intensidad variable. Afecta al 1-3% de la población, sin predominio de sexo. No es contagiosa, en contra de lo que algunas personas puedan creer. La psoriasis no es infecciosa ni es contagiosa.
Es importante destacar que la psoriasis no solo afecta la piel, sino que también aumenta el riesgo de enfermedades cardiovasculares, metabólicas y articulares. De hecho, la afectación dermatológica es un factor de riesgo independiente para el desarrollo de enfermedad arterial coronaria e infarto agudo de miocardio.
Para el diagnóstico y el tratamiento de la enfermedad, es fundamental acudir a un dermatólogo especialista en psoriasis. Lo mejor es acudir a tu dermatólogo especialista en psoriasis. Te explicará las recomendaciones generales, de hidratación y cuidado de la piel que conseguirán que mejores, además de pautarte tratamiento en caso de ser necesario. Puedo obtener más información en la página web: accionpsoriasis.org (web de la Fundación Americana de Psoriasis).
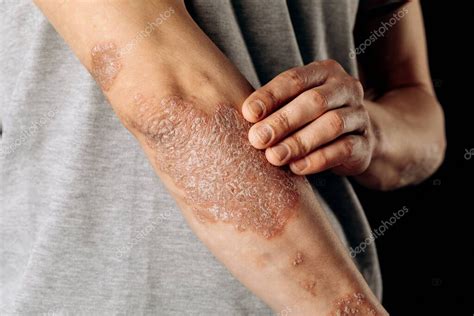
¿Qué es la psoriasis?
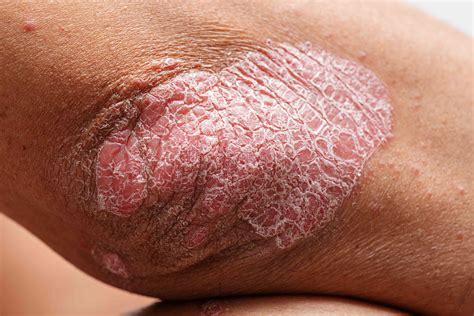
La psoriasis es una enfermedad crónica de la piel muy frecuente y que se manifiesta de formas muy variadas, cursando en brotes con periodos de mejoría y empeoramiento y que a veces dura toda la vida. La psoriasis es una enfermedad inflamatoria cutánea crónica relativamente frecuente que cursa en brotes y origina descamaciones blanquecinas o grisáceas en la superficie de la piel.
Se sabe que existe una predisposición genética (factor hereditario) y que algún estímulo como ciertas infecciones, traumatismos, estrés emocional o algunos medicamentos (litio, betabloqueantes, etc.), actúan como factor desencadenante de la enfermedad.
Aunque la psoriasis puede parecer que aparece de forma repentina, en realidad suele haber una predisposición genética que se activa por factores como el estrés, infecciones o cambios hormonales. Esto es especialmente notorio en las formas bruscas como la psoriasis en gotas o cuando la psoriasis se inestabiliza.
Causas y factores desencadenantes
- Traumas físicos (fenómeno de Koebner): Algunos pacientes desarrollan lesiones de psoriasis en zonas de la piel que han sufrido algún trauma o rascado. La psoriasis tiene un fenómeno que los dermatólogos llamamos Koebner. Este fenómeno consiste en que, no siempre, pero en las zonas de piel lesionada, por un traumatismos o una herida, pueden al curar, aparecer lesiones de psoriasis.
- Infecciones: La psoriasis en gotas aparece frecuentemente una o dos semanas después de una faringitis por estreptococo.
- Estrés.
- Fármacos.
La causa de la aparición de lesiones de psoriasis es muy compleja. No es hereditaria directa, esto es que porque tu padre o tu madre estén afectados de la enfermedad no significa que vayas a padecer. Se puede heredar genéticamente la predisposición a tener placas de psoriasis, pero el mecanismo no es tan sencillo.
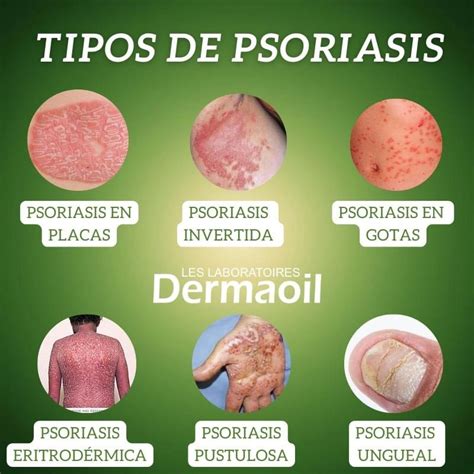
Tipos de psoriasis
No hay un solo tipo de psoriasis. Existen varias formas distintas que pueden manifestarse incluso en un mismo paciente. Existen muchos tipos de psoriasis según la localización y características de las lesiones. Los signos visibles de la patología dependen de la variante que se tenga. Estas lesiones se deben a que en los pacientes con psoriasis el ciclo de renovación de las células de la piel está demasiado acelerado. En condiciones normales, este proceso de regeneración dura alrededor de 28-30 días. Pueden aparecer placas en las articulaciones, en la cabeza, en los pliegues corporales e incluso en las uñas.
- Psoriasis vulgar: Es la forma más frecuente de psoriasis y se corresponde con el 80% de todos los casos diagnosticados. La psoriasis vulgar es la que cursa con lesiones en forma de placas o acumulaciones de células muertas que se desprenden como si fueran escamas de color blanco o grisáceo; de hecho, también se conoce con el nombre de psoriasis en placas.
- Psoriasis invertida: Es como el negativo de la psoriasis vulgar. La psoriasis inversa provoca lesiones rojas en la piel de las áreas corporales con pliegues; es decir, en las axilas, la ingle, debajo de los senos y alrededor de los genitales.
- Psoriasis en gotas: Aparecen manchas más pequeñas en tronco y extremidades, generalmente en niños o adultos jóvenes. Esta variante de la psoriasis es más frecuente en la infancia y se caracteriza por la aparición repentina de lesiones en forma de gotas (guttata, en latín) de color rojo intenso que se extienden por el tronco, las extremidades y, a veces, el cuero cabelludo.
- Psoriasis eritrodérmica.
- Psoriasis pustulosa: Además de las lesiones típicas previamente descritas, aparecen pequeñas cavidades llenas de pus llamadas pústulas. Esta modalidad de psoriasis es poco frecuente. Se manifiesta en forma de manchas rojizas que pueden afectar a zonas amplias del cuerpo (psoriasis pustolosa extensa) o desarrollarse en áreas localizadas, como el dorso de las manos o las puntas de los dedos. Las lesiones típicas de la psoriasis pustulosa son ampollas llenas de pus que aparecen horas después de que la piel se ponga roja y duela. Esta clase de psoriasis también suele provocar escalofríos, picor intenso, fiebre y alteraciones gastrointestinales.
- Psoriasis ungueal: La psoriasis con frecuencia afecta a las uñas, tanto de las manos como de los pies. Prácticamente la mitad de los pacientes con psoriasis tienen afectación ungueal; es decir, en las uñas. La psoriasis ungueal puede clasificarse en psoriasis matricial y psoriasis del lecho ungueal. La psoriasis matricial se caracteriza por un sobrecrecimiento de las células de la piel en el entorno del nacimiento de la uña y provoca malformaciones e irregularidades en la superficie de la misma. Gradualmente, la superficie ungueal deja de ser lisa de manera permanente. Por su parte, la psoriasis del lecho ungueal se manifiesta en forma de hiperqueratosis (acumulación de queratina) y paraqueratosis (alteración en el ciclo de formación de queratina). El resultado de estas dos alteraciones relativas a la formación y acumulación de queratina es la aparición de manchas amarillentas o marrones por debajo de la uña que son visibles en la superficie de la misma.
- Psoriasis de cuero cabelludo: Es una forma muy frecuente y su expresión es muy variable, acompañándose con frecuencia de manchas de psoriasis en otras partes del cuerpo.
Además, también se trata de una modalidad de psoriasis poco frecuente. En esos casos, la piel enrojece de manera muy intensa y se produce una especie de sarpullido que se descama rápidamente. El paciente refiere picor y/o ardor intenso en la zona afectada, que empeora con el roce o el rascado. Suele afectar a zonas amplias del cuerpo e incluso cubrirlo prácticamente en su totalidad.
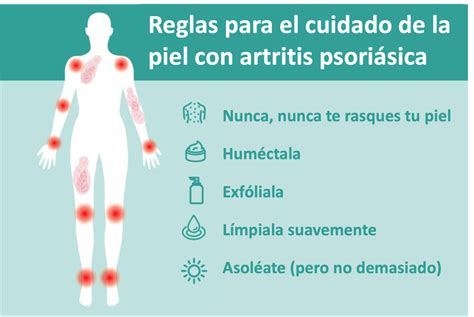
Artritis psoriásica
Es poco frecuente pero la psoriasis puede tener afectación articular o lo que llamamos artritis psoriásica que ocasiona fenómenos inflamatorios articulares de curso crónico. La psoriasis común puede dar lugar a otra patología concomitante denominada artritis psoriásica. Esta enfermedad provoca inflamación y dolor en las articulaciones muy similares a los de la artritis reumatoide: rigidez, hinchazón, pérdida de fuerza, calor local…
Generalmente, la artritis psoriásica se da en pacientes que ya tienen psoriasis común o familiares con esta afección cutánea. Las articulaciones más afectadas por la artritis psoriásica son las de las rodillas, aunque también puede presentarse en los dedos de manos y pies, así como en la pelvis, el sacro y la cresta ilíaca (en la zona de la cadera). Esta enfermedad puede afectar a una sola articulación o a varias al mismo tiempo. Buena parte de los pacientes desarrollan artritis psoriásica después de la afectación cutánea, por lo que es importante hacer un cribado de marcadores de la enfermedad con analíticas específicas.
Diagnóstico de la psoriasis
Las lesiones son muy características. Para identificarla, suele ser suficiente el diagnóstico clínico: pocas veces se hacen exploraciones complementarias. La lesión elemental se presenta como una mancha roja o rosada de tamaño variable, a veces elevada, con bordes bien delimitados y cubierta por escamas blanquecinas. Aparecen con mayor frecuencia de forma simétrica y sobre áreas de piel expuestas a roces externos, por lo que con frecuencia se localizan en codos, antebrazos, rodillas o región lumbosacra.
Los síntomas indicados anteriormente suelen ser suficientes para diagnosticar psoriasis en consulta. El análisis ecográfico de las uñas es de gran utilidad para hacer un diagnóstico correcto en casos dudosos. También ayuda a realizar un mejor seguimiento de las lesiones psoriásicas localizadas en esta zona.

Tratamientos para la psoriasis
Los tratamientos para la psoriasis están dirigidos a pacientes que desean controlar y reducir los síntomas de esta enfermedad. El tratamiento debe ir enfocado a controlar el brote existente puesto que ningún tratamiento es definitivo. La elección del abordaje dependerá de las características y extensión de las lesiones y de las características personales del paciente. En nuestra clínica, ofrecemos un enfoque integral para tratar la psoriasis, adaptándonos a las necesidades específicas de cada paciente. El objetivo del tratamiento de la psoriasis es reducir los síntomas, prevenir los brotes y mejorar la calidad de vida del paciente.
La psoriasis en sentido estricto no se cura, se trata. Es una dermatosis de curso variable y en brotes. La psoriasis en sentido estricto no se cura, el paciente puede mantener la predisposición a tener lesiones. Puede seguir un curso en brotes, con épocas de empeoramiento y etapas de remisión. La predisposición a tener placas de psoriasis es persistente, la psoriasis pasa por épocas de empeoramiento y de remisión.
La psoriasis no tiene cura definitiva, pero sí se puede controlar muy bien. Los tratamientos y recomendaciones del dermatólogo ayudan a reducir los brotes y a mejorar el estado de la piel a largo plazo.
Estas diferentes formas obligan a programas de tratamiento individualizando en función del tipo de psoriasis y características de cada paciente (gravedad de la enfermedad, historial médico, estado de ánimo, etc).
Opciones de tratamiento
- Tratamientos tópicos: Por lo general, los pacientes con psoriasis leve se controlan con tratamiento tópico. Insistimos en que se realice un tratamiento tópico correcto a fin de poder controlar los brotes de psoriasis. Los tratamientos tópicos para la psoriasis son cremas, emulsiones, lociones o espumas, que se aplican directamente sobre la piel. Estas formulaciones contienen diferentes activos que ayudan a controlar la enfermedad al aliviar la inflamación asociada con las placas, reducir la respuesta inflamatoria y mantener los brotes bajo control. La nueva generación de estos tratamientos cuenta con un perfil de seguridad mejorado.
- Tratamiento sistémico: El tratamiento sistémico está indicado en los pacientes con formas más severas. Existen diversas opciones de tratamiento para la psoriasis, que pueden ser administradas por vía oral o inyectable, dependiendo de la gravedad de la enfermedad y las necesidades del paciente. Algunos tratamientos orales requieren un control médico estricto, especialmente en mujeres que planean un embarazo, ya que ciertos medicamentos pueden afectar al feto. Otras opciones de tratamiento actúan modulando la inflamación, ayudando a controlar la respuesta inmunitaria y a reducir la proliferación celular excesiva en la piel, lo que puede ser útil en personas con afecciones como inflamación de las articulaciones, disminuyendo la frecuencia e intensidad de los brotes. En los casos moderados y graves, donde otros tratamientos no han sido efectivos o no son adecuados, se dispone de terapias farmacológicas más avanzadas que actúan de forma muy específica sobre rutas moleculares concretas del sistema inmunológico y permiten obtener generalmente grandes resultados. Estas opciones de última generación suelen considerarse como una segunda o tercera línea de tratamiento para ofrecer una respuesta más ajustada en pacientes que lo requieran.
- Fototerapia: La fototerapia es el primer escalón de tratamiento ya que ha demostrado gran eficacia, pocos efectos adversos y periodos largos de remisión. Además de los tratamientos farmacológicos, utilizamos fototerapia UVB de banda estrecha y láseres específicos para reducir la inflamación y mejorar la textura cutánea.
- Fármacos biológicos: Los fármacos biológicos se administran por vía subcutánea en la consulta con una periodicidad variable (desde bisemanal hasta trimestral) y consiguen tasas de aclaramiento casi total en un porcentaje muy elevado de pacientes. Estos tratamientos, desarrollados a partir de organismos vivos, modulan la respuesta inmunológica y reducen la inflamación crónica de manera específica.
- Láser: Los dos tipos de láser que se emplean para el tratamiento de la psoriasis se pueden usar de manera aislada, pero generalmente representan un complemento a otras terapias farmacológicas. Se usa en placas finas muy localizadas para no tener que incidir en áreas grandes del cuerpo. Se aplica generalmente en placas faciales o en pliegues situados en zonas delicadas (ingles, axilas…). La eficacia de este tipo de láser se basa en su afinidad por el color rojo, de manera que se usa para destruir los vasos sanguíneos que se encuentran engrosados en las lesiones psoriásicas.
Recomendaciones adicionales
- Cuidado de la piel: Independientemente de la terapia que esté siguiendo, el paciente con psoriasis debe prestar especial atención al cuidado de su piel para aliviar el picor, desprender las escamas que se van acumulando, evitar las ... Mantenga su piel hidratada, evite jabones agresivos, duchas muy calientes y evite el rascado.
- Dieta: La psoriasis es una enfermedad sistémica. Aumenta el riesgo de síndrome metabólico (hipertensión, sobrepeso, alteraciones en el manejo de lípidos y azúcares). Por este motivo insistimos en unas recomendaciones dietéticas para poder mejorar la enfermedad. Es aconsejable , tener una dieta exenta en azúcares refinados, grasas animales, grasas saturadas (fritos, dulces), alcohol, picantes… Se recomienda el consumo abundante de verdura y fruta fresca, así como evitar el exceso de tabaco, alcohol y bebidas excitantes (café, te verde, cafeína en refrescos). La dieta mediterránea es la que más evidencias tiene de mejorar la psoriasis como patrón dietario global. Una dieta equilibrada, rica en frutas, verduras y ácidos grasos omega 3, puede contribuir al bienestar general de la piel. Evitar alcohol y ultraprocesados también puede ser beneficioso en algunos pacientes.
- Exposición solar: La mayoría de los pacientes mejoran de sus lesiones con la exposición solar, aunque también hay algunos pocos que pueden empeorar en verano. Es conveniente una exposición solar adecuada y sin riesgos evitando las quemaduras solares. Es cierto que los especialistas en psoriasis pueden recomendar a sus pacientes tomar el sol de manera controlada, ya que los rayos ultravioleta tienen un efecto beneficioso sobre las placas psoriásicas y el resto de síntomas de la piel. No obstante, esto no quiere decir que los pacientes con psoriasis puedan tomar el sol sin control y sin fotoprotector. Además, hay que tener en cuenta que algunos medicamentos que se usan para el tratamiento de la psoriasis no son compatibles con la luz solar.
- Ejercicio físico: Disponemos de evidencias de que el ejercicio aeróbico moderado, al menos 30 minutos 3 veces en semana es beneficioso para los pacientes con psoriasis.
Algunos de estos tratamientos están contraindicados en el embarazo, por lo que antes de intentar concebir se debe comunicar al médico. En la consulta de psoriasis también se puede llevar a cabo asesoramiento en deseo gestacional, abordando dudas sobre transmisión, evolución de la enfermedad en el embarazo y tratamientos compatibles con la gestación. Generalmente, las pacientes con psoriasis están preocupadas por si pueden transmitir la enfermedad a sus hijos, si la psoriasis se agravará durante el embarazo o si han de suspender el tratamiento para la psoriasis durante la gestación.
Cuando se realice un tratamiento, según la severidad del cuadro clásico o biológico, es obligatorio un control periódico por parte del médico. Debe acudir a las revisiones y realizarse las pruebas que se le indiquen para minimizar los posibles efectos secundarios.
Los tratamientos para la psoriasis están dirigidos a pacientes que desean controlar y reducir los síntomas de esta enfermedad. En nuestra unidad, combinamos tecnología avanzada, investigación clínica y un equipo multidisciplinar para ofrecer tratamientos de precisión adaptados a cada paciente. Nuestros especialistas participan en estudios que nos permiten acceder a las terapias más innovadoras, ofreciendo opciones seguras y eficaces.
Nuestro equipo analiza y aplica los últimos avances científicos en psoriasis para ofrecer a cada paciente un abordaje actualizado y personalizado. Nuestro compromiso con la innovación nos permite estar a la vanguardia en el estudio, diagnóstico y tratamiento de la psoriasis.
Mitos y realidades sobre la psoriasis
Existen muchos mitos sobre la psoriasis que es importante aclarar:
- ¿La psoriasis es contagiosa? No, no lo es. La psoriasis no es contagiosa ni se transmite por estar cerca o convivir con alguien que la sufra.
- ¿La psoriasis está relacionada con la falta de higiene? No es cierto, o al menos, no siempre. La psoriasis es una enfermedad inflamatoria que afecta al ciclo de renovación celular de la piel y no guarda ninguna relación con la higiene del paciente.
- ¿La psoriasis siempre causa dolor? No es cierto que la psoriasis siempre causa dolor. La psoriasis es una enfermedad que puede provocar fuertes dolores en las articulaciones, pero además causa picor, quemazón, escozor y dolor intenso cuando la piel se agrieta.
- ¿Los fármacos para la psoriasis son peligrosos? Varios de los fármacos que se emplean para tratar la psoriasis se emplean también para tratar otras patologías graves y esto hace que los pacientes los perciban como peligrosos o con demasiados efectos secundarios. Sin embargo, estos fármacos tienen un alto perfil de seguridad y las ventajas de usarlos sobrepasan los riesgos de no hacerlo.
- ¿Puedo ir a la piscina si tengo psoriasis? Si, si puedes acudir a la piscina si tienes psoriasis. Los baños de mar son beneficiosos en la mayoría de los pacientes con psoriasis, se conoce como climatoterapia, ya que influye la humedad, las sales del mar y la exposición al sol en una combinación beneficiosa.
¿Cómo lavarse la piel si se tiene psoriasis?
Lo ideal es no frotar las lesiones ya que podrían irritarse o inflamarse. Puedes utilizar geles o jabones hidratantes o en bases oleosas, llamados syndets. Lava las placas con suavidad para retirar las escamas sin traumatizarlas.
Impacto psicológico de la psoriasis
La psoriasis tiene un gran impacto en la autoestima y condiciona notablemente las relaciones personales, afectivas, sexuales y profesionales de los afectados. De hecho, el 70% de los pacientes que tiene psoriasis refiere que la enfermedad altera considerablemente su vida cotidiana simplemente por el nerviosismo y angustia que les provoca su apariencia, independientemente de los síntomas puramente cutáneos.
Explique a sus familiares, amistades y a sus compañeros de trabajo en qué consiste su enfermedad. Hay mucha información en internet, pero no toda la información publicada es cierta y en algunas páginas pueden ofrecerse productos milagro. Pregunte a su dermatólogo.
Es importante analizar los motivos de la enfermedad y la aparición de sus brotes, ya que cada individuo es distinto y su recuperación dependerá de factores intrínsecos y extrínsecos, que no pueden ser globalizados.
En paralelo, hay que hacer una labor esencial con el paciente para que sea consciente de que la adherencia al tratamiento está estrechamente ligada a su eficacia. El temor a tomar medicación durante periodos prolongados o los mitos que circulan en torno a la seguridad de algunos de ellos y el hecho de que esta enfermedad de la piel curse en brotes, son factores que favorecen el abandono de las terapias cuando el paciente se ve mejor o aprecia que las placas han desaparecido.
El maquillaje ayuda a sentirse bien con uno mismo y mejora la autoestima. Asimismo, ofrece la posibilidad de disimular imperfecciones cutáneas e, incluso, muchos cosméticos vienen contienen ingredientes terapéuticos. No obstante, es importante escoger cosméticos de calidad, no comedogénicos, testados dermatológicamente y recomendados por el especialista.
Investigación y avances en psoriasis
Los especialistas de nuestra unidad participan en investigaciones nacionales e internacionales sobre las causas de la psoriasis y los factores que influyen en su evolución. Esto permite desarrollar terapias más eficaces, con mejor perfil de seguridad y adaptadas a cada tipo de paciente.
Especialistas del Grupo Pedro Jaén han participado en diversas investigaciones internacionales que revelan que la psoriasis aumenta la probabilidad de sufrir ciertas enfermedades cardiovasculares, especialmente si el afectado presenta otros factores de riesgo como sobrepeso, grasa abdominal, obesidad, diabetes tipo 2, colesterol elevado o tabaquismo. Los pacientes con psoriasis presentan mayor riesgo de desarrollar hígado graso y fibrosis hepática.
La Unidad de Psoriasis del Grupo Pedro Jaén es referente nacional e internacional en el tratamiento de la psoriasis. Es el único centro privado en España que ofrece acceso a estas terapias si el paciente lo requiere.
Además, realizamos una evaluación integral que incluye diagnóstico cardiovascular mediante ecografía arterial y un control exhaustivo de comorbilidades. La exploración cutánea y articular analiza las lesiones en la piel. También se realiza un cribado de artritis psoriásica con analíticas específicas. Además, se lleva a cabo una evaluación cardiovascular mediante ecografía arterial femoral, dado que la psoriasis aumenta el riesgo de enfermedades cardiovasculares.
A la luz de estos datos, cabe preguntarse si tiene sentido entonces controlar la psoriasis para, además, reducir el riesgo cardiovascular. Según la experiencia que hemos ido acumulando a lo largo de estos años, podemos concluir que un buen control de la psoriasis influye positivamente en los marcadores de riesgo cardiovascular y, de hecho, ya se están publicando las primeras evidencias de que tratar la enfermedad dermatológica influye directamente en un mejor pronóstico de la patología cardiovascular. Las respuestas a estas cuestiones todavía se están desentrañando, dado que la relación entre psoriasis y riesgo cardiovascular se ha descubierto hace relativamente poco.
Si hay un factor que hace que la psoriasis encaje a la perfección en el epígrafe de enfermedades que van más allá de la piel, es la estrecha relación que guarda con la enfermedad cardiovascular.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
tags: #dermatologue #specialise #dans #le #psoriasis