El lentigo maligno (LM) y el melanoma lentigo maligno (LMM) son tipos de cáncer de piel que se originan en los melanocitos. El LM representa la fase inicial, con el cáncer confinado a la capa superior de la piel, mientras que el LMM es la etapa invasiva, donde el cáncer se extiende más profundamente en la piel.
Ambos tipos suelen aparecer en áreas expuestas al sol, como la cara, orejas y cuello, afectando principalmente a personas mayores con daño solar acumulado.
Melanoma: qué es y cómo identificarlo
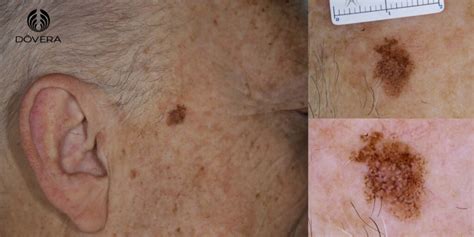
Lentigo Maligno en la mejilla.
Epidemiología y Etiopatogenia del Lentigo Maligno
Según datos del Surveillance, Epidemiology, and End Results (SEER) de EE. UU., el LM/LMM es la segunda variedad clínico-patológica clásica de melanoma, tras el melanoma de extensión superficial, con una incidencia de 1,37 casos al año por cada 100.000 habitantes.
En la población de raza blanca, excluidos los hispánicos, la incidencia es de 1,87/100.000 habitantes. Las cifras son mucho menores en las poblaciones hispánica, asiática y negra donde la incidencia es, respectivamente, de 0,23, 0,06, y 0,02 casos por 100.000 habitantes al año.
Dada la relación con el daño actínico acumulado a lo largo de la vida, la incidencia es mucho mayor en pacientes de más de 65 años. Según la misma fuente (SEER), la incidencia anual en este grupo de edad era de 10,11 en blancos no hispánicos, 1,38 en blancos hispánicos, 0,16 en asiáticos, 0,33 en raza negra y 7,69 en población global por 100.000 habitantes.
En España se ha observado un aumento de la incidencia que varió del 0,25 para hombres y 0,18 en mujeres en 2000 al 0,68 y 0,63.
Por otra parte, según datos del Registro nacional de melanoma de la Academia Española de Dermatología y Venereología, a partir de los datos recogidos en diferentes hospitales de 10.581 pacientes con melanoma invasor, el LMM es el tercero en frecuencia (8,9%) tras el melanoma de extensión superficial (65,1%) y el melanoma nodular (19,8%).
Whiteman propuso que existen al menos dos posibles mecanismos etiopatogénicos para el desarrollo de un melanoma cutáneo. El primero de ellos está relacionado con una susceptibilidad individual a la proliferación de los melanocitos, expresado fenotípicamente por la presencia de un número elevado de nevus melanocíticos, sobre la que intervendría el daño cutáneo debido a exposiciones intensas intermitentes a la radiación ultravioleta.
El segundo se produce como consecuencia de una acumulación de daño cutáneo producida por una exposición crónica a la radiación ultravioleta. Este mecanismo se expresa en la presencia de un grado importante de elastosis solar en la piel sobre la que se desarrolla el melanoma, así como a un fenotipo en el que existe un aumento de la prevalencia de queratosis actínicas y de cáncer cutáneo no melanoma.
El grado de elastosis solar determina los tipos de melanoma en la nueva clasificación de la Organización Mundial de la Salud (OMS) de las neoplasias melanocíticas cutáneas. El LM representa el tipo histológico predominante de esta vía.
Consecuentemente, el LM se localiza preferentemente en la piel de la cabeza o el cuello y, en menor medida, en los brazos. Los factores de riesgo que se han asociado de forma más acentuada al LM en comparación con el melanoma de extensión superficial son la presencia de lentigos solares y la historia personal de cáncer cutáneo.
Para el LM, la influencia de los nevus melanocíticos y de los antecedentes de quemaduras es significativamente menor que en el melanoma de extensión superficial y, en ambos tipos, tanto la presencia de queratosis actínicas como el tipo de piel clara y sensible a la radiación solar aumentan el riesgo.
El riesgo de desarrollar un melanoma también aumenta cuando se vive en zonas geográficas con un grado elevado de radiación solar y con la cantidad de radiación solar acumulada, fundamentalmente en los hombres.
Clínica
El LM cursa como una mancha habitualmente pigmentada y no homogénea localizada en la cabeza y el cuello de pacientes ancianos, más comúnmente en la mejilla. Su color más habitual es el marrón, que varía de distintos tonos entre el marrón claro y el negro, se distribuye de forma heterogénea y sus bordes son con frecuencia mal definidos.
Otros colores como el rosado, rojizo o blanquecino no son excepcionales -como en otras formas de melanoma-, generalmente en el contexto de regresión. No obstante, hay formas de LM que son un reto diagnóstico clínico debido a que en ellas predominan las zonas blancas o rojizas, sin una regresión histológica evidente.
Tales casos se pueden confundir con un vitíligo, una enfermedad de Bowen o un eccema. En estos casos, la proximidad de áreas más características de LM puede ser la clave para considerar este diagnóstico clínico. Además, esta circunstancia hace muy recomendable la biopsia de cualquier área discrómica vecina a un LM, aunque sea blanca o rojiza y nada sugerente de melanoma, porque en este contexto existe la probabilidad de que se trate de una extensión del LM.
En los casos en los que todo el LM es rojizo o blanco, sin áreas típicas de LM, el diagnóstico es muy difícil, pero debe considerarse ante el crecimiento de un área hipopigmentada o eritematosa localizada en la cara de un paciente con mucho daño solar cutáneo.
Característicamente, el LM puede alcanzar tamaños relativamente grandes sin hacerse invasivo y, cuando afecta a zonas periorificiales como la boca o los ojos, puede extenderse a la mucosa vecina.
El diagnóstico diferencial clínico más común del LM se plantea con el lentigo solar, pero este suele ser de un color más uniforme y de un crecimiento más lento que el LM. La dermatoscopia puede ser de utilidad, puesto que existen unos rasgos dermatoscópicos que son más característicos de un LM, como la pigmentación asimétrica de los orificios foliculares, la obliteración de los orificios foliculares, la presencia de estructuras romboidales, la observación de estructuras anulares-granulares o de un pseudorretículo gris, estas dos últimas de forma menos específica.
Otros rasgos propios del LM en el examen dermatoscópico son la presencia de estructuras romboidales rojizas, la presencia de una red vascular y la imagen descrita como «círculo sobre círculo». En caso de duda, el estudio histológico es imprescindible y permite establecer un diagnóstico de certeza.
Aunque es menos habitual, otro diagnóstico diferencial clínico del LM es la queratosis actínica pigmentada, pero el tacto áspero de la queratosis actínica es muy característico, y también nos servirá de ayuda la dermatoscopia, aunque en caso de duda deberemos nuevamente recurrir al estudio histológico. Se ha propuesto que se debe sospechar un LM cuando no encontramos características histológicas de las lesiones benignas mencionadas.
Aunque lo característico es que el LM aparezca en ancianos, no son excepcionales los casos que se presentan en la zona centrofacial de pacientes en torno a los 50 años, especialmente en aquellos que tienen una piel clara y un gran daño solar acumulado. Aunque es menos habitual, los LM también pueden aparecer en el dorso de los antebrazos o en la porción superior de la espalda.
La adquisición de relieve o la aparición de lesiones palpables sobre un LM indica que el tumor se ha hecho invasivo (LMM), hecho que es impredecible, aunque ocurre con una frecuencia mayor en el cuero cabelludo (al menos 3,4 veces más respecto a la cara o la frente) y en las lesiones en las que los cambios clínicos son perceptibles por el paciente (al menos 1,8 veces respecto a la no percepción de cambios).
Histología
El diagnóstico histológico de un LM es muy sencillo la mayoría de las veces. Esto es así salvo en fases muy precoces de su evolución, en las que los hallazgos histológicos son más sutiles y requieren de un alto índice de sospecha y de un estudio histológico cuidadoso de la biopsia para poder hacer el diagnóstico.
Inicialmente, cuando la proliferación de melanocitos tumorales es aún muy escasa, casi el único dato que nos puede orientar es la distribución irregular de los melanocitos en la capa basal, que se distribuyen en un número discretamente superior al habitual y de forma no equidistante, sobre una dermis con elastosis solar evidente. También puede ayudar la aparición ocasional de filas de melanocitos en la capa basal de la epidermis y la extensión al epitelio folicular de los mismos, cuando están presentes.
Habitualmente en estas fases la atipia aún no es muy llamativa y puede haber un pleomorfismo nuclear discreto. Tras esta fase inicial sutil, aparece una fase con una proliferación de melanocitos mucho más evidente, con frecuentes hileras de melanocitos sustituyendo a los queratinocitos basales, a veces acompañados de grietas de retracción junturales.
Los melanocitos tumorales infiltran también la capa basal del epitelio folicular y no es raro que los melanocitos neoplásicos rebasen el infundíbulo folicular para alcanzar porciones más profundas del folículo, como las glándulas sebáceas o el segmento inferior. Todo ello desarrollado sobre una dermis con elastosis solar, a veces muy evidente, y con un cierto infiltrado linfocitario.
La atipia de melanocitos, cuando está presente, puede ser también de ayuda, a veces con melanocitos epitelioides atípicos, pero otras veces la atipia no es llamativa y los melanocitos son linfocitoides o angulados o fusiformes, pero en casi cualquiera de estas variedades morfológicas los núcleos suelen mostrar algún pleomorfismo, con tamaños y formas diferentes, un grado variable de picnosis nuclear y nucléolos eosinófilos evidentes.
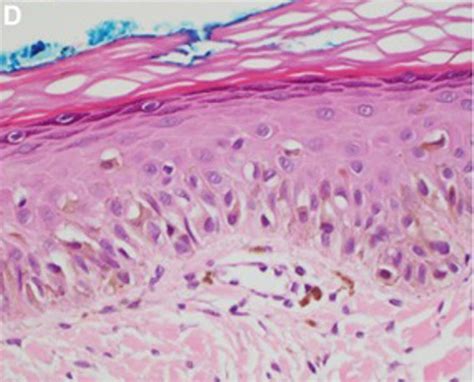
Imagen histológica de un lentigo maligno.
En nuestra experiencia, en esta fase diagnóstica del LM es bastante habitual encontrar nidos junturales de melanocitos atípicos. En estos casos, por desgracia, si no se tienen en cuenta las características clínicas de la lesión, no es raro el diagnóstico histológico de tales lesiones como «nevus junturales con atipia» o «nevus displásicos» o similares.
Esto conlleva innecesarios retrasos en el diagnóstico del LM, con el riesgo de demorarlo hasta fases invasivas y, por tanto, de mucho peor pronóstico para el paciente. Sin embargo, en tales casos, llegar al diagnóstico correcto es fácil apoyándonos en sencillos rasgos clínicos e histológicos.
Diagnóstico
Un lunar, llaga, úlcera o tumor sobre la piel pueden ser un signo de melanoma o de otro tipo de cáncer de piel. Una úlcera o tumor que sangra o cambia de color también puede ser un signo de cáncer de piel.
El sistema ABCDE puede ayudarle a recordar los posibles síntomas de un melanoma:
- Asimetría: la mitad del área anormal es diferente de la otra mitad.
- Bordes: los bordes del tumor son irregulares.
- Color: el color cambia de un área a otra, con tonos bronce, café o negro y algunas veces blanco, rojo o azul. Una mezcla de colores puede aparecer dentro de una úlcera.
- Diámetro: la mancha tiene generalmente (pero no siempre) más de 5 mm de diámetro, aproximadamente el tamaño del borrador de un lápiz.
- Evolución: el lunar sigue cambiando de aspecto.
Otra manera para detectar un posible melanoma es buscar el "signo del patito feo". Esto significa que el melanoma no luce como las otras manchas en el cuerpo. Sobresale como si fuera el patito feo de los cuentos infantiles.
Su proveedor de atención médica le examinará la piel y observará el tamaño, forma, color y textura de cualquier área sospechosa con un dermatoscopio.
Si su proveedor cree que usted podría tener cáncer de piel, le extirpará un poco de ella. A esto se le denomina biopsia de piel. La muestra se envía al laboratorio para ser examinada bajo el microscopio.
Se puede emplear un procedimiento llamado biopsia del ganglio centinela (BGC) en algunas personas con melanoma para ver si el cáncer se ha diseminado a ganglios linfáticos cercanos.
Una vez que se ha diagnosticado el melanoma, se pueden llevar a cabo tomografías computarizadas u otros tipos de exámenes radiográficos para ver si el cáncer se ha diseminado.
Tratamiento
Casi siempre es necesaria la cirugía para tratar el melanoma. Se extirpará el cáncer de piel y parte del tejido circundante. La cantidad de tejido que se quite dependerá de qué tan profundo haya crecido el melanoma.
Si el cáncer se ha diseminado a ganglios linfáticos cercanos, éstos también se pueden extirpar. Después de la cirugía, dependiendo del riesgo de que la enfermedad vuelva, es posible que le suministren quimioterapia o inmunoterapia.
El tratamiento es más difícil cuando el melanoma se ha diseminado a otros órganos. El tratamiento consiste en disminuir el tamaño del cáncer de piel y tratar el cáncer en otras partes del cuerpo. Usted puede recibir:
- Quimioterapia: se utilizan medicamentos para destruir directamente las células cancerosas.
- Inmunoterapia: Incluye medicamentos como el interferón para ayudar al sistema inmunitario a combatir el cáncer, también otros medicamentos que fortalecen la capacidad de su sistema inmunitario para encontrar las células cancerosas y eliminarlas. Éstos pueden utilizarse junto con la quimioterapia y la cirugía.
- Tratamientos de radiación: éstos se pueden utilizar para matar las células cancerosas.
- Cirugía: la cirugía se puede realizar para extirpar el cáncer que se ha diseminado a otras partes del cuerpo. Ésta se hace para aliviar el dolor o la molestia asociados con el cáncer que se está desarrollando.
- Medicamento tópico que mejoran el sistema inmune en áreas localizadas.
Si usted tiene un melanoma difícil de tratar, podría contemplar la posibilidad de participar en estudios clínicos. Pida a su proveedor mayor información. Los investigadores siguen estudiando nuevos tratamientos.

Opciones de tratamiento para el melanoma.
Prevención
La mejor manera de prevenir el cáncer de piel es reducir su exposición a la luz del sol. Los rayos ultravioleta son más intensos entre las 10 a. m. y las 4 p. m. Trate de evitar la exposición al sol durante estas horas.
Proteja su piel con el uso de un sombrero, camisa de manga larga, falda larga o pantalón cuando tenga que estar al aire libre. Los siguientes consejos también le pueden ayudar:
- Aplique protectores solares de alta calidad con FPS (factor de protección solar) de por lo menos 30, incluso si va a estar al aire libre solo por corto tiempo.
- Aplique una gran cantidad de protector solar en todas las áreas expuestas, entre ellas, las orejas y los pies.
- Busque protectores que bloqueen tanto los rayos UVA como los UVB. Estos tendrán la etiqueta "de amplio espectro".
- Use un protector solar resistente al agua si se va a exponer a la misma.
- Aplique el protector solar al menos 30 minutos antes de salir. Vuelva a aplicarlo con frecuencia, especialmente después de nadar.
- Use protector solar también en invierno. Protéjase incluso en los días nublados.
Otros hechos importantes que ayudan a evitar la exposición excesiva al sol:
- Evite superficies que reflejen más la luz, como el agua, la arena, el concreto y las áreas pintadas de blanco.
- Sea extremadamente cuidadoso en las grandes alturas, donde la piel se quema más rápidamente.
- Evite las lámparas de sol, las cámaras bronceadoras y las salas de bronceado.
Tabla Comparativa: Lentigo Maligno (LM) vs. Melanoma Lentigo Maligno (LMM)
| Característica | Lentigo Maligno (LM) | Melanoma Lentigo Maligno (LMM) |
|---|---|---|
| Definición | Melanoma in situ | Melanoma invasivo |
| Localización | Piel dañada por el sol (cara, cuello) | Piel dañada por el sol (cara, cuello) |
| Profundidad | Limitado a la epidermis | Infiltra la dermis o más profundo |
| Pronóstico | Altamente curable si se trata a tiempo | Depende del Breslow, ulceración, etc. |