En el día a día de la consulta dermatológica, no es infrecuente que nos consulten por alguna mancha en la uña. La preocupación que podemos tener ante tal situación es si se tratará de un melanoma. A pesar de que el melanoma ungueal es uno de los melanomas menos frecuentes, es importante reconocerlo para su correcto diagnóstico y tratamiento precoz, ya que todos conocemos el mal pronóstico del melanoma en caso de tratamiento tardío.
El melanoma subungueal (MS) es una patología rara que, debido a su diagnóstico tardío, tiene mal pronóstico. A veces se confunde con un hematoma subungueal (HS), que es una patología frecuente y banal.
Afortunadamente, es sencillo reconocer el melanoma ungueal, siempre que conozcamos la respuesta a las siguientes preguntas y apliquemos el algoritmo adecuado.
¿Cuál es la diferencia entre melanoma y carcinoma? #MediConsultas
¿Qué es una melanoniquia?
Es una mancha marrón y/o negra EN LA UÑA. Para que la mancha sea considerada una melanoniquia, tiene que cumplir lo siguiente: extenderse del pliegue ungueal proximal al borde libre distal, siendo los bordes laterales de la mancha paralelos y rectos.
¿Qué es el signo de Hutchinson?
Es una mancha marrón y/o negra EN LA PIEL que rodea la uña. Este signo de Hutchinson podemos observarlo en el pliegue proximal, distal o laterales.
¿Qué es una erosión ungueal?
Es una muesca en el borde distal de la uña. Vemos una desaparición de la uña que equivale a una ulceración ungueal. Esta muesca puede ser más o menos grande, hasta el punto de observar una desaparición total de la uña.
Si conocemos las respuestas a las tres preguntas anteriores, podemos afrontar con confianza el algoritmo que nos permite sospechar un melanoma ungueal. El algoritmo nos indica que debemos sospechar un melanoma ungueal si la mancha cumple la descripción de melanoniquia, y además presenta una o más de las siguientes características: afecta a más de media uña o presenta varias tonalidades de marrón/negro (es decir, heterocromía), u observamos el signo de Hutchinson o erosión ungueal.
En el caso de que la melanoniquia aparezca en un niño o una niña no pensaremos en melanoma sino en nevus, ya que los nevus melanocíticos congénitos pueden presentar signo de Hutchinson u otras de las características sospechosas mencionadas, sin que ello nos tenga que inquietar en la edad pediátrica.
En ocasiones, el melanoma ungueal no presenta melanoniquia, pero en estos casos observaremos cualquiera de los dos siguientes: signo de Hutchinson o erosión ungueal (sin un antecedente claro de hematoma o traumatismo).
Merece la pena mencionar que los dos tumores malignos que podemos encontrar con mayor frecuencia en la uña son el melanoma y el carcinoma escamoso (CE). Deberemos sospechar un CE ungueal si observamos una erosión ungueal sin antecedentes claros de hematoma o traumatismo. En otras palabras, ante una erosión ungueal sin antecedentes de hematoma/traumatismo, debemos plantearnos el diagnóstico diferencial entre CE y melanoma. Si no hay otros datos para sospechar melanoma, la biopsia será la que nos va a resolver el misterio.
No obstante, la mayoría de las consultas por lesión pigmentada ungueal no son melanoma, sino hematomas subungueales. En los hematomas subungueales observamos una mancha oscura que no cumple la definición de melanoniquia que hemos comentado, sino que los hematomas son una mancha de distribución diferente.
Así como en un hematoma subungueal en un dedo de la mano siempre o casi siempre existe un antecedente claro de traumatismo, no es así en el caso de los hematomas en los dedos de los pies, en los que a menudo el/la paciente no recuerda ningún traumatismo. Esto no nos tiene que hacer dudar del diagnóstico de hematoma.
Por último, es interesante comentar que existen otras posibles causas de pigmentación ungueal. La mayoría de ellas son causas exógenas locales (lacas ungueales, permanganato potásico) o sistémicas (fármacos como ciertos quimioterápicos). En estos casos de origen exógeno, la pigmentación suele presentarse en diversas uñas, a diferencia del melanoma.
Ciertos hongos que infectan las uñas pueden producir pigmento marrón. Estas pigmentaciones fúngicas no presentan las características de melanoma descritas en el algoritmo, y en cambio sí que presentan hallazgos que no esperaremos encontrar en un melanoma, como la hiperqueratosis subungueal o manchas blancas o amarillentas en la uña.
Si frotamos o rascamos la piel de forma repetida durante bastante tiempo, esta puede oscurecerse debido a una activación de los melanocitos que producirán más melanina. Este mismo fenómeno puede ocurrir en las uñas y recibe el nombre de melanoniquia friccional. Esta suele presentarse en los dedos de los pies sometidos a fricción, y la banda de color resultante es marrón muy claro, por lo que no suele plantear dudas con el melanoma.
En las personas de piel negra frecuentemente podemos observar melanoniquia, aunque si presenta alguna de las características sospechosas mencionadas (signo de Hutchinson, etc.), deberemos descartar melanoma, ya que las personas de piel negra también pueden tener melanoma ungueal.
La dermatoscopia es un instrumento cada vez más presente en las consultas de atención primaria y puede ayudarnos a evaluar mejor las pigmentaciones ungueales, ya que nos permite reconocer heterocromías o signos de Hutchinson que podrían no ser evidentes a la inspección con ojo desnudo.
En conclusión, la mayoría de las lesiones pigmentadas en las uñas no son melanomas. La aparición de manchas en las uñas es un motivo frecuente de consulta en dermatología. Muchas veces estas manchas se nos pasan desapercibidas pero cuando vemos que pasa el tiempo y no desaparecen, nos generan cierta intranquilidad.
Otras causas de manchas en las uñas
En contra de la creencia popular, "no toda mancha que aparece en nuestras uñas se debe a hongos o a un déficit de calcio". Existen otras muchas patologías que pueden incidir sobre ellas y que se clasifican según sean provocadas por infecciones, traumatismos, tumores o por ser el síntoma de otras enfermedades.
Infección por hongos: En el caso de las infecciones, son "habituales" las provocadas por hongos u onicomicosis. La infección por hongos (onicomicosis), explica la doctora De la Corte Sánchez, "suele producir un despegamiento de la uña en su borde libre a nivel lateral, con un engrosamiento y con color amarillento que va aumentando en tamaño en el tiempo si no se trata". La mayoría de las veces "no produce síntomas, salvo en determinados casos que puede llegar a afectar a la piel y producir dolor, enrojecimiento y supuración". Además afecta por lo normal "a una o pocas uñas, y más habitualmente en los pies".
Aunque su presentación es muy característica, "existen otras patologías como la onicodistrofia o incluso la psoriasis que también pueden producir un despegamiento similar de la uña, por lo que el diagnóstico definitivo lo dará el cultivo".
Traumatismos y manchas blancas: Quien más quien menos se ha visto alguna vez una mancha blanca bajo las uñas, sobre todo de las manos, y por lo general apenas le hemos dado importancia más allá de pensar que pecamos de falta de calcio. No obstante esta explicación no es más que una "creencia popular" ya que "las manicuras o los traumatismos son los causantes", aclara la doctora Iris Sophía de la Corte Sánchez. En cuanto a los traumatismos "nos encontramos con frecuencia hematomas debajo de la uña o incluso su despegamiento", explica la doctora.
Cuando el traumatismo de la uña se produce de forma sostenida en el tiempo, "puede llegar a alterar su crecimiento y dañar la matriz, la parte situada bajo la piel que da origen a la uña, y generar deformidades".
También se producen alteraciones en las uñas de las manos en aquellas personas que tienen "tendencia a morderlas de forma compulsiva", lo que produce un "hundimiento o depresión en su zona central que se conoce como distrofia canalicular media de Heller".
Psoriasis: Puede darse el caso de que en ocasiones la afectación de las uñas sea un reflejo más evidente de otra enfermedad. Es el caso de la psoriasis "que da lugar a una mancha muy llamativa conocida como mancha salmón, de forma redondeada y color anaranjado". Lo que sucede es que puede generar cierta confusión y llegar a ser tratada de forma errónea durante años como hongos".
Lunares de la uña: Las manchas en las uñas también nos pueden avisar de algún problema más serio, es el caso de las lesiones tumorales. En este sentido "nos encontramos con algunos benignos como los 'lunares de la uña' o melanoniquia longitudinal, pero también con algunos malignos, es el caso del melanoma subungueal o el carcinoma escamoso". Debemos sospechar de que se trata de un melanoma subungueal "ante la aparición brusca de una línea vertical de color marrón o negro y con coloración heterogénea -distintos tonos en la misma banda- desde el nacimiento hasta el borde de una única uña en un adulto, sobre todo si además se acompaña de pigmento en el pliegue de la uña proximal y cutícula". En niños su aparición es "excepcional".
También deberíamos consultar con el dermatólogo "si aparece una herida o una destrucción de una única uña sin antecedente de traumatismo previo".
¿Cómo diferenciar Hematoma, melanoma y hongos?
El hematoma por un golpe "suele aparecer de forma brusca, con forma redondeada, no lineal y tardará en desaparecer el tiempo que tarde la uña en recambiarse", lo que puede prolongarse varios meses.
En el caso del hematoma subungueal "suele manifestarse como una mancha oscura redondeada de aparición brusca -no longitudinal, a diferencia del melanoma-, aunque a veces puede afectar a toda la uña. Puede haber o no antecedente de traumatismo o caminata previa, aunque la mayoría de las veces el paciente no recuerda ningún golpe o traumatismo claro". El dermatoscopio es en este caso el que "permite ver en la uña la existencia de glóbulos redondeados homogéneos en los que se observa el acúmulo de sangre, así como su color púrpura. A medida que va creciendo la uña la mancha va desplazándose hacia el borde, lo que indica benignidad".
El melanoma por su parte "forma una línea longitudinal que recorre toda la extensión de la uña". Es más, "con el paso del tiempo va aumentando su anchura y tiene una coloración heterogénea, distintos tipo de color marrón, gris o negro".
Puede además "afectar a la zona de la piel y cutícula diseminándose el pigmento hacia esta zona". En este caso es de utilidad la exploración con dermatoscopio y una biopsia para la confirmación definitiva".
Quizás el diagnóstico diferencial más complicado de hacer sea entre melanoma y lunar subungueal, "ya que ambos producen la banda lineal de color marrón que va desde el crecimiento de la uña hasta el borde".
El melanoma es el tipo más agresivo de cáncer de piel y, paradójicamente, también uno de los más escurridizos. Mientras la mayoría de las personas vigilan lunares sospechosos o manchas oscuras, la realidad es que este tumor puede camuflarse tras signos casi invisibles.
Por eso, dermatólogos y especialistas insisten en no pasar por alto ciertos cambios cutáneos que podrían parecer triviales. No todos los melanomas aparecen sobre lunares existentes. En muchos casos surgen como manchas nuevas, con textura rugosa, placas escamosas o pequeñas llagas. Un pequeño hueco sin vello puede parecer una simple rareza estética, pero en algunos casos está relacionado con un melanoma que crece desde el interior del folículo piloso.
Aunque se asocia al color oscuro, el melanoma puede presentarse en tonos rosados, rojos o incluso morados. Se trata de melanomas amelanóticos, difíciles de identificar y que a menudo se confunden con verrugas o granos. Una línea negra bajo la uña podría ser un hematoma… o un melanoma subungueal, una variante poco común pero peligrosa.
El falso mito de que el melanoma solo aparece en zonas expuestas al sol ha retrasado muchos diagnósticos. La mayoría de los lunares surgen en la infancia o adolescencia.
Melanoma subungueal
El gran problema de esta enfermedad es que sus primeros pasos suelen ser silenciosos. Los expertos insisten en que cada detalle cuenta. Además, conviene recordar que este cáncer no está reservado para quienes toman el sol sin protección. La prevención incluye el uso habitual de protector solar, evitar la exposición prolongada en horas de máxima radiación, y, sobre todo, no subestimar las señales sutiles.
Las generales de los hematomas, compresión para evitar el sangrado, frio local y antiinflamatorios. El hematoma subungueal quedará entonces retenido entre la lámina y el lecho y a medida que crece la uña se irá expulsando hasta finalmente desaparecer.
El hematoma subungueal se “confunde” sobre todo con nevus o lunares en la zona de la uña. Uno de los diagnósticos para tener en cuenta es el melanoma ungueal o los nevus, ya que comparten el color marrón oscuro. La diferencia fundamental se aprecia en que el hematoma no depende de la matriz, de la piel de la raíz de la uña.
Caso Clínico
Varón de raza blanca, de 30 años de edad, que acude a consulta por la aparición reciente de una mancha rojo-pardusca en la uña del pulgar en contacto con la cutícula (fig. 1), sin que hubiera notado traumas previos. No presenta sintomalogía, salvo una ansiedad debida a sus antecedentes personales de melanoma cutáneo (MC). Se le remitió a consulta de dermatología donde se diagnosticó un HS y fue revisado a las 2 semanas. Pasado dicho tiempo, la mancha se había separado del rodete ungueal proximal (fig. 2) y en los meses siguientes fue avanzando por la uña hasta desaparecer.
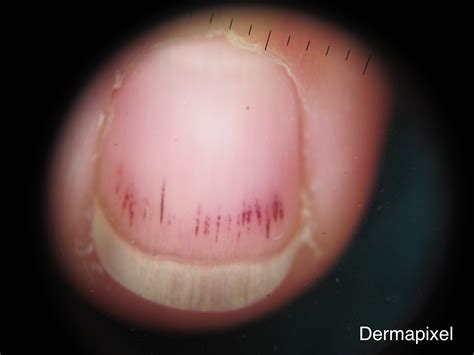
Figura 1
Figura 2
Discusión
Casi todos los MS son melanomas lentiginosos acrales (MLA). En individuos blancos suponen un 5-10% del total de melanomas. Sin embargo, en individuos asiáticos o negros constituyen los melanomas más frecuentes. La edad y la raza del paciente hacían poco probable el diagnóstico de MLA (tabla 1), pero los pacientes que han tenido un MC tienen mayor riesgo de desarrollar un segundo melanoma.
Aunque en este caso el paciente no había notado traumatismos previos, se han propuesto relaciones entre el MS y el trauma, que van desde la simple coincidencia (el trauma atrae la atención sobre la uña o causa hemorragia del MS) hasta una supuesta transformación maligna de un melanocito secundaria al trauma.
El 58% de los MS de la mano se localiza en el pulgar y el 86% de los MS del pie también se producen en el primer dedo, seguramente por el mayor tamaño del lecho ungueal (más melanocitos) y por ser los dedos más expuestos a traumatismos.
La morfología puede ser muy variable, desde una simple banda longitudinal marrón claro (melanoniquia longitudinal) hasta la destrucción total del aparato ungueal o, lo que pudo ser el caso de nuestro paciente, lesiones maculosas en el lecho ungueal extendiéndose desde la matriz; todo ello sin olvidar que hasta el 20% de los MS son amelanóticos, lo que dificulta tremendamente el diagnóstico.
El diagnóstico diferencial incluye: paroniquia, queratoacantoma, HS, granuloma piogénico, tumor glómico, nevus, fibroma, exostosis, onicotilomanía, radiodermitis, onicomicosis y carcinomas.
Ante un dudoso hematoma, podemos observarlo durante 4-6 semanas para comprobar si se desplaza con el crecimiento de la uña, sin extenderse en la superficie. Si no es así, debe ser biopsiado.
El pronóstico del MS es peor que el de MC por su diagnóstico tardío. Así, el diagnóstico precoz tiene mayor importancia porque posibilita un tratamiento curativo. El médico de atención primaria debe conocer las características del MS para poder identificarlo, especialmente ante el aumento de una población inmigrante más susceptible de padecerlo.
tags: #diferencias #entre #melanoma #y #hematoma #subungueal