Los eczemas son un grupo de enfermedades en las que existe una inflamación de la piel. A veces se utiliza la palabra “dermatitis” como sinónimo (por ejemplo eccema o dermatitis atópica). Se caracterizan por el prurito y por su gran variedad de formas clínicas, así como de causas que lo pueden producir. El eczema crónico de manos (ECM) es reconocido como una enfermedad inflamatoria compleja, dolorosa y que puede llegar a ser incapacitante.
El eccema de manos (EM) es una inflamación cutánea localizada en palmas, dorso, dedos o muñecas. Puede presentarse en forma aguda, subaguda o crónica. Clínicamente se caracteriza por eritema, edema, vesículas, descamación, hiperqueratosis, fisuras y prurito de intensidad variable.
En España, el 4,6% de la población adulta padece esta patología crónica con una prevalencia más alta en mujeres jóvenes que en varones. Suele ser más frecuente en mujeres jóvenes que en varones. Se trata además, de la forma más frecuente de enfermedad ocupacional, afectando hasta un 40% de la población laboral.
como curar la dermatitis en las manos - remedios caseros para la dermatitis en las manos
¿Qué es el Eczema Crónico de Manos?
Cuando la enfermedad se prolonga durante más de tres meses consecutivos, o bien recurre al menos dos veces en el mismo año tras periodos de resolución completa, se define como eccema crónico de manos (ECM). Esta condición representa una de las dermatosis más prevalentes y con mayor repercusión clínica, laboral y psicosocial. Este término constituye un concepto «paraguas» que engloba diferentes subtipos clínicos y etiológicos, y se asocia a una mayor morbilidad y repercusión funcional.
El ECM debe entenderse como un síndrome clínico más que como una entidad única. Abarca subtipos etiológicos y morfológicos: irritativo, alérgico, atópico, vesicular, hiperqueratósico o mixto, que a menudo se superponen en un mismo paciente.
La enfermedad comienza a cronificarse cuando los síntomas se prolongan más de tres meses o se sufren dos o más brotes al año. Los afectados tienen muchas dificultades para poder llevar a cabo tareas diarias, repercutiendo, también en la calidad del sueño e, incluso, a nivel laboral, a consecuencia de los síntomas "enrojecimiento, sequedad, picor, fisuras en la piel que causan dolor e incomodidad al que tiene que soportarlo".
Hay que tener en cuenta, además, que la prevalencia más alta se observa en población entre 30 y 39 años, además de darse casos también entre jóvenes y adolescentes. Estos grupos poblacionales se encuentra muchas veces en edades en las que la patología puede repercutir en su imagen social.
Síntomas Típicos del Eczema Crónico de Manos
Los cuatro primeros síntomas suelen aparecer en las fases agudas del eczema, mientras que el resto de síntomas suelen aparecer en las fases crónicas. Los pacientes frecuentemente se quejan de picor y de sensación de tirantez en las manos.
- Picor intenso, sobre todo por la noche.
- Piel roja, inflamada o áspera al tacto.
- Descamación o pequeñas grietas.
- Zonas con vesículas que pueden supurar.
- Engrosamiento de la piel tras rascarte repetidamente.
Visualmente, la piel de las manos o los dedos está enrojecida, hay vesículas, costras, grietas... El eccema crónico de manos grave (ECM) es reconocido como una enfermedad inflamatoria compleja, dolorosa y que puede llegar a ser incapacitante.
Las lesiones de eczema se caracterizan por la combinación de rojizos (eritema), lesiones sobreelevadas (pápulas) y ocasionalmente aparición de vejígas o bien escamas, en función de cuanto hace que tenemos las lesiones. Si nos encontramos delante de una lesión aguda (que hace pocos días que ha aparecido) veremos que la piel está muy roja, caliente, con formación de vejígas de líquido transparente que a menudo se rompen y dan lugar a costras superficiales. Si las lesiones perduran en el tiempo, veremos que la piel afectada cada vez se vuelve más seca, engrosada y con producción de escamas. En algunos casos más cronificados, puede aparecer un engrosamiento de la piel secundario al rascado persistente.

Causas del Eczema Crónico de Manos
El desarrollo y la persistencia del ECM obedecen a la interacción de factores endógenos, exógenos y modificadores. Sus causas son multifactoriales e incluyen factores genéticos, inmunológicos, ocupacionales y ambientales.
Al tratarse de una patología multifactorial, cuya evolución depende de una variedad de factores, su impacto se expande a diversas esferas de la vida del afectado.
El eczema de las manos puede adoptar diversas formas: vesículas, fisuras, grietas, engrosamiento de la piel, enrojecimiento… Puede afectar a muchas zonas, como la parte superior de la mano, la palma o la punta de los dedos.
Las causas del eczema en las manos son variadas. La irritación es el primer agente responsable del eczema de las manos. Incluye varios aspectos que tienden a acumularse en la misma persona en función de su estilo de vida:
- El contacto con productos químicos agresivos como detergentes, jabones…
- La humedad debido a lavados demasiado frecuentes, a un mal secado o a fenómenos de maceración.
- El frío.
- Los traumatismos reiterados a raíz de la fricción, el rascado, arrancarse la piel…
Rápidamente podemos comprender que ciertas profesiones implican más riesgo de padecer eczema en las manos que otras, y en particular los oficios de tipo manual: peluqueros, floristas, el personal de limpieza, el sector de la construcción, los profesionales de la salud…
El eczema de las manos también puede deberse a otros motivos y, en especial:
- Un componente atópico: en los adultos, la dermatitis atópica de las manos constituye a veces el último vestigio de una dermatitis atópica iniciada en la infancia;
- Una alergia de contacto: alergia a un metal, perfume, colorante...
Factores de Riesgo
Entre los factores endógenos, el antecedente de dermatitis atópica (DA) es el más relevante, al triplicar o cuadruplicar el riesgo de EM. La xerosis y las mutaciones del gen de la filagrina también aumentan la susceptibilidad, sobre todo en pacientes atópicos. La edad temprana de inicio del EM se asocia a un curso más persistente. Además, el sexo femenino presenta una prevalencia entre 1,5 y 2 veces superior, atribuible tanto a una posible predisposición biológica como a una mayor exposición ocupacional y doméstica.En cuanto a los factores exógenos y ocupacionales, destaca el denominado wet work, definido como la manipulación frecuente de agua (más de 20 lavados al día), detergentes, jabones, desinfectantes o el uso prolongado de guantes (durante más de 2 horas al día), que representa uno de los principales determinantes de riesgo. Ciertas profesiones son especialmente vulnerables, como los sanitarios y personal de limpieza por el contacto constante con jabones, antisépticos y guantes; los peluqueros y esteticistas por el uso de persulfatos, parafenilendiamina o acrilatos; los trabajadores metalúrgicos por la exposición a cromo, níquel o cobalto; y el personal de la industria alimentaria por el contacto continuado con humedad y alimentos. A ello se suma la exposición a alérgenos de contacto comunes, entre los que destacan los conservantes (como la metilisotiazolinona y el formaldehído), las fragancias (como el bálsamo de Perú o las mezclas de fragancias), los aditivos del caucho (tiurams, carbamatos) y los metales (níquel, cobalto y cromo).Diversos factores modificadores influyen en la evolución clínica. El tabaquismo se asocia a mayor gravedad, sobre todo en formas vesiculares. El estrés actúa como desencadenante y agravante, y un IMC elevado se ha vinculado con mayor riesgo de cronicidad. El clima frío y la baja humedad ambiental favorecen la aparición de brotes, y más recientemente se ha descrito un incremento de casos de EM asociado a las medidas higiénicas intensivas adoptadas durante la pandemia de COVID-19, como el lavado y la desinfección repetida de las manos.
Tipos de Eczema
Hay eczcemas que se desarrollan en individuos con una cierta predisposición genética (por ejemplo el eczema atópico). Otras pueden ser favorecidos por la sequedad cutánea (eczema asteatósico, eczema nummular), por el uso de productos irritantes (eczema *irritativo) o bien pueden ser producidos por una alergia concreta a algún producto (eczema alérgico de contacto).
- Eczema seborreico: Hay una forma infantil y otra que afecta adultos. En los niños acostumbra a afectar a los tres primeros meses de vida y suele afectar el cuero cabelludo (costra láctea) y la zona del pañal. En el adulto, las lesiones se distribuyen principalmente a la cara (zona entre las cejas y surcos nasogenianos), orejas y cuero belludo, pero también pueden afectar la espalda, el escote, las axilas y las ingles. Este eczema produce unas escamas blanquinosas-amarillentas y oleosas sobre el área rojiza (las cuales en el cuero peloso se conocen vulgarmente como “caspa”).
- Eczema discoide o nummular: Las áreas afectadas tienen forma redonda o oval y se distribuyen principalmente por los brazos y piernas. Puede acompanyarse de sequedad generalizada.
- Eczema dishidrótico: Es un eczema típico de la gente joven y puede tener empeoramientos estacionales. Afectan a las palmas de las manos, a los dedos (sobre todo la parte lateral) y a las plantas de los pies, y se han relacionado con una excesiva sudoración de estas zonas. Se pueden producir pequeñas botellas llenas de un líquido transparente, que son muy pruriginosas. En ocasiones estas botellas se hacen grandes y tensas.
- Eczema irritativo: Es muy frecuente entre las amas de casa y la gente que trabaja en contacto con productos de limipeza. Se produce por un mecanismo de sequedad, lavados demasiado frecuentes y contacto con productos agresivos que pueden irritar la piel (jabones, lejía, guantes,..).
- Eczema alérgico de contacto: Este eczema aparece cuando el paciente se vuelve alérgico a algún producto con el cual ha estado en contacto. En ocasiones se requieren muchos contactos previos (meses o años de uso del producto) antes de adquirir la alergia. Es importante entender que NO todos los eccemas están causados por una alergia en concreto. El dermatólogo puede sospechar la alergia mediante la exploración y el interrogatorio clínico. Sólo en estos casos se solicitarán pruebas para confirmar o descartar la alergia.

Diagnóstico del Eczema Crónico de Manos
En la mayoría de casos el diagnóstico es clínico, esto quiere decir que el dermatólogo diagnostica la enfermedad al ver las lesiones. Ocasionalmente, si se plantean dudas con otras enfermedades, el médico puede necesitar una biopsia de piel para confirmar el diagnóstico. Sólo cuando se sospeche un eczema de contacto, el dermatólogo solicitará pruebas específicas de alergia (pruebas epicutáneas).
El diagnóstico del eczema crónico de manos es clínico y se basa en la historia médica y en el examen físico del paciente.
Pruebas de Alergia
Consisten en la aplicación en la piel de la espalda de unos parches de papel impregnados con diferentes sustancias, las cuales se ha demostrado que frecuentemente provocan alergia de contacto. Estos parches se colocan sobre la piel de la espalda y se cubren con esparadrapo, sin retirarlos hasta 48 horas después, momento en el que se retiran y se realiza una primera lectura. Después de otras 48 horas, se realiza la lectura definitiva. Se considera un resultado positivo si aparece una reacción eczematosa en el lugar de aplicación de estas sustancias.
Son unas pruebas que se hacen sobre la piel con objeto de identificar la sustancia que puede desencadenar una reacción alérgica en el paciente. La inmunoglobulina E es un tipo de anticuerpo implicado en la alergia y en la respuesta inmune efectiva contra diversos agentes patógenos, especialmente parásitos. Por eso, sus niveles suelen estar bastante elevados tanto en pacientes alérgicos como en personas que sufren alguna parasitosis.
Tratamientos para el Eczema Crónico de Manos
La elección del tratamiento del eccema de manos depende de la gravedad del proceso, de la evolución (agudo o crónica) y de la morfología. El primer paso consiste en eliminar el agente imitativo o alérgico causante si se ha identificado.
Medidas Generales
Incluyen recomendaciones como evitar los lavados excesivos, el uso de productos específicos para la higiene (sin detergentes), mantener la piel bien hidratada, evitar el contacto con productos irritantes,etc. Se debe evitar lavar las manos con mucha frecuencia. Los guantes de vinilo protegen de las sustancias irritantes como el agua y jabones. Para sustancias químicas agresivas, se deben usar guantes de goma, plástico o polietileno. Existe también la posibilidad de una sensibilización a estas sustancias limitando su uso.
Tratamientos Tópicos
Principalmente, se basan en el uso de los corticosteroides tópicos durante un período limitado de tiempo. Los corticoides tópicos de mediana o alta potencia son el tratamiento de elección. Dependiendo de la zona y del tipo de eczema, su dermatólogo le recomendará un tipo u otro de corticosteroide, así como el excipitente más adecuado (crema, pomada, solución). En algunas ocasiones también se utilizan inmunomoduladores tópicos (pimecrólimus y tacrólimus). El eczema seborreico puede mejorar con el uso de antifúngicos en forma de cremas o hielos limpiadores.
Tratamiento Sistémico
Los corticosteroides orales se reservan para casos severos o graves y siempre durante períodos cortos de tiempo. En el caso de la dermatitis atópica o en eczemas que se han sobreinfectado, los antibióticos orales pueden ser efectivos como tratamiento coadyuvante. En casos excepcionales que no responden a los tratamientos anteriores, se pueden utilizar otros tratamientos como la fototerapia (UVB, PUVA) o fármacos inmunosupresores o inmunomoduladores sistémicos (ciclosporina, metotrexat, azatioprina, tacrólimus, etc.). Siempre se debe tener en cuenta que todos estos tratamientos han de estar prescritos y supervisados por un dermatólogo.
Nuevos Tratamientos
Recientes estudios destacan el potencial de nuevos tratamientos biológicos e inhibidores del JAK, que ofrecen alternativas prometedoras para pacientes que no responden a terapias convencionales. Además, la fototerapia UVB de banda estrecha ha demostrado ser eficaz en la reducción de brotes en ciertos tipos de eczema crónico de manos.
Cuidados Naturales para Aliviar el Eczema
Cuando sabes qué es un eczema y cómo se comporta, entiendes que el alivio no siempre pasa por tratamientos agresivos. En muchos casos, pequeños gestos diarios y fórmulas suaves pueden ayudarte a calmar la piel sin añadirle más carga.
Cremas sin Corticoides
Si lo que buscas es mantener tu piel cuidada sin recurrir a ellos constantemente, existen alternativas con ingredientes respetuosos y con buenos resultados. Estas son algunas de las sustancias que puedes buscar en farmacias:
- Caléndula, por sus propiedades calmantes y regeneradoras.
- Avena coloidal, útil para reducir el picor y la inflamación.
- Manteca de karité o aceite de coco, que hidratan en profundidad.
- Pantenol y alantoína, que ayudan a restaurar la barrera cutánea.
- Niacinamida, que calma la piel y refuerza su función protectora.
Lo ideal es aplicarlas varias veces al día, especialmente tras la ducha, cuando la piel aún está algo húmeda. Así mejoras la absorción y retienes mejor la hidratación.
Hábitos Diarios para Mejorar la Piel con Eczema
Entender qué es un eczema te permite actuar con más criterio en tu rutina diaria. Hay costumbres que, aunque parezcan pequeñas, influyen mucho en cómo responde tu piel. Mantenerlas puede ayudarte a reducir brotes o a que sean menos intensos.
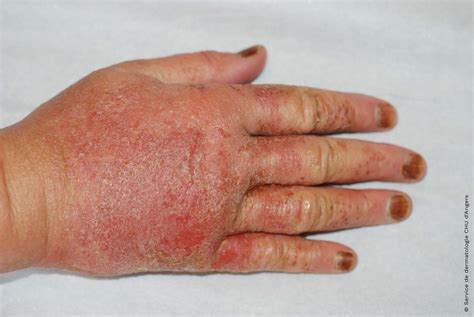
Tabla de Hábitos Recomendados:
| Hábito Recomendado | Por qué es importante |
|---|---|
| Evita duchas largas y con agua caliente | El calor prolongado reseca la piel y puede agravar el eccema |
| Usa productos sin perfume ni colorantes | Reducen el riesgo de irritación y brotes alérgicos |
| Sécate con golpecitos, nunca frotando | Evita el daño mecánico en una piel ya sensible |
| Prefiere ropa de algodón y evita tejidos sintéticos o lana | El algodón permite transpirar y minimiza el roce con la piel |
| Mantén las uñas cortas para evitar arañazos al rascar | Previene heridas y posibles infecciones |
| Hidrata tu piel al menos dos veces al día | La hidratación constante ayuda a reparar la barrera cutánea |
| Ventila bien los espacios donde más tiempo estés | Evita la acumulación de alérgenos e irritantes ambientales |
Cuándo Aplicar Frío, Qué Jabones Usar y Cómo Secarte Bien
Durante un brote activo, saber qué es un eczema y cómo reacciona al entorno te permite actuar rápido. El frío, por ejemplo, puede convertirse en una herramienta práctica para calmar el picor de forma inmediata sin efectos adversos.
Tabla de Cuidados Recomendados:
| Cuidados Recomendados | Motivo y Beneficio |
|---|---|
| Utiliza compresas frías sobre la zona irritada | Ayuda a calmar el picor y desinflamar la piel de forma rápida |
| Elige jabones tipo syndet o con pH fisiológico | Respetan el equilibrio natural de la piel y evitan reacciones |
| Evita esponjas, exfoliantes o cepillos | Reducen la fricción y evitan dañar la piel sensible |
| Seca la piel con una toalla suave, sin frotar | Minimiza el roce y protege las zonas con eczema |
| Aplica tu crema antes de que la piel esté completamente seca | Potencia la hidratación al aprovechar la humedad residual |
Impacto Psicosocial del Eczema Crónico de Manos
Los pacientes pueden experimentar ansiedad, depresión, y aislamiento. El carácter visible de las lesiones en una zona tan expuesta como las manos favorece la estigmatización social, la inseguridad y, en muchos casos, el aislamiento. Entre los pacientes con ECM grave y refractario, más de la mitad presenta síntomas de ansiedad y depresión. Además, se han descrito trastornos obsesivo-compulsivos relacionados con el lavado excesivo o la manipulación de las lesiones, que contribuyen tanto al empeoramiento como a la persistencia del eccema.
Es importante el trabajo conjunto entre dermatólogos y psiquiatras y psicólogos para atender estos cuadros.