La dermatitis atópica (DA) o eccema es una enfermedad inflamatoria común de la piel que afecta a un 15-30% de los niños y 5-10% de los adultos. Esta enfermedad tiene contribuciones genéticas considerables, con estimaciones de heredabilidad de hasta un 90% en los europeos. Su patogénesis implica anormalidades en la barrera cutánea e inflamación cutánea celular provocada por las células T.

Dermatitis atópica en la cara de un niño.
Fundamentos biológicos y genéticos de la atopia
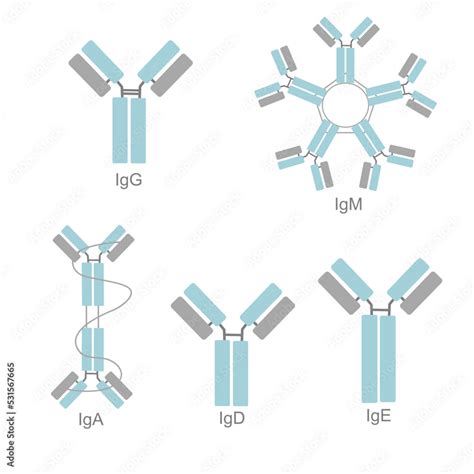
La atopia es una reacción alérgica causada por la unión de anticuerpos de clase IgE y de alergenos sobre la superficie de mastocitos o basófilos. La atopia es desencadenada por factores ambientales, pero el componente genético tiene también una importancia decisiva. Su producción pudiera estar causada por alteraciones de la regulación de la IgE, de su unión a los mastocitos o de la activación de los mastocitos.
En los últimos años muchos autores publicaron estudios genéticos sobre enfermos asmáticos y atópicos, generalmente con resultados muy controvertidos. La regulación de la IgE y otros mecanismos inmunológicos, que supuestamente están implicados en la atopia, son revisados en el presente artículo.
Síntesis de IgE
La inmunoglobulina E (IgE) se produce en células plasmáticas específicas, localizadas preferentemente en las cercanías de las mucosas. Su síntesis está regulada al menos por dos señales diferentes. La mejor conocida es la mediada por la interleukina-4 (IL-4) que induce la transcripción genética de IgE en células B no productivas.
Se conocen varios factores que frenan la síntesis de IgE mediada por IL-4, como IFN*, IFN*, IL-8, IL-10 e IL-12, y entre ellos cada vez se presta más importancia a la función del IFN*, liberado a su vez por la IL-12, sospechándose que la deficiente regulación de esta pareja de citoquinas favorece la síntesis de IgE y de la atopia. Por el contrario, la IL-5, IL-6 y el TNF ejercen una acción positiva, seguramente potenciada también por la IL-2, aunque no haga de forma específica.
La segunda señal radica en el contacto íntimo entre linfocitos B y T que se conectan a través del receptor CD40 y de su ligando el CD40-L. Todos los esteroides naturales aumentan la producción de IgE, al menos in vitro, mientras que carecen de acción sobre la IgE otras hormonas como la ACTH, TSH, tiroxina, epinefrina, insulina o glucagón. Probablemente la síntesis de IgE esté regulada por otros muchos factores y células.
Marcadores atópicos en el recién nacido
Teniendo en cuenta la indudable base genética que tiene la atopia se investigó en sangre de cordón umbilical la presencia de algún marcador que identificara precozmente a los niños con alto riesgo atópico. La mayoría de los intentos se centraron en la búsqueda de cifras elevadas de IgE. La correlación de las tasas de IgE es alta entre parejas de gemelos monocigotos, probando el peso genético.
En un estudio colaborativo alemán, el 25% de los recién nacidos tenía cifras detectables de IgE y el test de Apgar, los problemas neonatales, el peso al nacimiento y la paridad no influyeron sobre sus niveles de IgE. Son bastantes los autores que le niegan valor predictivo a la IgE neonatal. En definitiva, hay muchos factores, no relacionados con la atopia del niño, que pueden repercutir en la IgE neonatal, por lo que se precisa precaución para valorar sus tasas.
Receptores de IgE
En la superficie de las células hay diferentes moléculas que actúan como receptores y facilitan ciertas funciones. Algunos de los más implicados en la alergia son los receptores de IgE, de IL-4 y de las células T (TCR).
Hay dos tipos de receptores específicos para la IgE. En ambos la unión se produce por la zona Fc de las cadenas pesadas épsilon (e) características de la IgE. Estos receptores se diferencian por su diferente afinidad y por localizarse en distintas poblaciones celulares.
Estructura del receptor de alta densidad para la IgE o Fc*RI.
Al receptor de alta afinidad se le denomina de clase I (FceR-I) y únicamente lo presentan los mastocitos y basófilos; es muy específico de los anticuerpos IgE. La cadena alfa reacciona con la porción Fc de la IgE (Fc*) y la beta está involucrada en los procesos de fosforilación de la tirosina que llevan a la transmisión de la señal y activación celular. La activación de los mastocitos y basófilos ocasiona la liberación de sustancias mediadoras, pero también de IL-4 que potenciará los mecanismos atópicos y la implicación de más células.
El receptor de baja afinidad o de clase II (Fc*RII) tiene una distribución celular mucho más extensa que el FceR-I y sus acciones son más amplias y no se limitan a la reacción con la IgE, aunque permanecen bastante oscuras. Una particularidad del Fc*RII o CD23 es que fragmentos de la molécula se desprenden de las células activadas apareciendo en el plasma en formas solubles (sCD23) de diferentes tamaños. Aunque algunas desaparecen pronto, precisamente estas formas inestables son las que se cree que estimulan la síntesis de IgE.
Subpoblaciones linfocitarias Th1/Th2
Se va confirmando que la atopia se debe a una desproporcionada función de una subclase de linfocitos CD4+ (T helper) denominados Th-2 caracterizados por la aumentada síntesis de ciertas citocinas, especialmente IL-4, IL-5 o IL-10. Quizá el exceso de actividad de las células Th-2 se deba a un defecto de las células complementarias, Th-1, formadoras de IL-1 e IL-12 y posteriormente también de IFN*.
Todo parece indicar que la IL-4 y la IL-12 son las citocinas más importantes y específicas de cada una de las dos subpoblaciones, con la particularidad de presentar acciones recíprocas; en tanto que la IL-4 frena la maduración de las células Th-1, la IL-12 inhibe las Th-2.
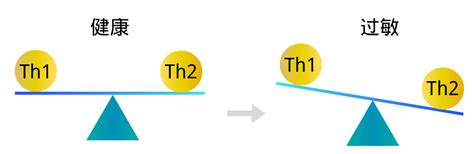
Microambiente rico en IL-12 e IFN*, las células Th0 evolucionan hacia el subtipo Th1.
Investigación genética y nuevos marcadores de riesgo
Recientemente, investigadores han identificado nuevos marcadores genéticos asociados con el riesgo de dermatitis atópica, mediante estudios de asociación genéticos. Se realizó un meta-análisis de más de 15 millones de variantes genéticas en 21.399 casos y 95.464 controles de las poblaciones de ascendencia europea, africana, japonesa y latina, seguido de replicaciones en 32.059 casos y 228.628 controles de 18 estudios para identificar estos nuevos marcadores de susceptibilidad para esta enfermedad compleja y común de la piel.
Previamente, estudios de asociación de genoma completo habían identificado 20 marcadores genéticos (diez en población europea, ocho en población japonesa y dos en poblaciones chinas), principalmente implicados en la desregulación del sistema inmune. Los investigadores de este estudio, publicado en Nature Genetics, han identificado diez nuevos marcadores de riesgo, con lo que el número total conocido de marcadores de riesgo para la dermatitis atópica sube a 30.
En particular, los nuevos marcadores incluyen genes candidatos con papeles en la regulación de las defensas innatas del huésped y en la función de las células T, lo que subraya la importante contribución de mecanismos (auto)inmunes a la patogénesis de la dermatitis atópica.
Jordi Sunyer, investigador del CREAL, explica que han identificado diez nuevos marcadores fuertemente asociados con la dermatitis atópica en la población europea, seis de ellos con una elevada trascendencia en el análisis de efectos aleatorios de todo el genoma en todos los estudios de todos los grupos de ascendencia, con lo que el número total de marcadores de susceptibilidad de dermatitis atópica sube a 30 (24 en los europeos), con evidencias de señales secundarias en cuatro de estos marcadores. Todos los marcadores de susceptibilidad recientemente identificados están relacionados con la regulación (auto)inmune, en particular, con la señalización inmune innata y la activación y la especificación de células T, que parece tener una superposición genética sustancial con otras enfermedades inflamatorias y autoinmunes. Estos resultados apoyan nuevos enfoques terapéuticos dirigidos a la modulación inmune.
Lavinia Paternoster, investigadora del Medical Research Council de la Universidad de Briston, concluyó que se ha evidenciado por primera vez que las variantes genéticas asociadas fuertemente con otras enfermedades autoinmunes eran más propensos a asociarse nominalmente con la dermatitis atópica.
¿Qué es la dermatitis atópica?
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel, no contagiosa, que se caracteriza por lesiones eccematosas de distribución y morfología características, piel seca y picor intenso. La DA es benigna pero puede llegar a alterar la calidad de vida de una forma notoria.
La DA es un problema de salud con un aumento notable de la frecuencia en los últimos años que afecta del 10 al 20 % de los niños, principalmente en países con estilo de vida occidental. En adultos, la afectación se estima entre un 1 y un 3 %. El aumento de frecuencia de DA es paralelo al de las otras enfermedades atópicas.
Se desconocen las causas del aumento en la prevalencia de la DA en la edad pediátrica aunque varios estudios orientan a posibles causas genéticas y factores medioambientales como los potenciales contribuyentes. La reducción de las infecciones en la infancia puede ser responsable de la desviación del sistema inmunitario hacia las respuestas de tipo alérgico.
Síntomas de la dermatitis atópica
El prurito (picor) es la característica fundamental de la DA. Su intensidad es variable, suele empeorar por la noche y provoca rascado compulsivo, lo que deriva en liquenificación; los pacientes con dermatitis atópica presentan una disminución del umbral del picor.
No existe una única lesión cutánea. Las lesiones pueden variar en su forma según la fase de eczcema (aguda, subaguda y crónica), y en su distribución, en función de la edad del paciente (fases de lactante, infantil y del adulto).
Otras características incluyen:
- Sequedad cutánea
- Picor en la piel, que lleva al rascado incontrolable con formación de heridas
- Eczemas que se manifiestan como áreas de piel enrojecida con descamación, que pueden ser agudos, subagudos o crónicos
- Respuesta hiperactiva a factores ambientales capaces de desencadenar el eczema, que se manifiesta en forma de brotes
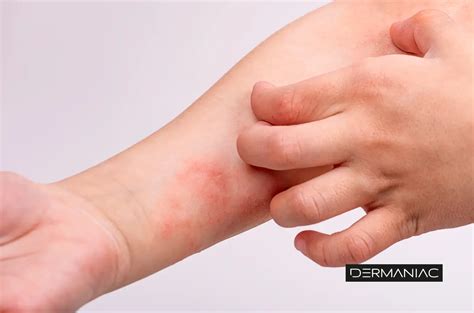
Lesiones en la piel características de la dermatitis atópica.
Presentación clínica según la edad
- Infantil (menos de 2 años): Afectación facial, de costra láctea, cuello y áreas extensoras de las extremidades.
- Escolar: Afectación facial y predominio de las áreas flexoras de brazos y piernas (fosa antecubital en el pliegue del codo y fosa poplítea en el pliegue de la rodilla).
- Adulto: Puede ser igual de extensa que en la edad infantil o limitarse a las caras laterales del cuello y el dorso de manos y pies.
Diagnóstico de la dermatitis atópica
El diagnóstico de la dermatitis atópica siempre se hace según criterios clínicos y en general no requiere pruebas complementarias. Actualmente, el diagnóstico y la evaluación de la gravedad de la enfermedad son clínicos y los realiza el médico mediante un reconocimiento del paciente.
Debe valorarse la biopsia cutánea para excluir otras afecciones como el linfoma cutáneo de linfocitos T en fase inicial, la psoriasis o la dermatitis herpetiforme, entre otras.
Si se asocia o se sospecha que coexiste rinitis, conjuntivitis alérgica o alergia a algún alimento, se remitirá al paciente para estudio al Servicio de Alergología.
Existen criterios diagnósticos de la DA que constan de 4 criterios mayores y 23 menores.
Tratamiento de la dermatitis atópica
El principal objetivo del tratamiento es mantener la piel sin brotes de eczema. Por ello, se pautan medidas higiénicas para mantener la piel hidratada y menos susceptible de inflamarse. Además, se recomienda evitar los factores externos que puedan desencadenar la inflamación de la piel.
En el control del brote leve a moderado de dermatitis atópica, con el fin de reducir la inflamación y el picor, se utilizan corticoides tópicos, inmunomoduladores tópicos y antihistamínicos orales.
Es imprescindible establecer una buena relación entre médico-paciente y sus familiares; conviene explicar las características de la enfermedad y su evolución a brotes.
Como dermatóloga especialista en dermatitis, mi recomendación para la prevención utilizando métodos naturales es emplear sustancias emolientes y grasas libres de perfumes y aceites. En términos generales, los dermatólogos suelen recomendar el uso de vaselina o petrolato, en formato sólido o líquido, para hidratar la piel, especialmente durante la noche. Otras alternativas incluyen la manteca de karité, el aceite de coco, la rosa mosqueta, el aceite de oliva y otros aceites vegetales. El aloe vera es comúnmente utilizado por los pacientes, pero se debe emplear con precaución.
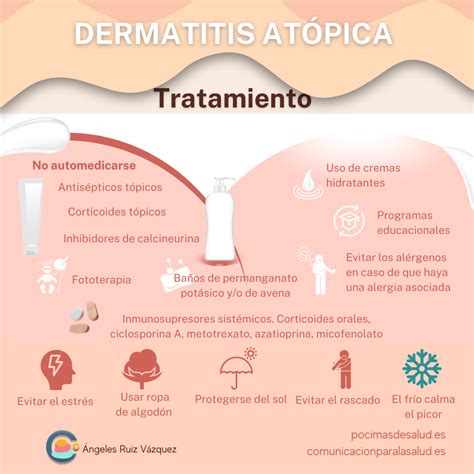
Tratamiento para la dermatitis atópica.
El zinc y la dermatitis atópica
Según diversos estudios, el zinc desempeña un papel central en la integridad de la piel a través de mecanismos inmunológicos y de barrera y también puede ser relevante en la patogénesis de la dermatitis atópica. Un estudio encontró que la suplementación oral de zinc entre pacientes con dermatitis atópica y deficiencia de zinc mejoró la extensión y gravedad de la dermatitis. Además, se llegó a la conclusión de que los niveles bajos de zinc en suero, cabello y eritrocitos están asociados con la dermatitis atópica.
Por otra parte, la investigación en dermatología también ha confirmado que los productos con óxido de zinc tienen fuertes propiedades antioxidantes y antibacterianas que podrían ayudar a curar la piel de personas con eccema. El zinc tiene propiedades antiinflamatorias y aumenta la reepitelización, es decir, la curación de la piel sobre una herida, lo que respalda su uso para el tratamiento de eczemas.
| Alimento | Contenido de Zinc |
|---|---|
| Carnes rojas | Alto |
| Mariscos (ostras) | Muy alto |
| Aves | Moderado |
| Nueces | Moderado |
| Granos enteros | Moderado |
| Productos lácteos | Bajo |
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
tags: #eczema #et #defenses #immunitaires