Con poco más de año y medio, la piel del pequeño cuerpo de Charlie es muy distinta a la de la mayor parte de los bebés. Lejos de ser suave y de aspecto delicado, su piel es seca y escamosa y su pequeño cuerpo está cubierto de rojeces. A pesar de eso, su madre, Ashley, la besa y la abraza cada día.
Esta patología, autoinmune y crónica de la piel, es la causante de la descamación e inflamación que se puede ver en la piel de Charlie. Solo en España afecta a un millón de personas. Quienes la sufren, en función del grado que padezcan, lo hacen bajo la desesperación y en muchas ocasiones en el aislamiento. Debido a las lesiones que produce muchas personas piensan que puede ser contagioso y esto lleva a que quienes la sufren sientan vergüenza y puedan llegar a aislarse o incluso sufrir problemas psicológicos.

¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica que suele presentarse bajo su forma cutánea: durante los brotes, el aspecto de la piel cambia y se cubre de placas. En función del tipo de psoriasis, las placas son más o menos extensas, completamente rojas o cubiertas por una gruesa capa blanquecina de escamas.
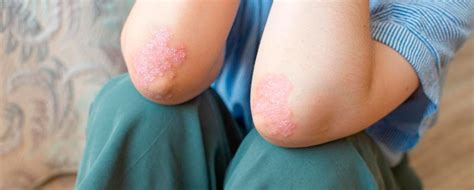
Nuestra piel está en constante renovación, a lo largo de un mes, las células de la piel crecen desde las capas más profundas y ascienden lentamente para reemplazar a las células muertas de la superficie. Además, según el Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas y de la Piel, esto genera parches o placas de piel gruesa, enrojecida y con escamas plateadas, dolor, picor, hinchazón, calentamiento y coloración. Los lugares más habituales donde suelen aparecer y concentrarse estas placas son codos, piernas - rodillas en particular-, cuero cabelludo, la parte baja de la espalda, cara, las palmas de las manos y plantas de los pies.
La psoriasis es también una enfermedad extracutánea: antes, durante o después de la aparición de las primeras placas, pueden presentarse dolores articulares. El reumatismo psoriásico afecta a todo tipo de articulaciones como la columna vertebral, las rodillas o los dedos.
Sin embargo, al contrario de lo que muchos piensan, la psoriasis no afecta exclusivamente a los adultos. La enfermedad también puede manifestarse en los niños, en ocasiones desde muy pequeños. La psoriasis tampoco es una enfermedad contagiosa, es imposible “atrapar” la psoriasis estrechando la mano de un compañero de trabajo.
La psoriasis es una enfermedad bien conocida por los dermatólogos. Es bastante fácil de reconocer porque los síntomas de la psoriasis suelen ser muy característicos.
La psoriasis en placas, la forma más común, se caracteriza por la presencia de placas rojas, bien delimitadas, cubiertas por gruesas tiras de piel muerta blanquecina denominadas escamas. Los picores asociados a las placas de psoriasis pueden ser intensos y es duro evitar rascarse. Al hacerlo, se retira la capa de escamas dejando la placa roja al descubierto, y puede producirse un sangrado. Rascarse no hace más que ralentizar la cicatrización y la resolución del brote de psoriasis. Lo ideal es dejar que las escamas se desprendan y se caigan solas, pero, lógicamente, ¡a nadie le gusta despellejarse! Fuera de los brotes de psoriasis, la piel suele ser seca, frágil y sensible: hay que tratarla con sumo cuidado.
Las zonas afectadas por la psoriasis
La psoriasis aparece en ubicaciones muy diversas. La psoriasis en placas se extiende en las zonas de fricción como los codos, las rodillas, las piernas y la parte inferior de la espalda. El cuero cabelludo suele verse afectado.
Pero, ¿sabías que la psoriasis también puede afectar a zonas como la cara, las uñas, las palmas de las manos, las plantas de los pies o los genitales? Existen tantos tipos de psoriasis como de personas afectadas. Cada caso es diferente y cada parte del cuerpo va asociada con distintos problemas: en caso de psoriasis del cuero cabelludo, es mejor evitar rascarse en público para no llamar la atención y provocar la caída de escamas antiestéticas sobre sus hombros; si se sufre de psoriasis de las uñas, lo suyo es usar zapatos cerrados y llevar las manos en los bolsillos...
Causas de la Enfermedad
En la psoriasis, los linfocitos T -células blancas de la sangre que protegen a nuestro cuerpo de infecciones y enfermedades- se activan indebidamente provocando esta respuesta autoinmune que produce la hinchazón y rápida y excesiva renovación celular.
La enfermedad afecta tanto a hombres como a mujeres, pero se suele dar más en adultos y está vinculada a ciertos genes, por lo que los antecedentes familiares son importantes. “Sabemos que hay muchos genes, cada uno con un efecto relativamente pequeño, en juego. Esos genes, combinados con el medio ambiente, llevan a la gente a desarrollar psoriasis. Este estudio identificó 16 marcadores genéticos más, llevando a un total de 63 regiones genéticas vinculadas a la enfermedad”, aseguró el Dr. James T.
El estudio se centró en la población europea -examinaron secuencias genéticas de más de 39.000 caucásicos gracias a los datos de la compañía 23andMe-, a diferencia de otras investigaciones que están más focalizadas en el origen genético de otros lugares como la India y China.
🔴 TRATAMIENTO para la PSORIASIS ¿Tiene CURA? | Te lo EXPLICO TODO @drapilarochoa - Dermatologa
Tratamientos para la Psoriasis
Existe una amplia gama de tratamientos para la psoriasis, aunque todos tienen algo en común: se trata de tratamientos sintomáticos que suprimen los signos del brote sin impedir el desarrollo de una nueva crisis. Esto significa que todavía no existe un tratamiento definitivo para la psoriasis. El tratamiento se adapta a cada persona, dependiendo de sus antecedentes, la historia de su psoriasis, sus deseos y expectativas.
Por desgracia, no hay cura para la enfermedad y los que la padecen alternarán temporadas buenas con brotes. Este año ha llegado a España un nuevo tratamiento biológico, llamado Taltz -ixekizumab-, que consigue un importante aclaramiento de las placas en pacientes con la enfermedad de moderada a grave. La novedad de este anticuerpo monoclonal, diseñado para unirse a la interleuquina 17A (IL-17A) - citoquina del sistema inmunitario involucrada en el proceso inflamatorio que subyace a las lesiones cutáneas y articulares de la psoriasis-, es la rápida respuesta que consigue, pues tras 12 semanas un aclaramiento del 75% de las placas en el 90 por ciento de los pacientes voluntarios. Se administra por vía subcutánea cada 15 días durante las 12 primeras semanas y luego de forma mensual. Además, sus resultados se mantienen en el tiempo -hasta las 60 semanas- y su coste es similar al de otros fármacos biológicos indicados para estos pacientes y no presenta una toxicidad acumulada.
Las cremas suelen utilizarse como tratamiento de primera línea, especialmente las que se componen de corticoides y derivados de la vitamina D, y pueden resultar suficientes cuando la psoriasis no está muy extendida. Cuando no dan resultado, pueden iniciarse otros tratamientos, por vía oral por ejemplo. Los casos más graves se tratan hoy día con bioterapia a base de inyecciones. La fototerapia y las curas termales siguen siendo una opción interesante para aliviar los brotes de psoriasis. Pero la investigación no acaba ahí: ¡cada año se desarrollan nuevos tratamientos!
Además, existen tratamientos como la fototerapia, luz ultravioleta natural y artificial combinada con un medicamento que sensibiliza la piel a la luz.
Algunos pacientes optan por mantener una dieta equilibrada, una hidratación idónea tanto por dentro como por fuera, hacer ejercicio regular e intentar mantener bajo control los niveles de estrés.
La psoriasis es una enfermedad de la piel que produce escamación e inflamación. Ocurre porque la renovación celular es más rápida y provoca que las células nuevas suban demasiado rápido a la superficie y se acumulen. Además del uso del preparado, aconsejamos una loción limpiadora de manzanilla.
Estos tratamientos tópicos son perfectos para las formas más leves de la enfermedad, en general con menos del 25% de la superficie corporal afectada.
Los tratamientos complementarios están ganando terreno y pueden representar una ayuda para las personas que sufren de psoriasis, aunque nunca deben sustituir al tratamiento básico recetado por el dermatólogo.

Psoriasis en el cuero cabelludo
La psoriasis en el cuero cabelludo se manifiesta entre el 50 y el 80% de las personas que sufren esta enfermedad de la piel, siendo así su localización más frecuente. Por lo general, las lesiones por sí mismas no causan una alopecia por psoriasis.
Para tratar la psoriasis en el cuero cabelludo es importante:
- Iniciar un tratamiento personalizado.
- Evitar rascar el cuero cabelludo.
- Tratar el cuero cabelludo con cuidado.
- Evitar los factores desencadenantes.
En cuanto a fármacos, los corticoides tópicos son los medicamentos de referencia, sobre todo cuando el brote está más exacerbado. Cabe destacar que la psoriasis del cuero cabelludo suele ser persistente y difícil de tratar.
Las placas de psoriasis suelen picar, causando unas ganas de rascar difícilmente contenibles. Aun así, el rascado debe evitarse ya sea con las manos, el peine o el cepillo. En primer lugar, porque provoca más inflamación e irritación y, por tanto, más picor. De este modo, se crea un círculo vicioso de prurito-rascado difícil de romper. Y, en segundo lugar, porque rascar las placas no solo puede provocar la caída del cabello, sino hacer que estas sangren e incluso se infecten.
Para poder evitar el rascado, es imprescindible saber cómo aliviar el picor en el cuero cabelludo. Para empezar, es fundamental usar productos suaves, reequilibrantes y adaptados a pieles sensibles. Esto incluye champús y cualquier producto de peinado. Aunque la tolerancia a los tintes varía según la persona, estos tienden a causar picazón. Por ello, en la medida de lo posible, conviene evitarlos o bien utilizar tintes sin alcohol. Paralelamente, se pueden aplicar productos específicos para aliviar el picor del cuero cabelludo.
Hay que lavarse el cabello con suavidad, aplicando el champú de tratamiento con un masaje y dejando que actúe el tiempo indicado.
Las causas de la psoriasis pueden ser varias, pero tienen básicamente un carácter genético, inmunológico y medioambiental. El estrés, por ejemplo, suele ser el responsable más frecuente y fácilmente comprobable de los brotes de psoriasis. De este modo, una buena gestión del estrés es clave para prevenir las recaídas.
También hay que evitar las quemaduras solares, ya que pueden desencadenar la aparición de lesiones psoriásicas en la zona afectada. Es lo que se conoce como fenómeno isomorfo de Koebner, algo que puede suceder igualmente tras una lesión, en la cicatriz.
Paralelamente, conviene mantenerse en un peso saludable. Se conoce que las personas con psoriasis que presentan sobrepeso u obesidad no solo tienen lesiones más graves, sino que además responden peor a los diferentes tratamientos. Otra recomendación es reducir la ingesta de alcohol e incluso eliminarlo completamente. En cuanto a la dieta, el déficit de vitamina D es frecuente en los pacientes con psoriasis, y se han relacionado estos niveles bajos con la gravedad de las lesiones. En ese sentido, habría que evitar una deficiencia de esta vitamina. Por su parte, los suplementos de selenio, vitamina B12 y otras vitaminas han demostrado mejorar las lesiones en las personas con psoriasis.
Eczema vs. Psoriasis
Tanto el eczema como la psoriasis causan enrojecimiento de la piel y picor, aunque son afecciones distintas.
| Característica | Eczema | Psoriasis |
|---|---|---|
| Aparición | Bebés y niños pequeños. Aparece por primera vez entre los 15 y los 35 años. | Adultos |
| Lesiones | Parches rojos con descamación, supuración o costras. | Parches rojos gruesos con una capa de escamas blancas en la superficie. |
| Localización | Codos, rodillas, cuero cabelludo y cara. | Baja espalda, palmas de las manos y suelas de los pies. |
| Uñas | No afectadas | Puede causar picaduras y separación de la lámina de las uñas. |
| Causas | Jabones agresivos, detergentes, alérgenos, estrés, calor, sudor. | Estrés, infecciones de garganta, lesiones en la piel, medicamentos. |
| Tratamiento | Cremas corticoesteroides tópicas y cremas emolientes. | Corticoesteroides tópicos y emolientes. |
Cualquier producto que seque la piel, como los jabones agresivos, puede desencadenar el eczema. También está causado por irritantes como los detergentes de la ropa, alérgenos como los ácaros del polvo del hogar o algunos alimentos. Por último, el eczema puede aparecer debido al estrés, en entornos cálidos y cerrados, o por el sudor que queda en la piel después de hacer deporte.
Como el eczema, la psoriasis puede estar causada por el estrés. También puede estar provocada por infecciones de garganta o lesiones en la piel (rasguños, cortes, tatuajes…). Algunos medicamentos pueden provocar brotes de psoriasis, por ejemplo los bloqueadores beta, los AINE (ibuprofeno), el litio o los tratamientos para la malaria.
Los brotes de eczema se suelen tratar con cremas corticoesteroides tópicas y cremas emolientes para el mantenimiento.
Los casos de psoriasis medios y leves localizados se pueden controlar con corticoesteroides tópicos y emolientes. Un emoliente con acción queratolítica (adelgazante de la piel) también puede beneficiar esta afección.
Cuando se tiene psoriasis, ¡de nada sirve querer cambiarlo todo en su vida!