Las verrugas genitales son una de las infecciones de transmisión sexual (ITS) más comunes. El virus que causa la formación de verrugas se llama virus del papiloma humano (VPH). A continuación, exploraremos en detalle las causas, los síntomas, el diagnóstico, el tratamiento y la prevención de las verrugas genitales.

¿Qué son las verrugas genitales?
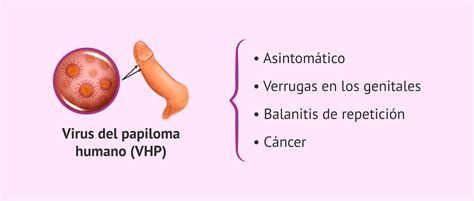
Las verrugas genitales, también conocidas como condilomas acuminados o papilomas venéreos, son proliferaciones benignas, en su mayoría debidas a la infección por el Virus del Papiloma Humano (VPH). Afectan los tejidos húmedos de la zona genital y pueden verse como pequeños bultos del color de la piel con una forma similar a la de una coliflor. Algunas cepas del VPH genital pueden causar verrugas genitales y otras, cáncer.
Las verrugas genitales pueden ser tan pequeñas y planas que no puedes verlas. En muchos casos, las verrugas no causan ningún síntoma, pero en algunas personas producen dolor urente, prurito o malestar ocasionales.
Cómo Usar Productos para Eliminar VERRUGAS por VPH
Causas y Factores de Riesgo
El virus del papiloma humano (VPH) causa verrugas. La infección por el virus del papiloma humano (VPH) se propaga más comúnmente a través del sexo vaginal o anal, pero también puede propagarse a través de otros tipos de contacto sexual y de piel con piel. Las verrugas genitales casi siempre se contagian a través del contacto sexual.
La mayoría de las personas que tienen actividad sexual se infectan con el VPH genital en algún momento. Es la infección de transmisión sexual más frecuente a nivel mundial.
Factores de riesgo
- Actividad sexual: La mayoría de las personas sexualmente activas se infectan con el VPH genital en algún momento.
- Número de parejas sexuales: Limitar la cantidad de parejas sexuales reduce la probabilidad de contraer el virus. Lo más seguro es tener relaciones sexuales con una sola pareja que solo tenga relaciones sexuales contigo.
- Sistema inmunitario debilitado: Las personas que tienen un sistema inmunitario debilitado (inmunodepresión), como por ejemplo por la infección por el virus de inmunodeficiencia humana (VIH), corren un riesgo mayor de desarrollar cáncer relacionado con el VPH.
Tipos de VPH y sus Consecuencias
Se conocen más de 100 clases de VPH. Algunos tipos producen verrugas cutáneas comunes. Otros tipos causan diferentes verrugas genitales o anales o ciertos cánceres:
- Verrugas genitales o anales: Estas verrugas suelen estar causadas por los tipos 6 y 11 del VPH. No obstante, es poco probable que los tipos 6 y 11 del virus causen cáncer. Estas verrugas son fácilmente visibles y suelen ser detectadas por la propia persona afectada o por un profesional de la salud.
- Precáncer (neoplasia intraepitelial) o cáncer: otros tipos de VPH, especialmente los tipos 16 y 18, infectan el área anogenital (el ano y los órganos genitales), pero por lo general no causan verrugas fácilmente visibles. Varios tipos de VPH pueden infectar y causar cambios en las células que luego se vuelven precancerosas o cancerosas.
Síntomas de la Infección por VPH
En las mujeres, las verrugas genitales pueden aparecer en la vulva (el área alrededor de la abertura de la vagina), la vagina, el cuello uterino y/o la piel en el área de la ingle. En los hombres, las verrugas suelen aparecer en el pene, especialmente bajo el prepucio en los hombres no circuncidados, o en la uretra (el tubo que atraviesa el pene y drena la orina desde la vejiga hacia el exterior del cuerpo).
En todas las personas, también pueden aparecer en el área que rodea el ano y en su interior, sobre todo en personas que practican sexo anal. Las verrugas genitales suelen estar causadas por tipos de VPH que es poco probable que causen cáncer.
Diagnóstico de la Infección por VPH
Las verrugas genitales generalmente se pueden diagnosticar en función de su apariencia. Si las verrugas tienen un aspecto inusual, sangran, se convierten en llagas abiertas (se ulceran) o no desaparecen después del tratamiento, el médico debe tomar una muestra (biopsia) y examinarla al microscopio para detectar un posible precáncer o cáncer.
En el cribado del cáncer de cuello uterino, se realiza una prueba de Papanicolaou y/o una prueba de VPH. Si una prueba de Papanicolaou cervical o una prueba de VPH es anormal (positiva), el médico puede hacer una colposcopia (uso de una lente de aumento para examinar el cuello uterino) para detectar un precáncer o un cáncer de cuello uterino.
Tratamiento de la Infección por VPH
Si el sistema inmunitario está sano, suele conseguir finalmente controlar y eliminar el virus en un plazo de 1 a 2 años. A veces las verrugas genitales desaparecen, incluso sin tratamiento. Si las personas con verrugas genitales tienen el sistema inmunitario debilitado, necesitan tratamiento. Las verrugas a menudo regresan.
Para las verrugas genitales, los medicamentos tópicos aplicados directamente a las verrugas son toxina de podofilina, imiquimod, ácido tricloroacético o sinecatequinas (una pomada compuesta de extractos de té verde). Estos medicamentos suelen requerir muchas aplicaciones durante semanas o meses, pueden quemar la piel circundante y son menos eficaces que un láser.
Si los medicamentos tópicos no son eficaces, la verrugas se pueden eliminar con láser, mediante la utilización de una corriente eléctrica (electrocauterización), por congelación (crioterapia) o mediante cirugía.
Prevención de la Infección por VPH
La vacuna contra el VPH es una vacunación sistemática de la infancia. Existen vacunas contra el VPH que protegen contra los tipos de VPH que causan la mayoría de los cánceres de cuello uterino y las verrugas genitales.
El uso habitual y correcto de los condones masculinos puede reducir el riesgo de infección por VPH y de trastornos relacionados con el VPH, como las verrugas genitales y el cáncer de cuello uterino. El VPH se puede transmitir por contacto de piel a piel, por lo que los condones no protegen completamente contra la infección.
Las personas pueden hacer lo siguiente para ayudar a reducir el riesgo de infección por VPH y otras infecciones de transmisión sexual (ITS):
- Practique sexo seguro, incluyendo usar un condón cada vez que mantenga sexo oral, anal o genital.
- Reducir el número de parejas sexuales y no tener parejas sexuales de alto riesgo (personas con muchas parejas sexuales o que no practican relaciones sexuales seguras).
- Practicar la monogamia o la abstinencia mutuas.
- Vacunar (disponible para algunas infecciones de transmisión sexual).
- Circuncidar (lo que también puede reducir la propagación de la infección por VIH, así como del herpes genital y del VPH a los hombres a través del coito vaginal).
- Busque un diagnóstico y tratamiento rápidos para evitar contagiar a otras personas.
- Identificar los contactos sexuales si se está infectado con una infección de transmisión sexual para los fines de asesoramiento y tratamiento.
Vacunación contra el VPH
Actualmente hay tres vacunas disponibles contra el VPH:
- La bivalente (Cervarix) contra el HPBV 16/18.
- La cuatrivalente (Gardasil) contra el 16/18/6/11.
- La nonavalente (Gardasil 9) contra los VPH 16/18/6/11/31/33/45/52/58.
En los Estados Unidos, los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan la vacunación sistemática contra el VPH para niños de 11 y 12 años. También se puede administrar a personas no vacunadas previamente o que no han sido vacunadas adecuadamente hasta los 26 años de edad.
Algunos adultos de 27 a 45 años pueden recibir la vacuna contra el VPH después de valorar con su médico el riesgo de nuevas infecciones por VPH y los posibles beneficios de la vacunación.
Tabla Resumen de la Vacunación contra el VPH
| Vacuna | Tipos de VPH Cubiertos | Grupos de Edad Recomendados |
|---|---|---|
| Bivalente (Cervarix) | 16, 18 | Niñas y mujeres de 9 a 25 años |
| Cuatrivalente (Gardasil) | 6, 11, 16, 18 | Niñas y mujeres de 9 a 26 años, niños y hombres de 9 a 26 años |
| Nonavalente (Gardasil 9) | 6, 11, 16, 18, 31, 33, 45, 52, 58 | Niñas y mujeres de 9 a 45 años, niños y hombres de 9 a 45 años |
tags: #enfermedades #de #transmision #sexual #verrugas