La dermatitis atópica (DA), también conocida como eccema atópico, es una enfermedad inflamatoria crónica de la piel que se manifiesta con inflamación, enrojecimiento, picor y sequedad. Puede afectar a personas de todas las edades, aunque es más frecuente en niños. La DA es una dermatosis inflamatoria de curso crónico caracterizada por un intenso prurito. Se trata de una enfermedad multifactorial que resultaría de la interacción de factores genéticos, ambientales, defectos en la función barrera y una serie de factores inmunológicos. La DA afecta sobre todo a la infancia, pero también puede persistir o comenzar en el adulto.
La atopia puede manifestarse de diferentes formas, de manera que, en una misma familia, puede haber un miembro que tenga asma y otro que tenga rinitis. La dermatitis atópica es la manifestación en la piel de la atopia, que quiere decir reacción exagerada. Esta inflamación (irritación) de la piel cursa a brotes, de manera que hay momentos en que la piel está mejor, y otros, muchas veces sin causa aparente, en que se pone peor. Existe una predisposición genética para la atopia, de manera que a menudo hay algún otro familiar con alguna manifestación de atopia. También influyen en su aparición factores ambientales porque es más frecuente en determinados climas, o en países de niveles socioeconómicos altos.
La dermatitis atópica y el picor que produce tiene efectos muy importantes en la calidad de vida de los que la padecen. Los niños con dermatitis atópica duermen mal, pueden tener dificultades de concentración a causa del picor, pueden ver mermada su autoestima si las lesiones son visibles, y si la dermatitis es grave pueden mostrarse retraídos y tristes. Además, los eccemas, si no se tratan, pueden sobreinfectarse por bacterias.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Síntomas de la Dermatitis Atópica
Los síntomas de la dermatitis atópica (eccema) pueden aparecer en cualquier parte del cuerpo y varían considerablemente según la persona. Por lo general, la dermatitis atópica comienza antes de los 5 años, y puede continuar hasta la adolescencia y la edad adulta. Existe una relación estrecha entre las personas que tienen dermatitis atópica y crisis asmáticas, rinitis, reacciones cutáneas desproporcionadas, asma, etc.
Los brotes de eccema tienen predilección por algunas zonas del cuerpo y estas van variando con la edad. En lactantes suele afectar la cara, tronco y pliegues. En la infantil suele afectar las flexuras, en especial de los codos y las rodillas.
Las manifestaciones de la dermatitis atópica cursan en forma de brotes y son muy diversas:
- Agudas: las lesiones son rojizas, descamadas, y suelen estar bien delimitadas de la piel sana de alrededor.
- Subagudas: las lesiones son rojizas, descamadas, y suelen estar bien delimitadas de la piel sana de alrededor.
- Crónicas: se dan cuando las lesiones son más persistentes, y se rascan continuamente. La piel reacciona engrosándose y adquiriendo una tonalidad más oscura.
Curiosamente, la localización de las lesiones en la dermatitis atópica varía con la edad. De este modo, se pueden diferenciar 3 fases con distinto aspecto y evolución de las lesiones. En general, la zona afectada al inicio en los niños es la cara y, posteriormente, los pliegues de brazos, rodillas y cuello. A veces aparecen por toda la piel placas rojas y descamadas. Sin embargo, es importante que conozcas que la mayoría de los pacientes evolucionan favorablemente. A medida que pasan los años, los brotes son más leves, menos frecuentes y en general están “bajo control” antes de los 8 años.
Fases de la Dermatitis Atópica
Clásicamente se distinguen la DA típica y las manifestaciones atípicas.
DA Típica
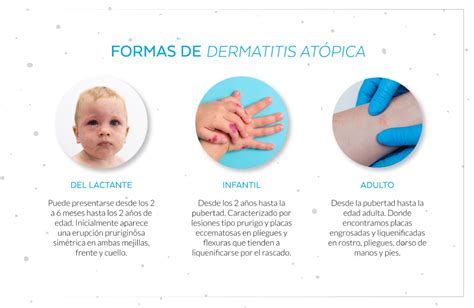
Se divide en tres etapas: la del lactante, la infantil y la del adolescente-adulto. Lo más frecuente es que debute en el lactante. Puede haber casos de debut tardío en la infancia e incluso en el adulto. Clínicamente, las fases de la enfermedad se diferencian por su localización y por el aspecto de las lesiones.
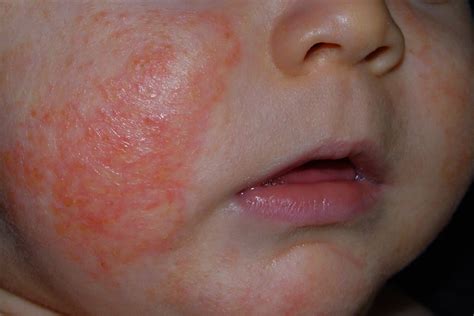
- DA del lactante: Suele debutar entre el tercer y el quinto mes de vida en el 75% de los casos. En cara a nivel de mejillas y mentón, se observan placas eritematoedematosas, vesiculosas, exudativas, simétricas, que característicamente respetan el triángulo nasolabial. Son frecuentes las costras melicéricas por sobreinfección. También se pueden afectar las superficies de extensión de las extremidades. La enfermedad se va a cursar en brotes, de intensidad y duración variables, hasta la edad de 2 años, en la que cura o se perpetúa.
- DA infantil-escolar: Las zonas afectadas son los pliegues flexurales, nuca, dorso de pies y manos. Las lesiones evolucionan del aspecto exudativo del lactante a un aspecto de liquenificación. Se observa eritema mal delimitado, pápulas lesiones por rascado y liquenificación.
- DA del adolescente y del adulto: Se fija su inicio al final de la fase infantil a partir de los 10 años o en la pubertad. Sus áreas de predilección son: cara (frente, párpados, región perioral), cuello (especialmente nuca), parte alta del tórax y hombros, grandes pliegues flexurales y dorso de las manos. Las lesiones características son las placas de liquenificación. Pueden aparecer también eczema de manos, dishidrosis y prurigo nodular. La mayor parte de los pacientes evolucionan hacia la resolución antes de los 20 años, siendo muy infrecuentes las manifestaciones de la enfermedad después de los 30 años.
Formas Atípicas
- Pitiriasis alba: constituida por una lesión macular blanquecina, levemente descamativa, de forma usualmente redondeada y que cursa sin molestias subjetivas. Predomina en cara y raíces de los miembros. Suele ser frecuente su confusión con la pitiriasis versicolor, una micosis superficial causada por el P. orbiculare. Esta enfermedad es rara en niños, no suele afectar a la cara y predomina en tronco.
- Eczema dishidrótico: las lesiones se localizan en los laterales de los dedos y en el arco plantar de los pies. Consisten en eritema, pápulas y vesículas que al romperse dan lugar a erosiones y en fases avanzadas produce liquenificación, descamación grietas y fisuras.
- Dermatitis plantar juvenil: las lesiones suelen limitarse a la cara plantar de los dedos de los pies y al tercio distal de las plantas. La piel está eritematosa, brillante y con tendencia a la descamación blanquecina. El diagnóstico diferencial debe hacerse con la forma queratósica de la tiña pedís y con el eczema de contacto.
- Prurigo: aparecen de forma difusa pápulas y nódulos, que son excoriados por el rascado y evolucionan a cicatrices y costras. En el diagnóstico diferencial se consideran: sarna, reacciones por picaduras, el prurigo secundario a fármacos y a trastornos sistémicos.
- Queilitis: se manifiesta como sequedad, descamación, fisuras y grietas.
- Prurito anogenital: en los atópicos es frecuente el prurito anal, genital o anogenital de carácter crónico.
- Eczema areolar: en mujeres atópicas son frecuentes las lesiones eczematosas en pezón y areola, favorecidas por el roce con prendas sintéticas.
- Eczema del conducto auditivo externo.
- Eczema numular: cursa con lesiones redondeadas, eczematosas, del tamaño aproximado de una moneda y localizadas preferentemente en caras de extensión de las extremidades. Se deben tener en cuenta en su diagnóstico diferencial: las dermatofitosis, la psoriasis y la pitiriasis rosada de Gibert.
- Xerosis: es muy frecuente la presencia de una piel seca y con fina descamación. Esta sequedad cutánea es debida a la pérdida o disminución del componente lipidito de la piel.
- Queratosis folicular: son micropápulas queratósicas centradas por folículos que predominan en caras laterales de brazos y muslos.
Grados de Dermatitis Atópica
De manera general, se establecen 3 grados de dermatitis atópica según la severidad de la enfermedad (leve, moderado y grave). Es importante valorar el grado para así tener constancia del estado de la enfermedad y, de esta manera, poder hacer un buen seguimiento y evaluación de los resultados de la terapia utilizada.
La gravedad general se evalúa a través de unas pruebas o test que tienen en cuenta distintos factores. Existen múltiples test para hacer el diagnóstico del grado de la enfermedad.
Por ser la más completa, el SCORAD es la herramienta de referencia en el seguimiento y evaluación de la dermatitis atópica y permite asignar una puntuación al nivel de gravedad que se presenta en un momento concreto:
- Leve: de 0 a 25
- Moderado: de 25 a 50
- Grave: mayor de 50
Para que el propio paciente lleve a cabo el seguimiento de su enfermedad, se ha desarrollado una adaptación del test SCORAD, el PO-SCORAD (PO del inglés Patient Oriented; Orientado al Paciente en español). Si eres paciente, te invitamos a que lo conozcas y, por qué no, a que lo hagas.
Escala SCORAD (SCORing Atopic Dermatitis)
Para poder determinarlo se basa en el índice SCORAD (SCORing Atopic Dermatitis) y el puntuaje EASI (Eczema Area and Severity Index). La escala SCORAD se basa en los resultados terapéuticos con carácter objetivo (evaluaciones médicas de la gravedad de la enfermedad) o subjetivas (síntomas experimentados por la persona). La escala tiene una puntuación y cuanto mayor sea, más grave será la patología. Además, para cada una de las cuatro zonas, se aplica una puntuación S-A-M que pueden llegar a tener un valor de 72 puntos.
La “S” hace referencia a los signos de eritema, edema/papulación, excoriación y liquenificación. Si la persona no tiene ese signo suma 0 puntos, mientras que, si es leve suma 1, si es moderado 2 y si es grave es 3.
| Grado de Severidad | Puntuación SCORAD |
|---|---|
| Leve | 0 - 25 |
| Moderado | 25 - 50 |
| Grave | Mayor de 50 |
Diagnóstico de la Dermatitis Atópica
El diagnóstico de dermatitis atópica no necesita pruebas o análisis especiales. Las manifestaciones clínicas son la base del diagnóstico, ya que ni la histología ni ninguna otra prueba de laboratorio son necesarias para el diagnóstico. El pediatra debe establecer un diagnóstico de sospecha, ante una dermatitis pruriginosa con carácter persistente o recurrente de más de 6 semanas de duración.
En casos en que se sospeche de algún alimento concreto o en lactantes con dermatitis atópica de difícil control puede estar indicado una valoración alergológica. A menudo los niños atópicos tienen en la analítica la IgE muy elevada y los eosinófilos (que son las células de la alergia) muy aumentados.
Tratamiento de la Dermatitis Atópica
Si bien disponemos de tratamientos muy eficaces para tratar el brote, no disponemos aún de un tratamiento que haga “desaparecer” la dermatitis atópica. Antes de iniciar el tratamiento, es preciso tener un diagnóstico adecuado y que se evalúe su gravedad.
Las medidas higiénico-sanitarias hay que seguirlas al detalle. ¿En qué consisten? En darse baños con agua templada y jabón con pH ácido, evitar el uso de ropa excesivamente abrigada y de ciertos tejidos como la lana, el plástico y las gomas. Además, se recomienda el uso de cremas emolientes con principios activos como la urea, el ácido láctico, alfa hidroxiácidos, ácidos omega 6, etc.
Es importante bañarse con frecuencia, así como hidratar la piel con un humectante que sea hipoalergénico. Humectarse con regularidad y seguir otros hábitos de cuidado de la piel puede aliviar la picazón y prevenir nuevas exacerbaciones (brotes). Establecer una rutina básica de cuidado de la piel puede ayudar a prevenir los brotes de eccemas.
Para el tratamiento de los brotes se utilizan fármacos antiinflamatorios: corticoides e inhibidores de la calcineurina. Existe una gran variedad de corticoides tópicos, tanto en su potencia como en su forma farmacéutica (loción, crema, pomada o ungüento). La elección de uno u otro depende de la zona afectada, de la gravedad del brote, de la edad del paciente. A menudo existe un miedo exagerado y no justificado a los corticoides que llevan a un incumplimiento del tratamiento y a dejar los eccemas a medio curar, con lo cual reaparecen rápidamente.
Entre los tratamientos se incluyen:
- Baños o duchas cortas con agua tibia: Es recomendable que el baño o ducha sean a diario, incluso en épocas en que tengan lesiones de eccema activas, pues contribuye a disminuir el picor, a relajar al niño y a limpiar y descontaminar la piel. En caso de baño, no se debe poner jabón en el agua, sino que es mejor enjabonar con poca cantidad las zonas que lo necesites (manos, pies, axilas y genitales) y aclarar sin dejar que el resto del cuerpo este en contacto o sumergido en agua y jabón. En el resto del cuerpo solo agua.
- Cremas hidratantes: Existen multitud de cremas hidratantes para pieles atópicas en el mercado y a veces es difícil saber cuál es mejor. Cuanto más espesa sea la hidratante en general, mayor va a ser su capacidad restauradora y menos suelen picar al aplicar sobre piel irritada. Así son preferibles los “ baumes”, ungüentos y pomadas a las cremas y leches corporales. Las leches y emulsiones son más fáciles de aplicar comparadas con una crema, además de ser más refrescantes, sin embargo, su absorción es más rápida y suelen hidratar menos. Evitar el uso de lociones y geles porque tienen más contenido de alcohol y pueden causar irritación. En las zonas de eccemas las hidratantes puede irritar y producir picor por lo que a veces no se pueden utilizar en brote. Si se toleran bien no habría problema para utilizarlas en brote.
- Lavar la ropa con jabón poco perfumado: Utilizar poca cantidad o hacer un aclarado extra. No poner suavizante.
- Evitar el cloro de las piscinas: Tener cuidado con el cloro de las piscinas y las inmersiones prolongadas en agua.
- Evitar bisutería y accesorios niquelados.
- Corticoides tópicos: Los corticoides tópicos son los fármacos más utilizados. En las formas exudativas, utilizaremos como excipiente cremas, en las lesiones muy secas y liquenificadas, pomadas o ungüentos, y en el cuero cabelludo, lociones o geles. Debemos evitar utilizar los corticoides ante infecciones virales de la piel y utilizarlos con precaución si hay una infección bacteriana, después de iniciar un antibiótico o bien en asociación.
- Inhibidores de la calcineurina: Inhibidor selectivo de las citocinas inflamatorias producido por el Streptomyces hygroscopicus con indicación para dermatitis atópica leve-moderada. Su efectividad, que es rápida, no disminuye con el tiempo, ni se produce efecto rebote al suspenderlo. Presenta un patrón de seguridad muy bueno, aplicándolo en crema al 1% en dos dosis diarias un tiempo máximo de seis semanas. Cuando ya se ha utilizado el producto y se ha controlado el brote, en un nuevo rebrote pueden ser suficientes tratamientos precoces de 2-3 días. Su ficha técnica lo indica a partir de los 2 años. Se puede utilizar en cara y cuello. El emoliente debe aplicarse después.
- Antihistamínicos orales: Para disminuir el picor pueden utilizarse antihistamínicos orales. Suelen ser más efectivos en el picor de la dermatitis atópica los antihistamínicos de primera generación (hidroxicina, dexclorfeniramina), por su efecto sedante.
- Antibióticos: A veces, en eccemas que están infectados se utilizan antibióticos, bien sea en forma de crema o por vía oral.
- Tratamientos sistémicos: Los tratamientos sistémicos que inhiben la respuesta inflamatoria se usan en casos severos y refractarios e incluyen: fototerapia, corticoesteroides, inmunomoduladores como ciclosporina, metotrexato, mofetil-micofenolato y azatioprina.
Respecto al tratamiento farmacológico, existen diferentes fármacos para abordar la enfermedad. El tratamiento tópico se basa en el uso de antiinflamatorios como los inhibidores tópicos de calcineurina y corticoides tópicos. Estos últimos, incluyen la beclometasona, betametasona, prednisolona, etc. mientras que los inhibidores de calcineurina son el tacrolimus o pimecrolimus.
En primer lugar, se dispone de los corticosteroides sistémicos que actúan como antiinflamatorios reduciendo la sintomatología. Conviene subrayar que estos fármacos pueden producir efectos adversos importantes. No obstante, si se siguen las indicaciones del profesional sanitario no aparecerán.
Cuando se trata de personas con una dermatitis atópica grave, se puede recurrir a tratamientos como la fototerapia (UVA) o el uso de inmunosupresores convencionales como la ciclosporina. Asimismo, los inmunosupresores selectivos como el baricitinib o el upadacitinib e incluso los medicamentos biológicos (anticuerpos monoclonales) como el tralokinumab.
tags: #grados #de #dermatitis #atopica