El herpes vesicular es una infección viral común que se manifiesta con erupciones dolorosas en la piel. Este artículo ofrece una visión detallada de las causas, síntomas, diagnóstico y las diversas opciones de tratamiento disponibles para manejar esta condición.
¿Qué es el Herpes Zóster?
El virus varicela-zóster es el responsable del cuadro clínico conocido como herpes zóster y de la varicela. Es un virus ADN de la familia de los herpes-virus, considerándose que la varicela es su primoinfección y que, tras un periodo de latencia en los ganglios sensitivos (dorsales, lumbares o craneales), el virus puede reactivarse extendiéndose desde el ganglio hacia las raíces cutáneas siguiendo una distribución metamérica.
Esta recurrencia ocurre cuando los niveles de anticuerpos adquiridos en la primoinfección, decaen por debajo de un nivel crítico, rompiendo el equilibrio entre huésped y virus. Son numerosos los factores que pueden inducirlo (edad, síndromes febriles, situaciones de estrés intenso, inmunosupresión, radioterapia, etc.).
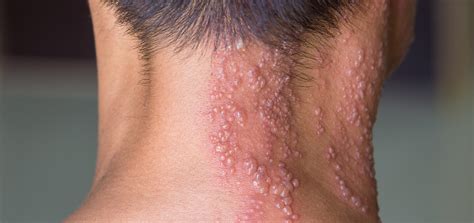
En la mayor parte de los pacientes, se desarrollan lesiones vesiculosas sobre una base eritematosa siguiendo una distribución metamérica unilateral. La localización más frecuente es el tronco, seguido de la cara, y después las raíces de los miembros. En alguna ocasión tras los pródromos, puede no desarrollarse lesiones cutáneas, entidad conocida como “zoster sine herpete”.
HERPES ZÓSTER | Qué es, qué estructuras afecta, síntomas, signos, causas y tratamiento
El cuadro cursa mediante brotes de 2-4 días con la aparición de nuevas vesículas. Las vesículas se transforman en pústulas y luego en costras pardo amarillentas, que se desprenderán a los 7-8 días.
Habitualmente, esta erupción se resuelve sola sin secuelas, pero la complicación más frecuente es la neuralgia postherpética, que consiste en un cuadro de dolor disestésico referido a la zona metamérica afectada de la piel, aunque las lesiones ya no sean evidentes. Se suele observar entre el 10-20% de los pacientes afectados, incrementándose su incidencia y severidad, con la edad, llegando.
Otras complicaciones que pueden ocurrir son por sobreinfección bacteriana, vesículas hemorrágicas, y aspecto necrótico, lesiones cicatriciales, neuropatías periféricas, e incluso complicaciones sistémicas como meningoencefalitis, neumonía o hepatitis, que son excepcionales en los pacientes con su sistema inmunológico indemne, y algo más frecuente en los inmunodeprimidos.
En el caso de paciente inmunosuprimidos, el cuadro clínico es más frecuente y severo, más extenso con costras postvesiculares más persistentes, lesiones verrugosas (sobre todo en pacientes VIH) o hiperhidrosis postherpética. La extensión sistémica es más frecuente (pulmonar, hepática, cerebral).
Diagnóstico Diferencial
Su diagnóstico es clínico. Debemos diferenciarlo de las infecciones zosteriformes por VHS, infecciones cutáneas bacterianas (celulitis o el impétigo ampolloso), de la dermatitis de contacto localizada y la fitofotodermatitis.
Tratamiento del Herpes Zóster
En AP se recomienda un tratamiento precoz con antivirales (primeras 72 horas a partir de las primeras vesículas), reduciéndose la extensión y manifestaciones dolorosas, e incluso reducir la complicación de neuralgia postherpética u otras complicaciones. Los factores más destacados que influirán en el tipo de tratamiento, serán la edad, localización, intensidad dolor y el estado inmunológico.
Como antivíricos, están aprobados el aciclovir (800 mg/5 veces al día/7-10 días), el valaciclovir (1 gr/3 veces al día/7 días) y el Famciclovir (500 mg/3 veces día/7 días) por v.o..
Respecto a la neuralgia postherpética, el tratamiento con antidepresivos tricíclicos a baja dosis ha demostrado ser efectivo, así como la gabapentina. La capsaicina tópica puede mejorar el dolor neurálgico. El uso de corticoides a dosis altas de forma precoz (como objetivo evitar la inflamación y necrosis posterior del ganglio sensitivo) se ha utilizado para acortar la duración de la neuralgia, pero ha demostrado resultados contradictorios.
Se debe valorar el añadir tratamiento complementario que evite las sobreinfecciones (higiene, clorhexidina). En caso de neuralgia leve-moderada analgésicos del tipo paracetamol-codeína, y en caso de incremento, utilizar analgesia más potente.
Herpes Zóster Oftálmico
El herpes zóster oftálmico es una infección viral causada por la reactivación del virus de la varicela-zóster, el virus que causa la varicela: la enfermedad que casi todas las personas pasamos en la infancia. Normalmente, la transmisión del virus requiere contacto directo con la piel que presenta ampollas.
Si el tratamiento para el herpes zóster oftálmico se inicia durante las primeras 72 horas de la infección, disminuye significativamente el riesgo de neuralgia del trigémino; una complicación difícil de tratar y bastante incapacitante debido al dolor que causa al paciente
Herpes Simple
Los virus tienen gran predilección por afectar a la piel. En este caso el virus del Herpes simple (VHS) se localiza en las terminaciones nerviosas de la piel y cuando se activa aparecen un grupo de vesículas pequeñas agrupadas en racimo en dicha localización.
Existen 2 tipos de VHS, el tipo I, típico de los labios y el tipo II característico del área genital. Ambos son recidivantes y se preceden de una sensación de comezón característica. El primero suele acompañar a neumonías y disgresiones alimentarias y ambos rebrotan en situaciones de estress o inmunosupresión. Otra localización típica es en la región lumbar o los dedos (panadizo herpético).
En algunos casos el brote puede provocar eritema multiforme y el primer brote oral puede ser muy intenso con mucositis importante. Responden a tratamiento tópico con aciclovir e idoxuridina.
Cuando el virus se extiende por las vesículas de la dermatitis atópica tenemos un cuadro grave que es el Eccema herpéticum o Erupción variceliforme de Kaposi.
Virus Zoster-Varicela (VZV)
Se trata del virus Zoster-Varicela (VZV) que puede dar lugar a ambos procesos. El Herpes zoster se presenta como una erupción vesicular que sigue una metámera (segmento transversal de un nervio espinal reflejado en la piel). Es de aparición aguda y doloroso (la neuralgia postherpética: mas dolor cuanto más edad y extensión del herpes).
No suele repetir, aunque es muy extenso en pacientes inmunodeprimidos (linfomas, tumores,…) y especialmente grave cuando afecta a la rama oftálmica del trigémino en la cara.
Infecciones Cutáneas Víricas
Las infecciones cutáneas víricas pueden presentar formas clínicas muy variadas. A diferencia de las bacterianas, no existe afectación de las capas profundas de la piel, si bien, algunos virus presentan afinidad por otros tejidos.
Virus Herpes Simple (VHS) Tipos 1 y 2
Los virus herpes de tipo 1 (VHS1) y de tipo 2 (VHS2) pertenecen a la familia Herpesviridae e infectan primariamente la epidermis o las mucosas para replicarse. La transmisión de la infección es por contacto directo con piel o mucosas, o a través de secreciones. El virus se inactiva a temperatura ambiente.
El VHS1 puede producir fiebre y manifestaciones clínicas generales, lo que se conoce como primoinfección herpética. Afecta a la parte alta del tronco y suele ser la causa del 95% de los casos pediátricos. Suele aparecer en los primeros 10 años de vida, en general sin diferencias por sexo.
El VHS2 suele transmitirse por contacto sexual, y la localización genital con frecuencia es la forma primaria de infección del adolescente, si bien, con los años, aumenta la presencia del VHS1 en el área genital. Ambos tipos de virus presentan afinidad por el tejido neuronal, por el cual pueden propagarse.
El periodo de incubación es de 2 días a 2 semanas. La gran mayoría de las infecciones fuera del periodo neonatal son asintomáticas. Entre 3 y 7 días después de la exposición, aparecen las manifestaciones clínicas en los casos sintomáticos.
Manifestaciones Clínicas
La principal característica clínica de la lesión herpética es la agrupación de las lesiones vesiculares, de 1-2 mm, sobre una base eritematosa. La evolución va a depender de si se encuentran en una mucosa o en la piel. Cuando están en las mucosas suelen perder la parte superior y se unen formando pequeñas úlceras. En la piel evolucionan hacia una pústula, una erosión o una costra.
- Gingivoestomatitis Herpética: Aparecen vesículas en las encías y en la cara interna del labio, así como en la zona lateral e interna. La mucosa se encuentra inflamada y eritematosa.
- Herpes Labial: Se caracteriza por presentar una base eritematosa con agrupación de vesículas que producen quemazón, prurito e incluso un ligero dolor en las fases iniciales. La localización peribucal o labial es la más frecuente y conocida; representa la clásica «calentura» y es la localización más frecuente de las formas recidivantes.
- Panadizo Herpético: Se trata de una localización profunda de las vesículas, dolorosa a la palpación, en la zona distal del dedo, con posible enrojecimiento y ligera tensión de la piel que lo recubre.
- Herpes Genital: Se trata de lesiones vesiculosas o ulceradas sobre una base eritematosa, que pueden distribuirse por cualquiera de las zonas del área genital, con menor frecuencia en el escroto masculino.
- Eccema Herpético: Se trata de una diseminación de las lesiones herpéticas en un niño que tiene una enfermedad cutánea de base, generalmente eccema atópico, pénfigo o dermatitis de contacto.
- Herpes Gladiatorum: Este término se refiere a lesiones de inoculación primaria en zonas de piel donde existen microtraumatismos y que se producen por contacto directo al realizar deporte.
Diagnóstico del Herpes
El diagnóstico suele ser clínico, basado en las clásicas forma y distribución de las lesiones.
- El citodiagnóstico de Tzanck puede mostrar las células en degeneración baloniforme, pero no distingue entre infección por virus herpes o por virus varicela-zóster.
- La reacción en cadena de la polimerasa (PCR), si está disponible, tiene una sensibilidad del 94% y una especificidad del 96%. Se realiza con muestras de úlceras genitales y mucocutáneas. Permite diferenciar entre VHS1 y VHS-2.
Tratamiento del Herpes Simple
El tratamiento en la fase muy precoz de la infección consigue evitar la diseminación y lesiones celulares irreversibles, con una optimización del resultado clínico, lo cual va a condicionar su empleo.
Al considerar el tratamiento de las infecciones herpéticas hay que tener en cuenta las propias características patogénicas del virus, la capacidad de latencia después de la primoinfección (que determina la aparición de episodios de reactivación) y el estado inmunitario del individuo.
En los pacientes inmunodeprimidos, la aplicación tópica de preparados antivíricos puede acelerar la curación de las lesiones. En las formas genitales no está recomendado el tratamiento tópico. La aplicación de aciclovir no incide en la desaparición de la infección latente ni en las posibles recurrencias.
En las recurrencias, debe instaurarse el tratamiento inmediatamente, tras apreciar el inicio de síntomas y continuarlo durante 5 días por vía oral.
En la tabla II, se detallan los fármacos, las dosis y las vías de administración en las fases agudas. En cuanto al tratamiento oral supresor, no existe evidencia de éxito en Pediatría. No obstante, pueden emplearse aciclovir (20 mg/kg/dosis, 2 veces al día, máximo 400 mg) o valaciclovir (adolescentes: 500-1000 mg/día) durante 6-12 meses.
Tratamientos Adicionales
En la primoinfección, en su forma de gingivoestomatitis, es especialmente necesario el uso de analgésicos. Puede utilizarse lidocaína viscosa al 2% (dosis máxima 3 mg/kg) en niños escolares para enjuague o en aplicación tópica directa; su acción acostumbra a apreciarse a los 5 minutos, con una duración máxima de 30 minutos. Otra posible aplicación tópica en preescolares son las soluciones de antihistamínicos (hidroxicina o dexclorfeniramina).
Serán suficientes, en muchos casos, cuando la evolución del proceso lleve ya varios días. Suelen acelerar la curación de las lesiones y disminuyen el riesgo de sobreinfección bacteriana. Se pueden usar astringentes, como el agua de Burow, en las fases aún secretantes de las lesiones o en zonas húmedas, y antisépticos como el permanganato potásico en solución acuosa al 1/10.000 que, a su vez, actúa como estimulante de la granulación.
En la gingivoestomatitis herpética es indispensable el control de la ingesta, en especial de líquidos, y adaptar la dieta con preparados en forma de cremas o triturados, no ácidos y a temperatura ambiente o algo fríos.
Medidas Preventivas
Los pacientes con manifestaciones localizadas deben ser tratados con las medidas estándar de aislamiento y control de infecciones, mientras que en aquellos con formas generalizadas o graves, deben tomarse medidas de aislamiento por contacto. Los niños con gingivoestomatitis, debido a su incontinencia salival, deben ser excluidos de las guarderías y escuelas.
Herpes Zóster en Niños
El herpes zóster es una reactivación del virus varicela-zóster a partir de su estado latente en las células ganglionares de las raíces dorsales.
Tras la incubación, que en el adulto e incluso en algunos adolescentes se acompaña de dolor e hiperestesia, aparece un exantema maculopapuloso de color rojo y luego rápidamente se desarrollan pequeñas vesículas arracimadas y algo umbilicadas sobre un fondo eritematoso, con límites bien determinados. Las vesículas pueden unirse entre sí para formar grandes flictenas. Las primeras lesiones se observan en la zona más proximal de la metámera y, en días sucesivos, surgen nuevos brotes que siguen el dermatoma o los dermatomas afectados (a veces, hasta tres). En 6-8 días, las vesículas pueden llegar a ser pústulas antes de romperse y formar costras.
En la infancia, no son habituales las manifestaciones generales de malestar, dolor, fiebre y cefaleas, pero estas sí pueden aparecer en los pacientes inmunodeprimidos, quienes también pueden presentar lesiones generalizadas y sufrir afectación visceral.
| Fármaco | Dosis | Vía de Administración |
|---|---|---|
| Aciclovir | 800 mg/5 veces al día | Oral |
| Valaciclovir | 1 gr/3 veces al día | Oral |
| Famciclovir | 500 mg/3 veces día | Oral |
Tratamiento en Niños
El citodiagnóstico de Tzanck puede mostrar las células multinucleadas con inclusiones, aunque no puede distinguir entre infección por VHS1, VHS2 o virus varicela-zóster. En la mayoría de los niños inmunocompetentes será innecesario, dada la limitada repercusión local y general.
Desde el punto de vista de las medidas preventivas hacia la comunidad, en las formas localizadas se deben evitar los contactos, mientras las lesiones no estén en fase de costra. Pueden usarse antipruriginosos tópicos (calamina, soluciones de mentol o alcanfor), preparados secantes (linimento oleocalcáreo) y soluciones antisépticas secantes (acuosas de sulfato de cobre o de zinc al 1/1.000, o de permanganato potásico al 1/10.000).
No existe evidencia de que la aplicación tópica sea útil en los niños. El uso sistémico se reserva para inmunodeprimidos, en formas graves con dolor y cuando exista afectación oftálmica.
Eccema Herpético (Erupción Variceliforme de Kaposi)
El eccema herpético (EH) es un exantema generalizado compuesto por vesículas infectadas con el VHS tipo 1 o 2. Su patogénesis no es del todo conocida, pero se suele presentar en pacientes con una dermatosis crónica previa, generalmente dermatitis atópica, que es una de las patologías de la piel más frecuentes en la infancia.
Clínicamente, se manifiesta por la aparición de vesículas que se agrupan en racimos sobre áreas de piel afectada dando lugar a grandes erosiones. Se suele acompañar de malestar general y adenopatías generalizadas. La complicación más frecuente es la sobreinfección bacteriana.
El tratamiento antiviral ha demostrado ser eficaz. Se suele emplear aciclovir oral 200 mg/5 v/día durante 7-10 días o vía i.v. 5 mg/kg cada 8 horas durante 5 días. No existe ningún estudio concluyente sobre su vía de administración aunque se recomienda el tratamiento sistémico precoz para prevenir lesiones cicatriciales. Otras alternativas terapeúticas son valaciclovir o famciclovir.
Se aconsejan cuidados locales (fomentos, antiobiótico tópico) y, en caso de sobreinfección importante, antibioterapia sistémica.
tags: #herpes #vesicular #dermatitis