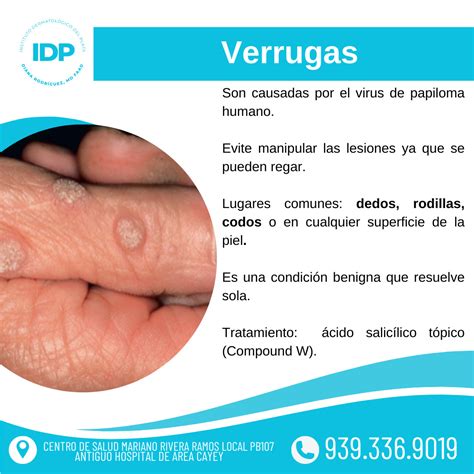
Las verrugas son lesiones epidérmicas benignas y frecuentes causadas por una infección por el virus del papiloma humano (VPH). Pueden aparecer en cualquier parte del cuerpo con diferentes morfologías. Las verrugas son casi universales en toda la población; afectan a pacientes de todas las edades, aunque son más frecuentes en los niños y son raras en los adultos mayores.
¿Qué son las verrugas?
Las verrugas vulgares o comunes son lesiones frecuentes en la población ocasionadas por proliferación de piel, causadas por el virus del papiloma humano (VPH). Se transmiten por contacto directo de persona a persona, e indirecto a través de ropa y fómites. También, pueden diseminarse a otras áreas del cuerpo del paciente.
Tipos de verrugas
- Verruga vulgar: Suelen ser del mismo color de la piel, con superficie córnea y rugosas al tacto.
- Verruga plantar: Caracterizada por lesiones dolorosas que aparecen en las plantas de los pies, con aspecto similar a las callosidades.
- Verrugas planas: Se presentan como lesiones amarillentas, ligeramente elevadas, de 2-4 mm de diámetro. Son blandas y suaves al tacto.
Causas de las verrugas
Las verrugas son lesiones cutáneas causadas por la infección por el virus del papiloma humano (VPH); existen más de 100 subtipos del VPH. Los traumatismos y la maceración facilitan la inoculación epidérmica inicial. Luego puede haber diseminación por autoinoculación.
Los factores inmunitarios locales y sistémicos también parecen influir en la propagación; los pacientes inmunodeprimidos (especialmente aquellos con inmunidad celular deprimida [por ejemplo, infección por VIH, trasplante renal o antecedentes de inmunoterapia supresora tumoral]) corren un riesgo particular de desarrollar lesiones generalizadas que son difíciles de tratar.
La inmunidad celular mediada por células T CD8+ es crucial para que la infección establecida retroceda. Sin embargo, la inmunidad humoral intacta también puede proporcionar resistencia a la infección por el VPH.
Signos y síntomas
Las verrugas reciben diferentes nombres según su aspecto clínico y su localización; diversas formas se relacionan con distintos tipos de HPV. La mayoría de los tipos suelen ser asintomáticos. Sin embargo, algunas verrugas pueden provocar dolor leve, en especial si se ubican en las superficies que soportan peso (p. ej., plantas de los pies).
Tipos específicos de verrugas y sus características:
- Verrugas comunes: Causadas por los HPV tipos 1, 2, 4 y 7. Son nódulos bien delimitados, rugosos, redondeados o irregulares, firmes y ligeramente grisáceos, amarillentos, amarronados o negro grisáceos; miden de 2 a 10 mm de diámetro.
- Verrugas palmares y plantares: Causadas por los tipos de HPV 1, 2 y 4. Son aplanadas por la presión y están rodeadas por epitelio cornificado. A menudo son sensibles a la palpación y pueden provocar molestias al caminar.
- Verrugas planas: Causadas por los tipos de HPV 3 y 10. Son pápulas lisas, planas, de color marrón amarillento, rosado o del color de la piel, localizadas con mayor frecuencia en la cara y a lo largo de las marcas de rascado.
- Verrugas en mosaico: Placas que se forman por la coalescencia de una miríada de verrugas plantares más pequeñas muy próximas entre sí. Suelen ser dolorosas.
- Verrugas filiformes: Largas, angostas y suelen crecer sobre los párpados, cara, cuello o labios. Suelen ser asintomáticas y de fácil tratamiento.
- Verrugas periungueales: Causadas por HPV tipos 1, 2, 4 y 7. Aparecen como fisuras cutáneas engrosadas, con forma de coliflor, que se localizan alrededor de la placa ungueal.
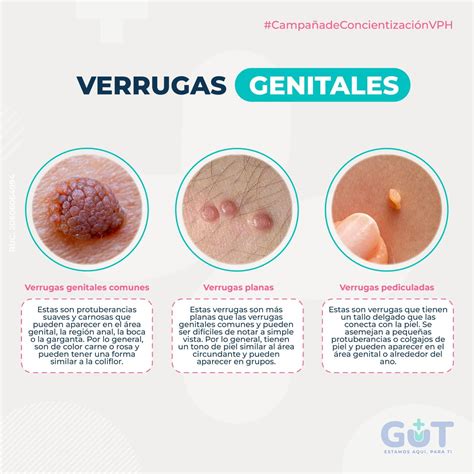
- Verrugas genitales: Causadas por HPV tipo 6 u 11 (más comúnmente). Se presentan como pápulas aterciopeladas, de límites netos, aplanadas con una base amplia, o como excrecencias ásperas y pediculadas en las regiones perineal, perirrectal, labial y peniana.
Las verrugas comunes son pequeños bultos granulares en la piel que aparecen con mayor frecuencia en los dedos o en las manos. En general, su profesional de la salud puede determinar si tiene verrugas genitales observándolas durante un examen físico o pélvico.
Diagnóstico
El diagnóstico de las verrugas se basa en el aspecto clínico; raras veces es necesario hacer una biopsia. Un signo cardinal de las verrugas es la interrupción de los dermatoglifos (crestas superficiales características en dedos, palmas, dedos de los pies y plantas) y la presencia de pequeños puntos negros (capilares trombosados) o sangrado al rasurar las verrugas.
Si es necesario, se puede confirmar el diagnóstico de una verruga afeitando su superficie para revelar capilares trombosados en forma de puntos negros.
Los diagnósticos diferenciales de las verrugas incluyen:
- Callos (clavi): pueden ocultar las líneas de la piel, pero no muestran capilares trombosados tras rasurado.
- Liquen plano: puede imitar las verrugas planas, pero puede estar acompañado de lesiones orales y estrías de Wickham y tener distribución simétrica.
- Queratosis seborreica: las lesiones parecen más amontonadas, son pigmentadas, e incluyen quistes córneos llenos de queratina.
- Marcas en la piel (acrocordón): pueden ser pedunculadas y más suaves y de color más semejante al de la piel que las verrugas.
- Carcinoma epidermoide: puede ser ulcerado, persistente, y crecer de forma irregular.
☞ Secretos caseros para las verrugas genitales – Como combatir las verrugas en los genitales
Está disponible la tipificación del ADN del virus en algunos centros médicos, aunque no suele ser necesario.
Tratamiento
No hay indicaciones firmes sobre cuándo iniciar tratamiento en pacientes con verrugas. Se debe considerar el tratamiento para las verrugas que son cosméticamente inaceptables, en lugares que interfieren con la función, o dolorosas. Los pacientes deben ser motivados a adherirse a cumplir el tratamiento, lo que puede requerir un curso prolongado y puede no tener éxito. Los tratamientos son menos exitosos en pacientes inmunodeprimidos.
Opciones de tratamiento:
- Irritantes tópicos: Ácido salicílico, cantaridina, resina podofílica.
- Métodos destructivos: Crio cirugía, electrocauterización, curetaje, extirpación, láser.
- Otras terapias: Terapias tópicas, terapias de inyección intralesional o combinaciones.
Los tratamientos tópicos irritantes tienen mecanismos de acción que implican dirigir localmente una respuesta inmunitaria al irritante, que también ataca la lesión por VPH. Estos irritantes incluyen ácido salicílico (AS), ácido tricloroacético, 5-fluorouracilo, resina podofílica (p. ej., podofilox), tretinoína, y cantaridina. Las sinecatecinas pueden usarse para las verrugas genitales.
La pomada con imiquimod al 5% para uso tópico induce la producción local de citocinas antivirales en las células cutáneas. El cidofovir tópico y la inmunoterapia de contacto se han utilizado para el tratamiento de las verrugas. En la mayoría de los casos, deben combinarse diferentes modalidades para aumentar las probabilidades de éxito en el tratamiento.
Se pueden alcanzar efectos antivirales directos con inyección intralesional de bleomicina e interferón alfa-2b, aunque estos tratamientos se reservan para las verrugas más resistentes.
Estos medicamentos se pueden utilizar en combinación con un método destructivo (p. ej., criocirugía, electrocauterización, legrado, escisión, láser) porque a pesar de la eliminación física de una verruga por un método destructivo, el virus puede permanecer en los tejidos y causar recurrencias.
Las inyecciones intralesionales pueden usarse para tratar las verrugas refractarias, múltiples o en áreas sensibles.
Tratamientos específicos según el tipo de verruga:
- Verrugas comunes: En los pacientes inmunocompetentes, las verrugas comunes suelen involucionar espontáneamente en 2 a 4 años, aunque algunas persisten mucho tiempo. Los métodos destructivos incluyen electrocauterización, criocirugía con nitrógeno líquido, y cirugía con láser. También suelen usarse preparaciones de ácido salicílico.
- Verrugas filiformes: El tratamiento es la extirpación con bisturí, tijeras, curetaje o nitrógeno líquido.
- Verrugas planas: El tratamiento es difícil, y las verrugas planas suelen ser más duraderas que las verrugas comunes. El tratamiento habitual de primera línea es la aplicación diaria de tretinoína (ácido retinoico al 0,05% en crema).
- Verrugas plantares: El tratamiento es la maceración enérgica con emplastos de ácido salicílico (AS) al 40% colocados durante varios días.
- Verrugas periungueales: El tratamiento combinado con nitrógeno líquido y pomada con imiquimod al 5%, tretinoína o ácido salicílico (AS) es efectivo, y más seguro que el nitrógeno líquido solo o el cauterio.
Prevención
Para reducir el riesgo de tener verrugas comunes, debemos evitar el contacto directo con las verrugas. Esto incluye tus propias verrugas. No te las arranques: esto puede propagar el virus. No te muerdas las uñas de las manos, las verrugas aparecen con mayor frecuencia en la piel agrietada. Sé cuidadoso con el aseo y evita cepillar, cortar o afeitar las áreas que tengan verrugas.
Vacunarse contra el VPH puede ayudar a prevenir las verrugas genitales. Las vacunas contra el VPH ofrecen la mayor protección si se administran antes de la exposición al virus. Esto significa que es mejor vacunarse antes de iniciar la actividad sexual. El uso correcto de condones de látex reduce considerablemente, pero no elimina, el riesgo de contraer o contagiar el VPH. Si usted o su pareja tienen alergia al látex, pueden usar condones de poliuretano. La mejor manera de evitar la infección es evitar las relaciones sexuales anales, vaginales u orales.
Recomendaciones de los CDC sobre la vacunación contra el VPH:
En los Estados Unidos, los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan la vacunación sistemática contra el VPH para niños de 11 y 12 años. Por lo general, los efectos secundarios de las vacunas son leves.
Los Centros para el Control y la Prevención de Enfermedades ahora recomiendan que todos los niños de 11 y 12 años reciban dos dosis de la vacuna contra el VPH con 6 a 12 meses de diferencia. La agencia solía recomendar un calendario de tres dosis. Los niños pequeños de 9 y 10 años y los adolescentes de 13 y 14 años también pueden recibir dos dosis de la vacuna. Los adolescentes y adultos jóvenes que comienzan a recibir la serie de vacunas más tarde, entre los 15 y los 26 años, deben recibir tres dosis.
La Administración de Alimentos y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés) autorizó el uso de la vacuna contra el VPH Gardasil 9 en hombres y mujeres que tienen entre 9 y 45 años. Existen otras vacunas contra el VPH que se ofrecen fuera de los Estados Unidos.
Puntos clave a recordar
- Las verrugas genitales son una infección de transmisión sexual común causada por el virus del papiloma humano.
- Las verrugas genitales pueden aparecer en zonas distintas de los genitales.
- Las verrugas genitales son muy contagiosas y suelen propagarse durante las relaciones sexuales.
- Las verrugas genitales pueden desaparecer por sí solas, pero suelen requerir tratamiento.
Tabla resumen de tratamientos para verrugas
| Tipo de Verruga | Tratamientos Comunes | Consideraciones |
|---|---|---|
| Comunes | Ácido salicílico, criocirugía, electrocauterización, láser | Pueden desaparecer espontáneamente en inmunocompetentes. |
| Filiformes | Extirpación con bisturí, tijeras, curetaje, nitrógeno líquido | Cuidado en áreas estéticas como cara y cuello. |
| Planas | Tretinoína, imiquimod, 5-fluorouracilo | Tratamiento difícil y duradero. |
| Plantares | Ácido salicílico, desbridamiento, criocirugía, sustancias cáusticas | Maceración enérgica antes del tratamiento. |
| Periungueales | Nitrógeno líquido, imiquimod, tretinoína, ácido salicílico | Precaución para evitar deformidades en las uñas. |
| Genitales | Medicamentos tópicos (imiquimod, podofilotoxina), crioterapia, electrocauterio, extirpación quirúrgica | Abstenerse de relaciones sexuales hasta la curación. |