La cicatriz queloide es una alteración estética que, aunque no representa un riesgo para la salud, puede generar preocupación en los pacientes. Estas cicatrices se caracterizan por ser gruesas, elevadas, de color rosado o rojo, y tienden a ser más prominentes que la lesión original.
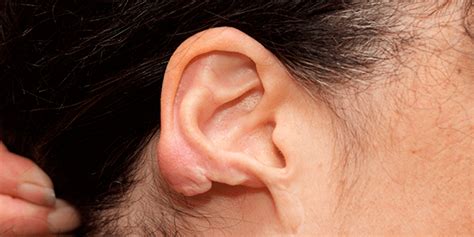
Cicatriz Queloide en el Lóbulo de la Oreja
¿Qué son los queloides?
Un queloide es una lesión de la piel causada por el crecimiento excesivo o exagerado del tejido cicatricial adicional. Es una cicatriz aumentada de tamaño que sobresale de la superficie de piel normal.
El queloide es una cicatriz irregular de crecimiento brusco y progresivo resultante de la formación de cantidades excesivas de colágeno en la dermis durante la reparación del tejido conectivo. Al revisar la literatura apreciamos la distinción en los estudios entre cicatriz hipertrófica y queloide. La primera es una cicatriz sobreelevada, por sobrecrecimiento del tejido cicatricial, que no se extiende a tejido circundante.
Estas cicatrices pueden ser gruesas, elevadas, de color rosado o rojo, y tienden a ser más prominentes que la lesión original.
Causas de los queloides
Las causas exactas de las cicatrices queloides no se conocen, pero se cree que pueden estar relacionadas con una sobreproducción de colágeno durante el proceso de cicatrización. Las causas de esta cicatrización anormal son desconocidas. Sin embargo existe una predisposición hereditaria a su desarrollo, por lo que deben existir factores genéticos.
Puesto que se trata de un proceso de cicatrización exagerado, la causa puede ser cualquier lesión que la piel haya podido padecer: quemaduras, incisiones quirúrgicas, rasguños, acné, varicela, picaduras de insectos, perforaciones, etc. No se conoce la causa de formación de queloides. Algunas personas nunca hacen queloides, otras hacen queloides tras heridas mínimas o incluso tras picaduras de insectos o lesiones de acné.
Entre las causas que inciden en su aparición pueden citarse factores genéticos y raciales (en las personas de piel más oscura y en las mujeres son más frecuentes).
El motivo por el cual se producen cicatrices hipertróficas o queloides no está claro, pero sí sabemos que son más frecuentes en los lóbulos auriculares, hombros y el pecho.
Se puede localizar en cualquier parte del cuerpo, pero es más común en el tercio superior del tórax y en la espalda. Los queloides se pueden localizar en cualquier parte del cuerpo, pero especialmente se localizan en el tercio superior del tórax y espalda. Por motivos desconocidos, una misma persona puede cicatrizar de forma normal en algunas localizaciones o heridas y en otras formando queloides.
Tratamientos para queloides
Los tratamientos para las cicatrices queloides pueden variar dependiendo de la gravedad de la cicatriz y las preferencias del paciente. No existe un tratamiento completamente satisfactorio de los queloides.
El manejo de las cicatrices hipertróficas y queloideas no es sencillo. En general, siempre debe tenerse presente el riesgo de recurrencia tras cualquier intervención sobre la misma.
Dependiendo del tamaño, de las molestias que produce, de su localización y de su apariencia, se recomienda o no poner un determinado tratamiento. En ocasiones el tratamiento utilizado puede aumentar el tamaño del queloide.
Una revisión de Uptodate describe las distintas opciones de tratamiento de los queloides:
Algoritmo de Manejo para Queloides y Cicatrices Hipertróficas
Opciones de tratamiento
- Corticoides intralesionales: Son la primera línea de tratamiento para la mayoría de los queloides. Incluyen los resultados de una revisión sistemática en la que el 70% de los pacientes responden a la administración de los corticoides intralesionales (aplanamiento de los queloides), aunque la tasa de recurrencia es alta en algunos estudios (sobre el 50% en 5 años). Inyectar corticoides en su interior. Suele ser la primera aproximación para cualquier queloide. Aproximadamente 7 de cada 10 personas responden satisfactoriamente con el aplanamiento del queloide. Sin embargo muchos de ellos recurren. Corticoides tópicos o intralesionales: constituyen la primera línea de tratamiento.
- Escisión quirúrgica: Puede estar indicada si la administración de corticoides intralesionales no es útil o es poco probable que produzca una mejoría significativa. La excisión debería combinarse con inyecciones de triamcinolona o interferón en el preoperatorio, intraoperatorio y postoperatorio. Las tasas de recurrencia en pacientes tratados sólo con excisión oscilan entre el 45 y 100% mientras que en pacientes con terapia combinada son inferiores al 50%. La extirpación quirúrgica generalmente da otro queloide peor que el inicial. Excisión mediante cirugía. Suele ser la segunda opción si no hay respuesta al tratamiento con corticoides. Generalmente se combina con la inyección de corticoides.
- Criocirugía: Es de mayor utilidad en combinación con otros tratamientos (corticoides intralesionales), aunque cerca de un 50% de pacientes pueden responder a crioterapia sóla. Quemar con frío (crioterapia). Suele utilizarse asociado a otros tratamientos, con respuestas satisfactorias en la mitad de los pacientes. Produce hipopigmentación en la zona tratada (queda la piel más clara), por lo que esta técnica debe evitarse en personas de piel oscura.
- Radiación: Altamente efectiva en reducir la recurrencia de los queloides cuando se administra tras la excisión quirúrgica. Sin embargo, los riesgos a largo plazo asociados al uso de radiación para una afectación benigna limitan su utilización en la mayoría de los pacientes. Podría ser ocasionalmente apropiada en queloides resistente a otros tratamientos y que no pueden ser resecados. Quemar mediante radiación. En ocasiones se utilizan de forma eficaz para evitar la aparición de queloides sobre una herida quirúrgica o para tratar queloides que no responden a ningún otro tratamiento.
- Interferón alfa: La inyecciones de interferón alfa pueden reducir la tasa de recurrencia postoperatoria aunque los estudios disponibles presentan problemas metodológicos y no se puede hacer una recomendación de su uso basada en la evidencia. Inyecciones de interferon alfa.
- Fluorouracilo intralesional (5-FU): En base a dos series de casos, 5-FU parece ser benificiosa en el tratamiento de los que queloides. 5-FU intralesional parece obtener mejores resultados. Fluoracilo intralesional.
- Otros: Otros tratamientos usados para los queloides incluyen verapamilo intralesional y crema tópica de imiquimod. Sin embargo, actualmente hay insuficiente evidencia para hacer recomendaciones definitivas sobre estos tratamiento.
- Parches de gel de silicona: Se utilizan para tratar los síntomas, para evitar el crecimiento del queloide o para evitar su aparición en personas predispuestas que se hayan hecho una herida. Su eficacia es dudosa. Uso de geles o apósitos de silicona: su uso consigue disminuir el relieve y las protuberancias de los queloides a lo largo del tiempo. Este tipo de tratamiento es seguro e indoloro.
Uno de los mejores tratamientos consiste en la inyección de un producto conteniendo cortisona, esta inyección puede acompañarse de la aplicación previa de nitrógeno líquido. Este tratamiento hace que el queloide sea menos llamativo. Esta inyección puede repetirse con una perioricidad de 1 a 3 meses dependiendo de la respuesta obtenida.
En cualquier caso, ante cualquier intervención que se plantee a nivel estético para una cicatriz, ya sea patológica o no, es importante limitar las expectativas, haciendo ver al paciente que en ningún caso se conseguirá un borrado completo.
✅ Qué es y para qué sirve la Podofilina | TODO sobre Podofilino
Imiquimod en el tratamiento de queloides
El imiquimod tópico se puede utilizar para evitar la formación de queloides después de una cirugía y también previene su reaparición después de extirparlos.
El uso postoperatorio de imiquimod tópico cada dos días puede disminuir también la tasa de recurrencia.
Las terapias médicas más utilizadas incluyen corticoides, interferón y 5-fluorouracilo, y en los últimos años, el imiquimod en crema al 5%.
El imiquimod en crema al 5% es un inmunomodulador que induce de forma rápida y potente la producción local de interferones en el sitio de aplicación. Es bien conocida la cualidad, dependiente de la dosis, de los interferones alfa y gamma de disminuir la producción de colágeno humano y glucosaminoglucanos.
Basándose en esta información, Berman et al publicaron una serie de 12 pacientes tratados con imiquimod crema al 5% inmediatamente después de la extirpación del queloide, aplicando la crema diariamente durante 8 semanas; no había recurrencias 6 meses después de finalizado el tratamiento. Otros trabajos posteriores han confirmado también la buena respuesta de esta opción terapeútica.
Caso de éxito: Tratamiento de queloide de hélix con Imiquimod
Se presenta el caso de una mujer de 18 años con una lesión tumoral de más de 1 año de evolución en la cara posterior de hélix derecho sobre la zona de colocación de un piercing. Tras no responder a corticoides intralesionales, se optó por el tratamiento con imiquimod en crema al 5% previo afeitado de la lesión.
El procedimiento consistió en el afeitado de la tumoración bajo anestesia local, seguido de la aplicación de imiquimod en crema al 5% por la noche y curas con agua oxigenada y gasa vaselinada. Por la mañana, se realizaba otra cura con gasa vaselinada con antibiótico. Esta pauta se mantuvo durante 8 semanas.
A los 15 días de terminar el tratamiento con imiquimod, la herida estaba cicatrizada y las molestias habían desaparecido por completo. En las revisiones a los 6 y a los 12 meses tras el tratamiento, el resultado estético era excelente, sin indicios de recidiva.

Aspecto de la lesión después del afeitado y en la cuarta semana de tratamiento con imiquimod

Resultado estético excelente y ausencia de recidiva 1 año después de finalizar el tratamiento con imiquimod
Efectos secundarios del Imiquimod
El perfil de seguridad del imiquimod al 5% en crema es bueno; los efectos secundarios más frecuentes consisten en picor, dolor, sensación de quemazón e incluso ampollas en el lugar de la aplicación. Estos efectos cutáneos son reversibles y se resuelven suspendiendo el tratamiento durante unos días.
La hiperpigmentación en el área de aplicación es otro efecto cutáneo descrito hasta en el 50% de los casos. Tras una inflamación en la piel, no es raro que esta adquiera una coloración más marronácea. Se trata de un proceso frecuente en fototipos altos, pero que igualmente puede observarse en personas de piel clara, especialmente si la piel con la herida ha sido expuesta al sol.
Menos frecuente es la aparición de adenopatías locales, y más raros aún los síntomas generales seudogripales como fiebre, mialgias, dolor de cabeza y náuseas.
El tratamiento más demostrado para la hiperpigmentación posinflamatoria es la hidroquinona, que puede aplicarse sola o en fórmula magistral asociada a otros activos (ácido kójico, tretinoína, corticoides, entre otros). A nivel cosmético, los retinoides, los hidroxiácidos o el ácido azelaico pueden complementar la rutina. En cualquier caso, no es raro que los resultados no cumplan las expectativas del paciente. Es por esto que, especialmente en pieles morenas, es razonable enfocarse en la prevención.
Cuidados generales de las heridas para prevenir queloides
No es raro que quien se hace una herida o se ha sometido a una intervención quirúrgica pregunte en la oficina de farmacia acerca de los mejores cuidados. Los consejos que se den por el profesional de farmacia pueden ser relevantes en cuanto al pronóstico de la herida, por lo que en este artículo hablaremos de cómo abordar el proceso de curación de diferentes tipos de heridas, así como de las cicatrices.
El manejo inicial de una herida o piel lesionada puede influir de manera considerable en su evolución y aspecto estético final.
En heridas recientes se debe evitar la exposición solar sobre la herida durante varios meses y durante mucho más tiempo (año y medio) en las heridas de los niños.
Mantenga la herida húmeda y cubierta en las primeras fases de la cicatrización. Se puede colocar un lubricante y tapar con un apósito.
El tratamiento de las heridas por traumatismos, cortes o roces, dependerá de las características y origen de las mismas. En aquellas superficiales sin sangrado abundante, lavarlas con agua y jabón siempre será positivo.
Es frecuente que en las consultas de dermatología realicemos extirpaciones de diferentes tipos de lesiones, tanto benignas como malignas, que pueden generar heridas quirúrgicas de tamaño variable. La tasa de infección en heridas de extirpaciones dermatológicas limpias es muy baja y, por ello, no se considera imprescindible el uso de antibióticos por vía tópica (y, en general, tampoco oral). No existe evidencia científica suficiente para avalar su uso. De hecho, se considera que su aplicación podría aumentar el riesgo de desarrollar resistencias o, incluso, alergias cutáneas.
Las heridas no complicadas tardan poco tiempo en cicatrizar y reepitelizar. Una vez curada, la preocupación suele relacionarse con las características de la cicatriz. En la actualidad sabemos que, en el caso de desear optimizar el resultado estético de una cicatriz, la actuación precoz sobre la misma es importante. Lo habitual en estos casos es que usemos láseres denominados `fraccionados’. Estos dispositivos generan muchas microcolumnas de daño en la zona a tratar, forzando a la piel a `regenerarse’ y haciendo así que el resultado estético de la cicatriz mejore.
En cuanto a tratamientos no médicos y que puedan prescribirse desde la farmacia, sabemos que la silicona, ya sea en forma de parches o productos tópicos, puede ayudar a mejorar la cicatrización.