La psoriasis es una enfermedad inflamatoria crónica de la piel, que puede afectar también a las uñas y articulaciones (artritis psoriásica). La lesión característica es una placa de color rojo oscuro, con escamas no adherentes de un peculiar tono blanco-nacaradas y con borde bien delimitado. Se manifiesta habitualmente de forma bilateral, siendo las localizaciones más frecuentes las superficies de extensión articular (codos y rodillas), la zona sacra y el cuero cabelludo.
La psoriasis es la más común de las enfermedades cutáneas crónicas humanas, con una incidencia del 2% en la población mundial. En España la prevalencia es del 1,4%. Puede comenzar a cualquier edad, pero es rara en menores de 5 años. Evoluciona con remisiones y recaídas espontáneas.
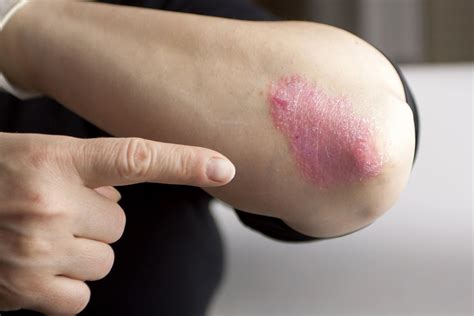
Psoriasis en el codo
Entre las principales características histológicas de la psoriasis pueden citarse la hiperplasia epidérmica, definida como una diferenciación anormal y la maduración incompleta de los queratinocitos; un engrosamiento de la epidermis y una capa granular reducida o ausente. Todo ello es debido a la hiperproliferación y diferenciación de queratinocitos epidérmicos de evolución acelerada, cuyo ciclo vital es mucho más rápido de lo normal: tardan 7-10 días en lugar de 50-75 días.
Además de estas presencias celulares anómalas, también se puede observar un aumento en el proceso de formación de nuevos vasos sanguíneos (angiogénesis) y la inflamación de la piel. En definitiva, aunque durante mucho tiempo se había pensado que la psoriasis es causada simplemente por la hiperproliferación de queratinocitos, actualmente se admite que el sistema inmune es un factor decisivo en el desarrollo de la enfermedad.
Las células presentadoras de antígenos (antigen presenting cells, APC) son un elemento clave del sistema inmunológico, implicado en la captación, procesamiento y presentación de moléculas de carácter antigénico sobre la membrana. Estas células permiten dar a conocer dichos antígenos al sistema inmune, especialmente por los linfocitos T, iniciando la cadena de respuestas inmunitarias antigénicas específicas. Se ha demostrado la participación directa de varias citocinas en el incremento de la proliferación de los queratinocitos en la psoriasis.
Citocinas y su Papel en la Psoriasis
Particularmente, el factor de necrosis tumoral alfa (tumor necrosis factor α, TNFα) activa el desarrollo de las lesiones mediante el aumento del número de moléculas que participan en la respuesta inflamatoria a las moléculas de adhesión. Los queratinocitos así activados producen citocinas y quimiocinas, que atraen a los linfocitos al sitio de la inflamación y que potencian su proliferación. De hecho, no es difícil encontrar subpoblaciones de linfocitos Th1 y Th17 en las lesiones psoriásicas de la piel, además de queratinocitos, células dendríticas y células de Langerhans y, como consecuencia de todo ello, un aumento de la concentración de TNFα en las zonas de la piel afectadas.
Iniciación y progresión de la lesión psoriásica
Asimismo, se ha observado que las interleucinas (IL) 12 e IL-23 pueden tener también un importante papel patológico en la psoriasis, ya que la IL-12 - producida por las células presentadoras de antígenos - es capaz de inducir la producción de nuevas poblaciones de linfocitos T e incrementar las respuestas de los linfocitos Th1, sobre todo en la producción de interferón (IFN). Estas células también parecen estimular la inmunidad mediada por células y la síntesis de anticuerpos fijadores del complemento. Por su parte, la IL-23 facilita la adquisición de memoria inmunológica por los linfocitos T, en especial de las subpoblaciones de linfocitos Th17, y parece tener un papel crítico en la patogénesis de la psoriasis.
Se ha observado que las anomalías en la regulación de IL-12 e IL-23 no sólo se asocian a psoriasis, sino también a otras patologías de índole autoinmune, como la enfermedad de Crohn, la artritis reumatoide y la colitis ulcerosa, entre otras. De hecho, entre el 5% y el 7% de todos los pacientes con psoriasis y hasta un 40% de aquellos con la forma más grave (>10% de superficie corporal afectada) desarrollan artritis psoriásica, usualmente entre 5 y 10 años tras el inicio de la enfermedad cutánea.
También parece que las interacciones entre el antígeno asociado a la función leucocitaria de tipo 1 (LFA-1) y las moléculas de adhesión intercelular facilitan la patogenia de la psoriasis. En concreto, favorecen la migración de los linfocitos T desde la circulación sistémica a los tejidos de la dermis y de la epidermis, y su consiguiente reactivación. Todo ello conduce a una infiltración de las células T activadas en el tejido y a una proliferación anormal de los queratinocitos.
Por su parte, la alta producción de factores de crecimiento endoteliales vasculares (vascular endothelial growth factors, VEGF) en los queratinocitos psoriásicos promueve la angiogénesis, lo que provoca un aumento de la vascularización y la inflamación local.
Sin embargo, a pesar de todos los mecanismos bioquímicos mencionados, el origen específico de la enfermedad sigue siendo desconocido, toda vez que se ignora qué es lo que provoca la respuesta inmunológica y desencadena la hiperqueratosis y el resto de manifestaciones patológicas de la psoriasis.
Formas Clínicas de la Psoriasis
La forma clínica más frecuente (hasta el 80% de los casos) es la psoriasis vulgar o en placas. Este último término hace referencia a las formaciones escamosas y de color rojizo presentes en las zonas de extensión (codos y rodillas, principalmente), así como en el cuero cabelludo. Se trata de placas bien delimitadas con una distribución simétrica en la mayoría de los casos, aunque pueden confluir y formar figuras policíclicas. El porcentaje del cuerpo afectado por las placas psoriásicas puede variar desde una forma leve (<2%) hasta las formas más graves (>10%), pasando por la forma moderada (2-10%).
La enfermedad es considerada como crónica, aunque su curso puede ser muy variable, con recaídas y remisiones de duración diversa. La denominada psoriasis en gotas suele cursar con numerosas lesiones puntiformes (menores de 1_ cm), sobre todo en el tronco. Es más común en niños y adolescentes, siendo típica su erupción aguda 10-14 días tras una infección estreptocócica, habitualmente de garganta, y que desaparece espontáneamente en 2-3_meses.
Por su parte, la psoriasis invertida afecta a grandes pliegues (axilar, ingles, submamario, interglúteo). Presenta placas rojas lisas y brillantes, de color vivo, sin descamación y ocasionalmente con fi suras. La psoriasis pustulosa es una forma aguda y poco frecuente. Puede ser generalizada (tipo von Zumbusch), como la forma de comienzo de una psoriasis, o aparecer en el curso de una psoriasis crónica.
Cursa con una brusca fiebre elevada, malestar general, eritema con pústulas en pocas horas, piel de color rojo escarlata seca y no descamativa. Sin tratamiento puede ser mortal. La forma localizada palmoplantar cursa con brotes repetidos de pústulas estériles sobre una base eritematosa en las palmas y las plantas, simétricas. Suelen secarse, dejando escamas y costras marrones.
Finalmente, la psoriasis eritrodérmica consiste en una forma generalizada y grave. Se instaura generalmente sobre cuadros de psoriasis crónica.
La psoriasis se asocia con un aumento del riesgo de la aterosclerosis y del riesgo de enfermedad cardiovascular, que se asocia con mayores tasas de morbilidad y mortalidad, especialmente en los pacientes de psoriasis más jóvenes y con formas más graves de la enfermedad, reduciendo su esperanza de vida. Los datos epidemiológicos también parecen apoyar una asociación de la psoriasis y de la artritis psoriásica con una mayor prevalencia de hipertensión.
Tratamiento de la Psoriasis
El tratamiento de la psoriasis es complejo, ya que no sólo se lucha contra una enfermedad de etiología desconocida y con formas clínicas muy diversas, sino que está condicionada por diversos factores sociales. En principio, deben evitarse los factores desencadenantes y favorecedores conocidos: infecciones, golpes, tabaquismo y estrés.
No existe un tratamiento curativo para la psoriasis, pero en la mayoría de los casos puede controlarse satisfactoriamente, aplicando diferentes tratamientos en función de la gravedad del caso. No obstante, la calificación de los resultados del tratamiento depende en buena medida de la aceptación de los pacientes, de sus criterios estéticos y de su propia personalidad. De hecho, se ha comprobado que el estrés del paciente tiende a agravar y a hacer más frecuentes las recaídas.
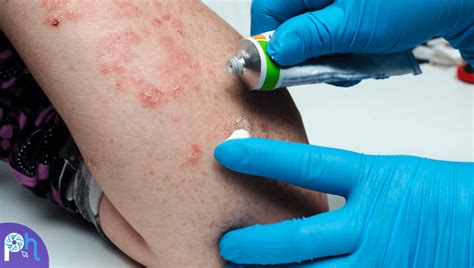
Algoritmo general de tratamiento en la psoriasis. UVB: ultravioleta B.
Los tratamientos tópicos son empleados en los casos más leves (afectación menor del 25% de la superficie corporal) y constituyen la forma más común de tratamiento de la psoriasis en placas, pero también es la menos eficaz en los casos graves. Los agentes emolientes y queratolíticos son utilizados habitualmente como adyuvantes a otros tratamientos para hidratar, evitar la aparición de fisuras y eliminar las escamas. No deben aplicarse en pliegues.
Entre los agentes queratolíticos, el ácido salicílico es el menos eficaz de todos los tratamientos disponibles, pero también el más barato y el mejor aceptado por los pacientes, por lo que constituye un paso indispensable en la terapéutica de la psoriasis en placas. La brea de hulla (coal tar) es algo más potente como queratolítico que el anterior. Presenta el inconveniente del olor desagradable.
Sus efectos son lentos y de baja potencia, aunque produce remisiones generalmente prolongadas en los pacientes sensibles al tratamiento. El ditranol (antralina) es uno de los componentes activos de la brea de hulla. Debido a su poder irritante para la piel y a su capacidad para manchar la ropa y teñir las uñas y la piel, muchos pacientes tienden a rechazar este tratamiento. Sin embargo, se trata de uno de los tratamientos tópicos más eficaces (más que los anteriores).
Los corticosteroides tópicos producen efectos rápidos y potentes, pero la duración de las remisiones es más bien corta. Se pueden considerar de primera elección en la psoriasis leve que no responde a otros tratamientos tópicos y en determinadas localizaciones como la cara, el cuero cabelludo, los pliegues, los genitales (localizaciones que no toleran otros tratamientos tópicos). Presentan el inconveniente de que tras la suspensión del tratamiento la enfermedad puede reactivarse.
El calcipotriol y el tacalcitol son análogos hormonales de la vitamina D de aplicación tópica, similares al calcitriol. Su empleo en la psoriasis en placas se debe a la observación de que los análogos hormonales de la vitamina_D son capaces de inhibir la proliferación y la diferenciación de los queratinocitos.
El empleo de lámparas de radiación ultravioleta (UV) constituye uno de los puntales en el tratamiento de la psoriasis. Sin embargo, la aplicación de radiación UV sólo resulta útil en los casos de psoriasis en placas, resultando ineficaz en el resto de formas de psoriasis (artritis, etc.). Según la longitud de onda de la radiación se distinguen dos tipos básicos de radiación. La de longitud de onda más larga (UVA) tiene una menor capacidad de penetración en la piel; por este motivo, requiere la administración previa de sustancias que sensibilicen la piel (generalmente psoralenos), en lo que se conoce como PUVA (psoralenos + UVA). Esta forma de tratamiento es conocida como fotoquimioterapia.
El método PUVA o fotoquimioterapia es el tratamiento más eficaz disponible para la psoriasis en placas. Su acción es lenta, pero produce periodos prolongados de remisión. Debido al riesgo de efectos adversos cutáneos se está empleando de forma mucho más restringida, para casos graves refractarios en pacientes de edad media (no en niños ni en jóvenes).
En pacientes con psoriasis en el cuerpo y del cuero cabelludo, el tratamiento combinado con vitamina D y corticosteroides funciona mucho mejor que cualquiera de estos solos. Los análogos de la vitamina_D producen por lo general mejores resultados que el alquitrán de hulla, pero los resultados en relación con el ditranol son dispares. Los corticosteroides son, como mínimo, igual de eficaces que los análogos de la vitamina D, pero se asocian con una menor incidencia de efectos adversos locales.
El tazaroteno es un retinoide que se utiliza por vía tópica. En los pacientes con psoriasis en placas presenta un eficacia similar a la de los corticosteroides tópicos en lo que se refiere a la elevación de las placas psoriásicas, pero su efecto es algo menor en cuanto a la reducción del eritema.
En el tratamiento sistémico se emplean agentes con efectos antiproliferativos sobre la epidermis. Se trata de fármacos inmunosupresores y derivados retinoides aromáticos. Los denominados fármacos antirreumáticos modificadores de la enfermedad (FAME o DMARD, disease modifiying antirheumatic drugs) son ampliamente utilizados como primera opción en el tratamiento de las formas activas moderadas o graves de la psoriasis, en particular en los pacientes con artritis psoriásica.
Artritis psoriásica: síntomas, tratamiento y consejos
Apremilast: Inhibidor de la PDE4
Apremilast inhibe la fosfodiesterasa 4 (PDE4), actúa dentro de la célula modulando una red de mediadores proinflamatorios y antiinflamatorios. La inhibición de PDE4 eleva los niveles intracelulares de AMPc, que a su vez regula disminuyendo la respuesta inflamatoria mediante modulación de la expresión de TNF-?, IL-23, IL-17 y otras citocinas inflamatorias. El AMP cíclico modula también los niveles de citocinas atiinflamatorias como IL-10.
Apremilast está indicado para el tratamiento de la artritis psoriásica (APs) activa, solo o en combinación con Fármacos Antirreumáticos Modificadores de la Enfermedad (FAMEs), en adultos que han tenido una respuesta inadecuada, o han presentado intolerancia al tratamiento. También se utiliza para el tratamiento de la psoriasis en placas crónica de moderada a grave en adultos que no han respondido o tienen contraindicado o no toleran otro tratamiento.
Se administra por vía oral. En pacientes con insuficiencia renal grave, se debe reducir la dosis. No se ha establecido la seguridad y eficacia en niños de 0-17 años. Se debe monitorizar el peso de aquellos que al comienzo del tratamiento tengan un peso inferior al normal, considerar interrumpir el tratamiento en caso de una pérdida de peso clínicamente significativa y de causa desconocida.
Mujeres con capacidad de gestación deben utilizar un método anticonceptivo efectivo para prevenir el embarazo durante el tratamiento, descartar embarazo antes de iniciar el mismo. Apremilast se asocia con un riesgo mayor de trastornos psiquiátricos como insomnio y depresión.
Se han observado casos de ideación y conducta suicida en pacientes con o sin depresión; antes de iniciar tratamiento evaluar beneficio/riesgo en aquellos con antecedentes de desórdenes psiquiátricos así como en aquellos que reciban tratamiento con sustancias que puedan producir este tipo de sintomatología. Suspender tratamiento si se desarrollan síntomas psiquiátricos o sufran un empeoramiento de los preexistentes, o ideación suicida.
Se ha notificado, poscomercialización, diarrea, náuseas y vómitos de carácter grave asociados al uso de apremilast, tuvieron lugar en las primeras semanas de tratamiento. En algunos casos los pacientes fueron hospitalizados. Los pacientes de 65 años o más pueden tener un mayor riesgo de complicaciones. Se debe tener precaución en pacientes con insuficiencia renal.
Los datos relativos al uso de apremilast en mujeres embarazadas son limitados. Apremilast está contraindicado durante el embarazo. Los efectos de apremilast sobre el embarazo incluyeron pérdida embriofetal en ratones y monos, disminución del peso fetal y retraso en la osificación en ratones a dosis superiores a la dosis máxima humana actualmente recomendada.
Se ha detectado apremilast en la leche de ratones hembra en periodo de lactancia. Se desconoce si apremilast, o sus metabolitos, se excretan en la leche materna humana.
Apremilast en la Práctica Clínica
Apremilast es la primera terapia oral en 20 años que recibe aprobación para pacientes con psoriasis, y el primer tratamiento oral desarrollado específicamente para artritis psoriásica. Esta terapia ayuda a regular la respuesta inmune causante de la inflamación de la piel y también de las articulaciones.
Según Carlos Ferrándiz, “apremilast obtiene, en un porcentaje significativo de pacientes, una excelente y rápida respuesta del picor en la psoriasis, y parece también obtener muy buenas respuestas en las áreas tradicionalmente consideradas como muy rebeldes a los tratamientos, como son las palmas y las plantas, donde pocos fármacos han mostrado gran eficacia. En cuanto a la seguridad presenta un perfil muy bueno. Además la respuesta es sostenida y mantenida en el tiempo”.
“La llegada de apremilast cambia el esquema”, afirma Carlos González. “Si lo que hacíamos antes era usar un fármaco anti-TNF tras un fallo de medicación como el metotrexato, ahora antes de llegar a esto, se podrá utilizar apremilast”, explica el reumatólogo, que además destaca que esta nueva terapia “cubre un espectro muy amplio de pacientes que no pueden usar metotrexato o ha sido ineficaz sin necesidad de utilizar fármacos subcutáneos o intravenosos”.
Apremilast se caracteriza por tener un novedoso mecanismo de acción que actúa inhibiendo la fosfodiesterasa 4 (PDE4), una enzima que predomina en las células que intervienen en el proceso inflamatorio que conduce a la psoriasis y la artritis psoriásica. Mediante esta inhibición, apremilast consigue el aumento intracelular de los niveles de adenosin-monofosfato cíclico (AMPc), modulando la expresión de citoquinas inflamatorias que están involucradas en estas dos enfermedades.
Pequeñas Moléculas en el Tratamiento de la Psoriasis
Un mejor conocimiento de la fisiopatología de la psoriasis ha permitido el desarrollo de agentes antiinflamatorios e inmunomoduladores cada vez más precisos, efectivos y selectivos, la llamada terapia dirigida. Se puede clasificar en dos grupos: agentes biológicos e inhibidores de moléculas pequeñas. Los fármacos biológicos son anticuerpos monoclonales o proteínas de fusión que bloquean las citoquinas proinflamatorias o sus receptores. La terapia biológica ha supuesto una auténtica revolución en el tratamiento de la psoriasis moderada a grave, por su gran eficacia y seguridad.
Sin embargo, presenta algunas limitaciones como su administración exclusivamente parenteral, su elevado coste, inmunogenicidad y la falta de eficacia y tolerancia en algunos casos. Por ello, existe la necesidad del desarrollo continuo de nuevas terapias que permitan guiar las decisiones terapéuticas personalizadas, basadas en el conocimiento de nuevas dianas moleculares.
Las pequeñas moléculas se definen como aquellas moléculas que modulan el sistema inmunitario actuando a nivel de diversos receptores y vías moleculares celulares, resultando por tanto en el bloqueo de varias citoquinas y que, característicamente, poseen un peso molecular menor de un kilodalton (kDa). Comparadas con las terapias biológicas, presentan las ventajas de una mayor simplicidad y ausencia de inmunogenicidad (ya que se sintetizan químicamente). Además, algunas moléculas podrían atravesar la membrana celular, lo que las convierte en una opción terapéutica alternativa adecuada para los pacientes que no responden lo suficiente a las terapias con anticuerpos dirigidos (que actúan sobre la superficie celular o fuera de las células).
Por otra parte, estas características permiten su administración por vía oral o tópica, siendo útiles en aquellos pacientes que, por preferencias personales, prefieren evitar las vías de administración más invasivas. Al mismo tiempo, suponen una opción más rentable comparado con los grandes y complejos agentes biológicos inyectables.
Sin embargo, la mayoría de estas moléculas se encuentran en fase de desarrollo, persiguen mejorías relativas del 75% del PASI basal y carecen de evaluaciones de eficacia y seguridad a largo plazo. Por ello, el objetivo de esta revisión es recoger los datos disponibles de eficacia y seguridad de estos nuevos tratamientos. Entre ellos, incluimos aquellas moléculas con un desarrollo clínico más amplio como: los inhibidores de la fosfodiesterasa 4, los inhibidores de JAK/STAT y los inhibidores selectivos de la tirosina quinasa 2; y por otra parte, aquellas moléculas en desarrollo como: los agonistas del receptor de adenosina A3 asociado a la proteína Gi, los agonistas inversos del receptor huérfano gamma T (RORγ T) y los antagonistas del receptor de esfingosina-1-fosfato (S1PR1). Por otra parte, también se señalan nuevas dianas moleculares, susceptibles del desarrollo de nuevos agentes terapéuticos como los inhibidores de la catepsina S, los inhibidores de los canales de calcio activado por liberación de calcio (CRAC) y los inhibidores de purina nucleósido fosforilasa (PNPi).
Inhibidores de la Fosfodiesterasa 4 (PDE4)
La PDE4 es una enzima intracelular responsable de la hidrólisis de monofosfato de adenosina cíclico (cAMP), un segundo mensajero que juega un papel fundamental en la regulación de la respuesta inmune. La actividad reducida de PDE4 aumenta el nivel de cAMP citosólico, disminuyendo los mediadores proinflamatorios y elevando la producción de factores antiinflamatorios. Por ello, los inhibidores de la PDE4 se han empleado para el tratamiento de varios trastornos autoinmunes, incluida la psoriasis.
Varios estudios han objetivado una disminución significativa de los niveles plasmáticos de Interleucina (IL)-17A, IL-17F e IL-22 durante el tratamiento de la psoriasis con apremilast, un inhibidor de PDE4.
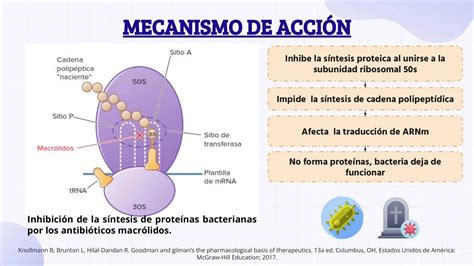
Inhibidores de las fosfodiesterasa-4. Mecanismo de acción.
Otros Inhibidores de la PDE4
- Roflumilast (Daxas ®, AstraZeneca): Roflumilast es un inhibidor de acción prolongada de la enzima PDE4, comercializado para la enfermedad pulmonar obstructiva crónica grave. No obstante, nuevas investigaciones sugieren un papel relevante en el tratamiento tópico de la psoriasis. Roflumilast tópico al 0,3% ha sido aprobado por la FDA para la psoriasis en mayores de 12 años.
- Hemay005 (S)-N-[5-[1-(3- etoxi-4-metoxifenil)-2-(metilsulfonil)etil]-4,6-dioxo-5,6-dihidro-4Htiofeno [3,4-c] pirrol-1-il] acetamida: Hemay005 es un nuevo inhibidor de la PDE4. Datos preliminares muestran una actividad inhibidora similar a la de apremilast.
Inhibidores de las Janus Kinases (JAK)
La familia de las JAK humanas es un grupo de tirosina quinasas, entre las que se incluyen JAK1, JAK2, JAK3 y tirosina quinasa 2 (TYK2). Estas quinasas transmiten señales activadoras desde la membrana celular a las proteínas Signal Transducer and Activator of Transcription (STAT) (factores de transcripción intracelular). Posteriormente, las STAT activadas se translocan al núcleo y regulan al alza la transcripción de los genes responsables de la producción de citoquinas.
Existen siete transductores diferentes de señal que activan la translocación para la expresión génica: STAT1, STAT2, STAT3, STAT4, STAT5a, STAT 5b y STAT6. Entre ellos, STAT3 ha emergido como un actor clave en el desarrollo y la patogenia de la psoriasis. Entre diferentes dianas moleculares, el receptor de IL-23 (involucrado en la patogenia de la psoriasis) es un heterodímero de JAK2 y TYK2, por lo que su inhibición constituye una potencial diana terapéutica.
Sin embargo, diferentes receptores se asocian con diferentes JAK, de modo que el bloqueo selectivo de una JAK puede inhibir otra función biológica específica.
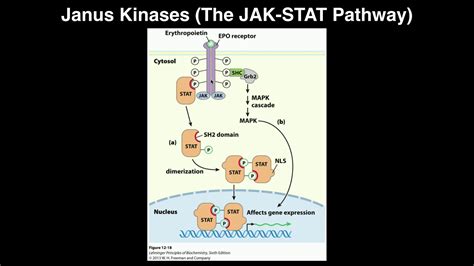
Vía de señalización JAK-STAT.
tags: #inhibidor #fosfodiesterasa #4 #psoriasis