La psoriasis es una enfermedad inflamatoria crónica que afecta la piel. Se presenta comúnmente en forma de brotes, donde la piel se cubre de placas rojas y escamosas. Aunque no es contagiosa, la psoriasis puede afectar significativamente la calidad de vida de quienes la padecen. En este artículo, exploraremos las causas, síntomas y tratamientos de la psoriasis, con un enfoque en su posible predisposición genética.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica que suele presentarse bajo su forma cutánea: durante los brotes, el aspecto de la piel cambia y se cubre de placas. En función del tipo de psoriasis, las placas son más o menos extensas, completamente rojas o cubiertas por una gruesa capa blanquecina de escamas. Las placas de psoriasis resultan muy incómodas, las ganas de rascarse suelen ser intensas y ceder a este impulso no hace más que empeorar el brote.
La psoriasis es también una enfermedad extracutánea: antes, durante o después de la aparición de las primeras placas, pueden presentarse dolores articulares. El reumatismo psoriásico afecta a todo tipo de articulaciones como la columna vertebral, las rodillas o los dedos.
Sin embargo, al contrario de lo que muchos piensan, la psoriasis no afecta exclusivamente a los adultos. La enfermedad también puede manifestarse en los niños, en ocasiones desde muy pequeños. La psoriasis tampoco es una enfermedad contagiosa, es imposible “atrapar” la psoriasis estrechando la mano de un compañero de trabajo.
La psoriasis es una enfermedad bien conocida por los dermatólogos. Es bastante fácil de reconocer porque los síntomas de la psoriasis suelen ser muy característicos.
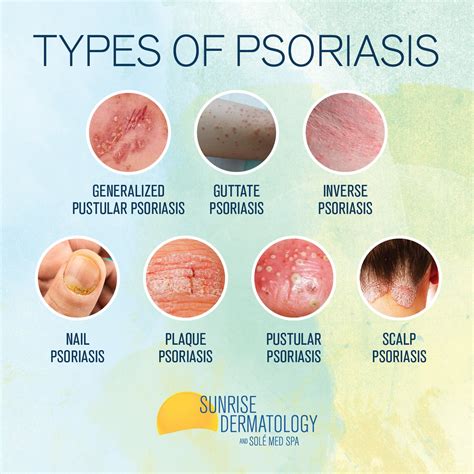
Síntomas de la Psoriasis
La psoriasis se presenta con mayor frecuencia como parches de la piel muy enrojecida o de color blanco. Los parches de piel afectada por la psoriasis son biológicamente distintos de los de la clásica piel seca (que también se denomina xerosis) y se clasifican como eritroescamosos, lo que significa que participan tanto los vasos de la piel como las capas más profundas de la epidermis. La psoriasis viene causada por un defecto en el crecimiento celular. Un factor subyacente en la predisposición genética. Reacciones inflamatorias de la epidermis y la dermis más profunda.
- Psoriasis en placas: Es la forma más común, caracterizada por placas rojas y escamosas.
- Psoriasis gutata: Se manifiesta como pequeñas lesiones en forma de gota en el cuerpo y las extremidades.
- Psoriasis inversa: Presenta lesiones rojas brillantes en áreas de flexión de la piel.
- Psoriasis pustular: Se caracteriza por ampollas de pus no infecciosas, principalmente en adultos.
- Psoriasis eritrodérmica: Afecta la mayor parte de la superficie del cuerpo con inflamación.
Zonas Afectadas por la Psoriasis
La psoriasis aparece en ubicaciones muy diversas. La psoriasis en placas se extiende en las zonas de fricción como los codos, las rodillas, las piernas y la parte inferior de la espalda. El cuero cabelludo suele verse afectado. Pero, ¿sabías que la psoriasis también puede afectar a zonas como la cara, las uñas, las palmas de las manos, las plantas de los pies o los genitales? Existen tantos tipos de psoriasis como de personas afectadas. Cada caso es diferente y cada parte del cuerpo va asociada con distintos problemas: en caso de psoriasis del cuero cabelludo, es mejor evitar rascarse en público para no llamar la atención y provocar la caída de escamas antiestéticas sobre sus hombros; si se sufre de psoriasis de las uñas, lo suyo es usar zapatos cerrados y llevar las manos en los bolsillos...
¿La Psoriasis se hereda?
La psoriasis es una condición de origen inmunológico con una fuerte base genética. Se estima que un 10 % de la población hereda los genes que predisponen a la psoriasis, pero solo entre el 2 % y el 3 % llega a desarrollar la enfermedad. Los estudios indican que, en la mayoría de los casos, la psoriasis se hereda, ya que la incidencia de la psoriasis es más elevada entre los parientes de los individuos afectados.
No se hereda la enfermedad, pero sí se puede heredar la predisposición para desarrollarla. Un tercio de los pacientes tienen algún familiar directo con psoriasis, pero también es posible que aparezca la enfermedad sin que nadie en la familia la haya tenido antes.
Si uno de los padres está afectado la probabilidad es de alrededor del 20%, si los dos padres tienen psoriasis la probabilidad de heredarla es del 50%.
En concreto, si uno de los padres tiene psoriasis, la probabilidad de que sus hijos la tengan es de 1 de cada 10. Sin embargo, la herencia no explica por sí sola por qué aparece la psoriasis.
Más allá de la biología, la pregunta práctica es: si un familiar tiene psoriasis, ¿qué probabilidades tengo yo? Aunque la herencia de la psoriasis es compleja y multifactorial, los estudios nos permiten calcular probabilidades aproximadas que ayudan a poner el riesgo en perspectiva.
| Historial Familiar | Probabilidad de Desarrollar Psoriasis |
|---|---|
| Ningún familiar con psoriasis | Baja |
| Un padre con psoriasis | Aproximadamente 20% |
| Ambos padres con psoriasis | Aproximadamente 50% |
Heredar ciertos genes no te condena a desarrollar psoriasis, sino que crea una predisposición a padecerla.
Una buena forma de entenderlo es con la frase: «la genética carga la pistola, pero el entorno aprieta el gatillo».

Psoriasis: causas, síntomas y tratamiento
Factores de Riesgo de la Psoriasis
Los factores de riesgo de la psoriasis son hábitos relacionados con la salud y el estilo de vida que aumentan la probabilidad de desarrollar la enfermedad, especialmente en los individuos con cierta predisposición genética.
- Tabaco: El riesgo de aparición de la psoriasis en las personas fumadoras es el doble que en las no fumadoras.
- Alcohol: Al igual que fumar, beber alcohol también parece tener un papel en el inicio de la psoriasis.
- Obesidad o aumento de peso: Se ha demostrado que la psoriasis es más frecuente y grave entre las personas con sobrepeso. Se cree que el motivo es doble: por un lado, la obesidad promueve la inflamación y, por tanto, el inicio de la psoriasis.
- Infecciones: Las infecciones pueden iniciar o empeorar la psoriasis. Un ejemplo reconocido es el virus de la inmunodeficiencia humana (VIH). Faringitis-amigdalitis .
- Fármacos: Algunas medicaciones, en particular el litio, los medicamentos contra la malaria y para la tensión sanguínea alta, pueden desencadenar la psoriasis. Los síntomas de psoriasis pueden también "rebotar" cuando se detiene repentinamente la medicación para la psoriasis.
- Estrés: Existe una conexión entre el sistema nervioso y el sistema inmunitario que explica que las enfermedades con componente inmunológico, como la psoriasis, se puedan des- compensar en períodos de ansiedad o estrés.
- Clima: La psoriasis en la piel y la artritis psoriásica empeoran en invierno y mejoran en verano. En general, empeora en .
- Traumatismos: Cualquier alteración de la piel ―como arañazos, piercings o quemaduras solares― puede provocar que aparezcan lesiones de psoriasis.
Es importante recordar que ninguno de estos factores de riesgo es suficiente para causar psoriasis por sí solo. Por ejemplo, hay muchas personas con estrés que no tienen psoriasis.
Tratamientos para la Psoriasis
Existe una amplia gama de tratamientos para la psoriasis, aunque todos tienen algo en común: se trata de tratamientos sintomáticos que suprimen los signos del brote sin impedir el desarrollo de una nueva crisis. Esto significa que todavía no existe un tratamiento definitivo para la psoriasis. El tratamiento se adapta a cada persona, dependiendo de sus antecedentes, la historia de su psoriasis, sus deseos y expectativas.
Tratamientos Comunes
- Tratamientos tópicos: Los tratamientos tópicos más comunes de la psoriasis son las cremas o lociones que contienen corticosteroides o agentes queratinolíticos. Los tratamientos tópicos y los agentes queratolíticos son esenciales para el tratamiento de la psoriasis. Potencian la eficacia de cualquier tratamiento con fármacos sistémicos.
- Corticosteroides tópicos: Estos corticosteroides tópicos tienen propiedades antiinflamatorias, reduciendo tanto la velocidad a la que se forman los parches como la irritación dérmica consiguiente. A menudo se usan corticosteroides tópicos de fuerza moderada para la psoriasis en la cara, los genitales y las zonas que exigen flexión o estiramiento.
- Emolientes e Hidratantes: Los emolientes se usan para suavizar la piel seca y rugosa del estrato córneo y reducir la descamación. Los hidratantes son emolientes enriquecidos en factores hidratantes naturales (NMFs). Estos factores también aumentan la hidratación de la piel en el estrato córneo, ya que atraen el agua y la retienen.
- Tratamientos sistémicos: Los pacientes con psoriasis grave se tratan con pastillas o inyecciones. Los pacientes con psoriasis moderada pueden tratarse con tratamientos tópicos, con fototerapia (radiación ultravioleta A o B artificial en centros hospitalarios de día de psoriasis) o con pastillas o inyecciones, dependiendo. De todas formas los tratamientos más efectivos suelen ser los sistémicos, es decir las pastillas (ciclosporina, metotrexato) y las inyecciones (medicamentos biológicos).
- Fototerapia y Curas Termales: La fototerapia y las curas termales siguen siendo una opción interesante para aliviar los brotes de psoriasis.
Dieta para la Psoriasis
Una dieta para psoriasis determinada y especial no existe, pero sí, se conoce que una alimentación basada en la dieta mediterránea, prestar atención a ciertos nutrientes y unos hábitos de vida adecuados y saludables, puede permitir a la piel mantenerse en mejores condiciones y controlar mejor la enfermedad.
Una alimentación influenciada por el consumo de cereales integrales, legumbres, frutas y verduras y de la ingesta diaria de omega 3 (mayoritariamente EPA y DHA) en forma de:pescado azul (EPA Y DHA): anchoas, arenque, atún, boquerón, caballa, salmón, sardina…frutos secossemillasaceite de oliva virgen extra
Así como, evitando las grasas saturadas (embutidos, carnes rojas, mantequilla, lácteos enteros…), grasas trans (alimentos industriales y procesados, fritos, margarinas, algunas galletas, bollería…) y los hidratos de carbono refinados (azúcar de mesa, bebidas azucaradas, galletas, golosinas, cereales blancos…)
También se debe considerar que una ingesta excesiva de ácidos grasos Omega 6 de tipo vegetal (aceites vegetales de girasol, maíz o soja muy presentes en los alimentos industriales y procesados) se transforman en ácido Omega 6-araquidónico (presente también en alimentos animales como carne, huevos y lácteos) dentro el organismo contribuyendo a una respuesta inflamatoria. Así pues, es importante lograr un equilibrio entre la ingesta de ácidos grasos omega 3 y los omega 6.