La piel es un órgano fundamental para proteger nuestro cuerpo de las amenazas del exterior pero, además, es también la parte de nuestro cuerpo más visible. Esto hace que nos preocupemos tanto por su cuidado como por su apariencia, trabajando por mantenerla sana y bonita. Sin embargo, hay algunas enfermedades que nos impiden precisamente esto: afectan tanto a nuestro bienestar como a nuestra autoestima.
La psoriasis es una enfermedad inflamatoria de base autoinmune, crónica y no contagiosa. Su versión más conocida afecta la piel de la persona que la padece, pero también puede afectar las uñas y las articulaciones. Su prevalencia es de un 2-3% de la población, aunque en algunas poblaciones puede llegar al 8%. Puede surgir en la adultez, infancia o adolescencia, y los tratamientos varían de persona a persona según la afectación, la edad y la respuesta a cada medicación que se utiliza.
La psoriasis es una enfermedad de la piel cuya característica principal es la presencia de un sarpullido con manchas rojas y escamosas, que pueden llegar a picar mucho. Estas suelen localizarse en las rodillas, los codos, el tronco y el cuero cabelludo. Esta condición puede llegar a ser dolorosa, interferir en el sueño y dificultar la concentración.
Con el objetivo de visibilizar esta enfermedad cutánea, que afecta al bienestar y la autoestima de los pacientes, cada 29 de octubre se celebra el Día Mundial de la Psoriasis.
Cuando hablamos de psoriasis, la mayoría piensa en una enfermedad que solo afecta a la piel. Sin embargo, esta patología crónica puede tener consecuencias que van mucho más allá de lo que vemos a simple vista.
La psoriasis es una enfermedad inflamatoria que provoca la aparición de placas rojas cubiertas por escamas blanquecinas, especialmente en codos, rodillas, cuero cabelludo o espalda. Pero esta inflamación no se limita a la piel: también puede afectar a otros órganos y estructuras del cuerpo, como las articulaciones.
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización.
- Psoriasis Vulgar o en Placas: Es el tipo más frecuente (90% de los casos). Se caracteriza por placas eritematosas bien delimitadas, cubiertas de una gruesa capa de escamas plateada. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.
- Psoriasis Guttata o en Gotas: También se denomina psoriasis infantil, ya que a menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm.
- Psoriasis Pustulosa: Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
- Psoriasis Eritrodérmica: Es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.
- Psoriasis Inversa: Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario. Debido al aumento de humedad en estas zonas, las lesiones a menudo carecen de escamas.
- Psoriasis Ungueal: Afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %).
Las diferentes formas pueden coexistir en un mismo paciente. Por esta razón, es importante realizar un estudio médico para encontrar el diagnóstico concreto. De esta manera se puede identificar el tipo, o conjunto de tipos y la mejor línea de tratamiento para cada caso particular.
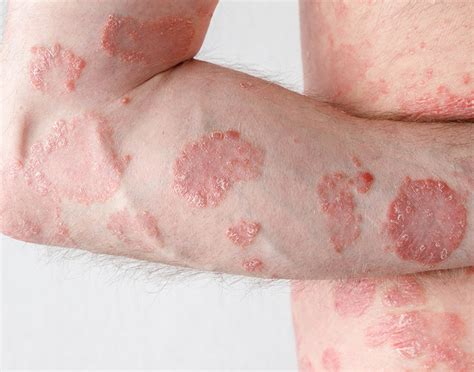
Psoriasis vulgar o psoriasis en placas.
Más Allá de la Piel: Afectación Sistémica
La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel.
De hecho, 1 de cada 3 personas con psoriasis puede desarrollar una forma llamada artritis psoriásica, que causa dolor, rigidez y dificultad para moverse.
La artritis psoriásica es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años). Existe una débil relación entre la gravedad de la psoriasis cutánea y la afectación articular. La inflamación articular se manifiesta con dolor, hinchazón, calor y dificultad de movimiento.
Además, se ha visto que los pacientes con psoriasis tienen más posibilidades de desarrollar hipertensión, hiperlipidemia, diabetes tipo 2, enfermedades coronarias o enfermedades inflamatorias intestinales que la población general. Estos datos podrían indicar que la inflamación no se limita a la piel, sino que tiene ramificaciones metabólicas que no se han descrito completamente. La investigación futura dirá cuáles son las rutas metabólicas por las que esto se produce.
Las enfermedades cardiovasculares son la causa principal de muerte de los pacientes con psoriasis. Por otro lado, muchos de los factores de riesgo cardiovascular ―como la diabetes mellitus, la hipertensión arterial, el síndrome metabólico y el consumo de tabaco― son más frecuentes en los pacientes con psoriasis.

Artritis psoriásica: inflamación y dolor en las articulaciones.
El impacto de la psoriasis en la calidad de vida de los pacientes es muy alto; por la afectación estética que tiene la psoriasis, por la incomodidad que causa (picores, sangrados al rascar, dolor) y por la afectación a la salud global (artritis que puede ser limitante, enfermedad cardiovascular, etc.). Se ha visto que los pacientes con psoriasis sufren más depresión o ansiedad que la población general, por lo que frente a un diagnóstico de la enfermedad es importante acompañar a la persona con psoriasis y no minimizar su situación diciendo que “solamente tiene un problemita de piel”.
Factores de Riesgo y Desencadenantes
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo.
- Genética: La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad.
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Ingesta de Alcohol: El consumo de alcohol es mayor en las personas con psoriasis.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
La psoriasis es una enfermedad que cursa con brotes, es decir, el paciente está bien, pero “algo” sucede y aparecen las placas, la rojez, el picor, o las pústulas. Identificar qué desencadena un brote en cada paciente permitirá controlar la frecuencia de los brotes; algunos de los desencadenantes más comunes son:
- Traumas en la piel como una quemadura solar, irritaciones, etc.
- Factores ambientales como la contaminación o el humo de tabaco.
- Medicamentos: ciertos medicamentos para el sistema cardiovascular, antifúngicos, o antiinflamatorios pueden causar o empeorar la psoriasis.
- Infecciones por estreptococos, estafilococo dorado, o algunos hongos.
Algunos son más fáciles de controlar que otros. En el caso particular de los medicamentos es importante hablar con el médico antes de abandonar la medicación; el médico te buscará un sustituto para que puedas seguir cuidando tu salud sin arriesgar un brote de psoriasis.

Diversos tratamientos para la psoriasis.
Tratamientos para la Psoriasis
La psoriasis ha contado con atención terapéutica especial desde los tiempos de los egipcios, y durante siglos fue objeto de la atención de curas milagrosas, según explica la AEDV. Ahora, en pleno siglo XXI, los tratamientos tienen el objetivo de detener la rápida proliferación de las células de la piel y eliminar las escamas.
“Hay distintos niveles de tratamiento para la psoriasis, y estos dependen mucho del grado de afectación que tiene la enfermedad”, explica para Estetic.es el doctor Miguel Sánchez Viera, dermatólogo del GEDET. Es importante distinguir entre psoriasis leves y muy localizadas y psoriasis severas y generalizadas.
Ahora, en pleno siglo XXI, los tratamientos tienen el objetivo de detener la rápida proliferación de las células de la piel y eliminar las escamas.
Como tratamiento oral de la psoriasis moderada y grave, se suelen utilizar terapias como la fototerapia, y se recurre al acitretino, un derivado de la vitamina A, así como a inmunosupresores como el metotrexate y la ciclosporina A.
Entre los brotes, como tratamiento de mantenimiento, se recomienda mantener la piel hidratada aplicando emulsiones hidratantes diariamente.
Tratamiento de la Psoriasis Leve
Dependerá de la extensión de la lesión y de la existencia o no de artritis, pero básicamente los tratamientos para la psoriasis suave en la piel pueden ser:
- Corticoides tópicos. Bajan la inflamación localmente y evita la proliferación de células en la zona tratada.
- Análogos de la vitamina D (calcipotriol). Aún se desconocen detalles de su funcionamiento, pero parece que regula la proliferación de queratinocitos.
- Inhibidores de la calcineurina (tacrolimus o pimecrolimus). Los inhibidores de la calcineurina bloquean la activación de células T, bajando localmente la actividad del sistema inmune.
- Queratolíticos (tazaroteno, ácido salicílico). Destruyen la queratina de la placa psoriática, afinando la piel. Muchas veces mejoran la absorción de otros principios activos.
- Fototerapia. Se ilumina la lesión con longitudes de onda determinadas para controlar la proliferación celular y la inflamación.
Estos tratamientos tópicos demoran entre 2-4 meses en hacer efecto, y es usual que el médico los combine y los rote para lograr un mejor resultado.
Tratamiento de la Psoriasis Moderada
Para la psoriasis moderada o severa se requiere el uso de fototerapia y de otros medicamentos:
- Tratamientos biológicos. Son anticuerpos (o derivados de anticuerpos) que bloquean específicamente a una molécula involucrada en la inflamación. Los grupos de moléculas que se utilizan en la psoriasis son los inhibidores del TNF-alfa, los inhibidores de la interleukina 12/23, los inhibidores de la interleukina 17 y los inhibidores de la interkeukina 23. Casi todos estos medicamentos se inyectan por vía subcutánea o intravenosa.
- Tratamientos sistémicos por vía oral. Son fármacos que han presentado buenos resultados al tratar la psoriasis, pero por sus efectos adversos es importante controlar al paciente de cerca mientras dura el tratamiento.
Medidas de Dieta e Higiene para Controlar la Psoriasis
La adecuada higiene de la piel ayuda a reducir la intensidad y la frecuencia de los brotes. Algunas cosas a considerar son:
- Higiene con agua tibia (no muy caliente) evitando jabones agresivos; mejor utilizar gel y champú específicos para la piel con psoriasis.
- Evitar guantes de crin o exfoliantes que raspen la piel.
- Utilizar productos hidratantes después de la ducha; en este caso también existen productos adaptados a la piel con psoriasis.
- Mantener las uñas limpias y bien recortadas para evitar lesiones en caso de rascado.
Todas estas acciones están encaminadas a tener la piel en buen estado, cómoda y nada tirante, evitando que aparezca un brote frente a estímulos que afectarían más a una piel reseca o lesionada. Además, una piel en buen estado responderá mejor a los tratamientos que le apliques. Tu farmacéutico puede ayudarte a escoger los productos más adecuados para tu caso.
Finalmente, es importante evitar el sobrepeso y la obesidad (índice de masa corporal mayor a 25 y 30 respectivamente). Perder peso se asocia con mejor calidad de vida, mejor estado de la piel y mejor pronóstico frente a la artritis psoriásica.
¿Por qué a veces el diagnóstico se retrasa?
La mayoría de los pacientes con psoriasis acuden al dermatólogo preocupados por las lesiones cutáneas, sin pensar que el dolor articular pueda estar relacionado.
Esto hace que, en muchos casos, la artritis psoriásica se diagnostique tarde, ya que el paciente no menciona los síntomas musculoesqueléticos o los atribuye a la edad, al cansancio o al ejercicio.
Cuanto más se retrasa el diagnóstico, mayor es el riesgo de daño articular permanente.
Qué hacer si sospechas artritis psoriásica: Si tienes psoriasis y notas alguno de estos síntomas, no los ignores. Cuéntaselo a tu dermatólogo o a tu médico de familia. Ellos valorarán tu caso y, si es necesario, te derivarán al reumatólogo para realizar estudios específicos.
El diagnóstico precoz es clave para:
- Evitar daños articulares irreversibles.
- Reducir la inflamación y el dolor.
- Mejorar tu calidad de vida.
El Día Mundial de la Psoriasis
Con motivo del Día Mundial de la Psoriasis (29 de octubre), desde Clínica Jaime Vilar queremos ayudar a comprender mejor esta enfermedad y su impacto en todo el cuerpo, especialmente cuando se asocia con dolor o inflamación en las articulaciones.
En este Día Mundial de la Psoriasis, desde Clínica Jaime Vilar queremos recordarte que cuidar tu piel también es cuidar tu salud.
Acción Psoriasis: Campaña de Sensibilización
En esta línea, Acción Psoriasis ha presentado en Córdoba su campaña de sensibilización Domina la psoriasis, con el objetivo de dar visibilidad a esta dimensión compleja de la enfermedad y destacar la importancia de impulsar modelos de atención sanitaria integrados, donde dermatología, reumatología, psicología, farmacia, cardiología y atención primaria trabajen de forma conjunta.
Esta campaña ha sido presentada en el Colegio de Farmacéuticos de Córdoba por Montserrat Ginés, vicepresidenta de Acción Psoriasis y paciente de psoriasis y artritis psoriásica; Santiago Alfonso, director de Acción Psoriasis; José Carlos Moreno, presidente de honor de la Academia Española de Dermatología y Venereología; Rafael Casaño, presidente del Colegio Oficial de Farmacéuticos de Córdoba, y Elena Grande, vocal de dermofarmacia del Colegio Farmacéutico.
Para la vicepresidenta de Acción Psoriasis, Montserrat Ginés, paciente de psoriasis y artritis psoriásica, esta campaña destaca la importancia de visibilizar el impacto real de esta enfermedad: "La psoriasis no es contagiosa y no es solo una afección cutánea; es una condición que atraviesa la vida de quienes la padecen, afectando su trabajo, sus relaciones y su bienestar emocional. Este Día Mundial no es solo una campaña, sino un grito urgente para derribar el estigma, romper el silencio y exigir una atención médica y social a la altura del sufrimiento invisible que viven miles de personas. En Acción Psoriasis no solo representamos a los pacientes: trabajamos para que su voz se escuche con fuerza donde se toman decisiones".
Por su parte, el presidente del Colegio de Farmacéuticos de Córdoba, Rafael Casaño, ha recalcado que "los farmacéuticos somos los profesionales sanitarios de mayor proximidad a los pacientes con psoriasis, al que ofrecemos ayuda y atención desde las farmacias comunitarias y a las que pueden acudir para la resolución de sus dudas en el día a día, sobre todo en cuestiones sobre la adherencia y el seguimiento de los tratamientos, o en su uso correcto. El seguimiento ofrecido por el farmacéutico puede contribuir en gran medida a fomentar esa adherencia, y ayudar a ofrecer una solución cuando el paciente no está respondiendo al tratamiento. Además, somos expertos en dermofarmacia, con lo cual también tenemos amplios conocimientos en aspectos como el cuidado de la piel y su correcta hidratación".
La iniciativa llega, además, en un momento clave, tras la publicación de los resultados del estudio MAPA, elaborado por Acción Psoriasis, que revela importantes carencias en el abordaje multidisciplinar actual:
- 1 de cada 4 pacientes no está satisfecho con la atención que recibe.
- El 34 % afirma no tener acceso a una unidad multidisciplinar.
- Un 31 % desconoce si en su centro sanitario existe una unidad de este tipo.
- Y casi 1 de cada 5 pacientes se siente poco o nada implicado en el manejo de su enfermedad.
Estos datos muestran la necesidad urgente de mejorar la coordinación entre especialidades y de fomentar una mayor participación del paciente en la toma de decisiones sobre su tratamiento.
El llamado "efecto dominó" refleja cómo la inflamación propia de la psoriasis no se limita a la superficie cutánea, sino que puede abrir la puerta a comorbilidades graves como artritis psoriásica, diabetes, enfermedades cardiovasculares o trastornos de salud mental como la depresión.
Estudio sobre el Impacto de la Psoriasis
Un estudio de corte transversal sobre el impacto de la psoriasis en la calidad de vida de los pacientes afectados, mediante un cuestionario enviado a su domicilio, reveló que la psoriasis afecta a las actividades sociales y laborales del paciente. Además ejerce una influencia negativa en su estado psicoemotivo, ya que constituye una causa importante de estrés e inseguridad.
Los resultados de esta encuesta ponen de manifiesto que la psoriasis afecta a las actividades sociales y laborales del paciente. Además ejerce una influencia negativa en su estado psicoemotivo, ya que constituye una causa importante de estrés e inseguridad.
Más del 70% de los encuestados indicó estar descontento con el tratamiento y consideró que su médico no le proporcionaba el tratamiento más eficaz. Este estudio refleja que existe una discordancia entre la opinión del médico y del paciente en relación con la percepción de gravedad de la psoriasis.
Los enfermos españoles de psoriasis reclaman una mayor comprensión por parte de sus médicos y reivindican un tratamiento eficaz y de fácil aplicación que permita la curación de su enfermedad o al menos una clara y rápida mejoría.
Tabla 1: Prevalencia de la Psoriasis a Nivel Mundial
| Grupo de Edad | Prevalencia Mundial Estimada |
|---|---|
| Adultos | 0.5 % al 11.4 % |
| Niños | 0 % al 1.4 % |