La psoriasis es una enfermedad inflamatoria crónica de la piel que afecta a millones de personas en todo el mundo. Si bien se conocen factores genéticos e inmunológicos que contribuyen a su desarrollo, cada vez hay más evidencia que sugiere que las causas psicológicas también juegan un papel importante.
¿Sabías que la psoriasis puede tener un origen psicosomático? La piel, siendo el órgano más grande de nuestro cuerpo, expresa sensaciones de miedo, temor, ira, rabia o vergüenza. A su vez, la piel nos permite sentir caricias, dolor, frío, calor...
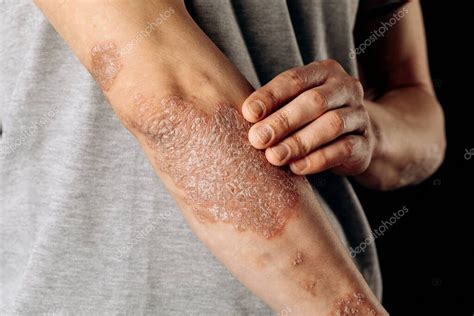
Psoriasis en el codo.
El Enfoque Psicosomático de la Psoriasis
Ida Macalpine considera que la reacción psicosomática que se expresa a través de la piel se caracteriza por:
- Ser una angustia de tipo psicótico, de origen no especificado.
- Una forma de defensa ante una angustia muy profunda que puede tomar la forma de rabia.
- La rabia como emoción defensiva solo se manifiesta en parte, siendo encubierta y desplazada a la piel como síntoma psicosomático.
Clasificación de los Trastornos Dermatológicos
Blanch, basándose en la etiología, considera que existen dos tipos de trastornos:
- Enfermedades psiquiátricas primarias que cursan clínicamente con síntomas dermatológicos claramente manifiestos. Dentro de este tipo están:
- Delirio de parasitación
- Dermatitis facticia o dermatosis autoprovocada
- Tricotilomanía
- Trastorno dismórfico corporal
- Trastornos obsesivos y fobias
- Enfermedades dermatológicas que curan clínicamente con síntomas psiquiátricos/psicológicos asociados.
Factores Psicológicos que Desencadenan la Psoriasis
La base de los trastornos dermatológicos se encuentra, principalmente, en un acontecimiento o serie de acontecimientos sufridos a lo largo de la vida del paciente. En la mayoría de los casos tiene relación directa con la sobreprotección sufrida en la edad infantil.
- Protección materna excesiva acompañada de distanciamiento emocional.
- Su Yo deposita masivamente los núcleos agresivos en el síntoma dermatológico.
La falta de cariño, de unas bases o normas de conducta, la sensación de no poder expresar libremente los sentimientos, o no aprender como hacerlo de forma correcta, son solo, otros ejemplos de posibles estímulos que desencadenan en un trastorno dermatológico.
No todos los pacientes que sufren algunos de los estímulos señalados desencadenan en consecuencias que afecten a su salud psicológica y física, el desarrollar trastornos va íntimamente relacionado con las características personales de cada uno. Si somos personas sensibles, sin recursos sociales, con personalidad depresiva o ansiosa, seremos mas vulnerables a sufrir trastornos del estado de ánimo, de personalidad...
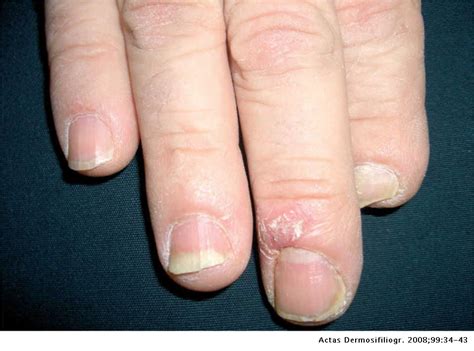
Psoriasis ungueal.
Causas emocionales de la psoriasis - Enric Corbera Institute
El Impacto Psicosocial de la Psoriasis
Más interesante aún es analizar el impacto que la psoriasis genera a nivel personal y social (vestimenta, deportes), emocional (relaciones afectivas y sexuales) y vocacional (bajas laborales, despidos) en el individuo afecto. La modificación de la imagen corporal que conlleva, con el consiguiente estigma social, conduce a una situación diaria de estrés que será crónico y recurrente.
Instrumentos para Medir el Estrés en Pacientes con Psoriasis
Al igual que disponemos de un parámetro para calcular la extensión de las placas de psoriasis (PASI), se han ideado en los últimos años unos índices similares con la intención de cuantificar el grado de estrés relacionado con la psoriasis.
Gupta y Gupta publican el Psoriasis Life Stress Inventory (PLSI), que consta de 15 puntos en los que se evalúan de 0 (nunca) a 4 (muchas veces) las modificaciones en actividades cotidianas, laborales y de relaciones personales condicionadas por la enfermedad; así, por ejemplo, el 52,4% de los encuestados (n = 217) refiere que muchas veces ha dejado de ir a baños públicos en compañía de otras personas y el 36,7% ha creído muchas veces que el resto de la población ha relacionado su dermatosis con el sida, la lepra o una enfermedad venérea. En función de los resultados obtenidos, se extrae el valor numérico del PLSI, que oscila entre 0 y 45; una puntuación superior a 10 indica un alto PLSI. En otros estudios se han empleado otras mediciones psicológicas como son el GAS (Global Assessment Scale) y el PDI (Psoriasis Disability Index), que es similar al PLSI. Asimismo, otros autores han confeccionado ellos mismos las encuestras con las que han evaluado la relación entre la psoriasis y el estado psicológico. Muy interesante es el parámetro SPI (Salford Psoriasis Index), en el que se combinan signos físicos con síntomas físicos.
Tratamiento Psicológico de la Psoriasis
A la hora de tratar a estos pacientes es muy importante lograr aislar el núcleo melancólico de la personalidad. La base de trabajo en la mayoría de los casos que llegan a consulta parten de realizar un profundo estudio sobre la vida del paciente. De ella podemos extraer información esencial para establecer las pautas de trabajo y así poder abordar el tema de forma ordenada, directa y eficaz.
Partiendo de la clasificación realizada por Blanch, los pacientes que presentan trastornos dermatológicos poseen síntomas depresivos y de ansiedad, unos debido al aislamiento social al que se someten, por vergüenza de su aspecto, por evitar comentarios sobre su persona, por inseguridad en las relaciones sociales....
La psoriasis afecta a la piel, lo que la convierte en una enfermedad “visible”. Además, por su posible impacto sobre las actividades cotidianas, personales, familiares y laborales, quienes la padecen pueden desarrollar ansiedad y depresión. Por eso, las intervenciones psicológicas (visitas al psicólogo o al psiquiatra) pueden ser útiles para mejorar la calidad de vida y complementar el tratamiento dermatológico cuando sea necesario.
Aunque muchas personas son capaces de sobrellevar la psoriasis, para otras, la visibilidad de las lesiones puede causar angustia y provocar que se aíslen socialmente. El factor psicológico en las personas con psoriasis (la ansiedad, el estrés o la depresión) influyen mucho, además, en la psoriasis, por lo que, a veces, los brotes van precedidos de problemas personales, familiares o laborales.
Es conocido que, junto a la base genética necesaria, se precisa una serie de factores ambientales para el desencadenamiento y/o perpetuación de la psoriasis. Entre ellos destacan los traumatismos, ciertos fármacos, infecciones, cambios hormonales y el estrés o los trastornos psicoemocionales.
En otros estudios similares ha quedado objetivado que factores tan diversos como los problemas de pareja, financieros, ansiedad o una depresión son de gran importancia en la exacerbación de la psoriasis en el 40%-80% de los casos. Se ha descrito que los pacientes psoriásicos tienen un elevado índice de ansiedad, tendencia a la frustración y falta de exteriorización de su agresividad. Asimismo, durante la exposición a una situación dificultosa como puedan ser los ejercicios aritméticos, los pacientes psoriásicos manifiestan un nivel de estrés superior a los no psoriásicos. Para muchos autores son las vivencias personales cotidianas, crónicas y recurrentes, de «bajo nivel de estrés», las que desencadenan la psoriasis, en comparación con las vivencias mayores, más intensas y agudas. Junto a estas características psicológicas peculiares de los pacientes psoriásicos se ha descrito una tendencia a la obsesionabilidad, así como a los sentimientos de estigmatización. Todo ello ha llevado a especular sobre un perfil de personalidad específico para los individuos con psoriasis.
| Estrategia | Descripción |
|---|---|
| Ejercicios de respiración | Técnicas para reducir la tensión y promover la relajación. |
| Reconocimiento de pensamientos negativos | Identificar y modificar patrones de pensamiento que contribuyen a la ansiedad. |
| Apoyo social | Participar en grupos de apoyo o buscar conexión con personas que comprendan la condición. |
| Descanso adecuado | Asegurar un sueño de calidad para reducir el impacto del estrés en el cuerpo. |
| Servicios de salud mental | Consultar a un psicólogo o psiquiatra para abordar el estrés y la ansiedad relacionados con la psoriasis. |
En 1990, Farber et al describen dos pacientes con psoriasis en los cuales el traumatismo quirúrgico de los nervios cutáneos conllevó una desaparición de las placas psoriásicas a nivel del mismo; para los autores, la integridad de los nervios es necesaria para el mantenimiento o desencadenamiento de la psoriasis, en individuos genéticamente predispuestos, a través de la liberación de neuropéptidos, en especial la sustancia P (inflamación neurogénica). Los neuropéptidos liberados a través de los nervios sensitivos actúan, a través de receptores específicos, en las células del sistema inmune (linfocitos, dendrocitos dérmicos y macrófagos) e inducen la proliferación de queratinocitos. Se ha demostrado en animales que el estrés promueve la liberación de múltiples neuropéptidos en el sistema nervioso central y periférico. Esta fascinante interconexión entre la piel, el sistema inmune y el sistema nervioso ha generado los términos de sistema neuroinmunocutáneo y psiconeuroinmunología.
Aprende a vivir mejor con psoriasis. La dificultad para relacionarse es una de las consecuencias de la psoriasis más frecuentes y afecta a todos los tipos de vínculos, tanto sociales como profesionales, familiares, amistosos y amorosos. La ansiedad, el estrés y la depresión también pueden asociarse con la psoriasis. En algunos casos, se desarrolla un comportamiento adictivo con respecto al tabaco, el alcohol u otras drogas. Esto es muy negativo, no solo para la persona, sino también para la enfermedad, ya que sustancias tóxicas como el alcohol y el tabaco son factores que favorecen los brotes de psoriasis.
Desafortunadamente, el impacto psicológico de la psoriasis sigue subestimándose, tanto por el público en general como por las personas directamente afectadas, es decir, el enfermo y su entorno cercano.
Podemos percibir en los demás un aire de interrogante, o incluso malicioso o lleno de piedad. ¡Y esto no es de mucha ayuda a la hora de sentirse mejor con uno mismo! Algunas miradas se vuelven difíciles de soportar, así que preferimos evitar ciertas situaciones, para no tener que justificarnos, explicando por qué tenemos la piel roja o por qué nos rascamos.
Ante esta situación, solo nos queda una solución: romper el aislamiento y hablar del tema para salir del círculo vicioso en el que corremos el riesgo de encerrarnos poco a poco, entre la psoriasis que aparece y el estado de ánimo que flaquea. Hablar con nuestros seres queridos, con profesionales de la salud o con otros miembros de una asociación de pacientes es útil para aprender a vivir con las consecuencias de la psoriasis a diario. Apoyarse en todas estas personas ayuda a entrar en un proceso de aceptación de la enfermedad. Esta aceptación, también llamada resiliencia en psicología, puede incluso tener un impacto visible en los síntomas y mejorar la calidad de vida.
En cambio, asociar psicología y psoriasis en una misma frase no significa que la psoriasis sea una enfermedad de tipo psicológico o psiquiátrico.
tags: #les #causes #psychologiques #du #psoriasis