La linfadenectomía inguinal es la técnica quirúrgica que consiste en la exéresis de los ganglios linfáticos en la región o triángulo femoral de Scarpa. Aunque las indicaciones de la linfadenectomía inguinal son reducidas, sigue siendo pilar fundamental del tratamiento de las metástasis ganglionares del melanoma.
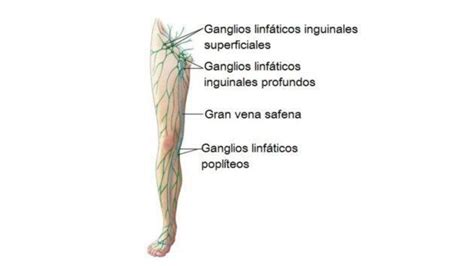
Sin embargo, la linfadenectomía inguinal abierta comporta una importante morbilidad asociada, lo que sigue siendo un problema para el abordaje quirúrgico convencional. A pesar de que este es el manejo recomendado, no está exento de complicaciones, teniendo una morbilidad de entre 24 y 87% con complicaciones posquirúrgicas como infección y dehiscencia de herida quirúrgica, necrosis de colgajo cutáneo, linfedema o linfocele; incluso una mortalidad relacionada directamente con el procedimiento de entre el 1-3%.
La linfadenectomía inguinal videoendoscópica parece ser una nueva y atractiva técnica con menor morbilidad que el abordaje abierto. El objetivo de este trabajo es reportar nuestra técnica de linfadenectomía inguinal videoendoscópica para el tratamiento del cáncer de vulva.
Caso Clínico
Presentamos el caso de una paciente mujer de 27 años, fototipo II, antecedente de exéresis de nevus de Spitz en cara posterior de pierna derecha en 2017. Derivada a CCEE de Dermatología por crecimiento progresivo de nevus en cara posterior de pierna izquierda. Tras biopsia en consulta, anatomía patológica compatible con melanoma tipo extensión superficial, no ulcerado, Breslow 1,9 mm con permeación linfática tumoral.
Se realiza ampliación de márgenes y BSGC izquierdo sin afectación tumoral. Seguimiento en consulta y ecografía inguinal bianual. En ecografía de agostos de 2022, adenopatía en ingle izquierda. BAG compatible con metástasis ganglionar de melanoma. Se decide en Comité de Tumores linfadenectomía inguinal izquierda. Tras valoración quirúrgica y antecedente de queloide y dehiscencia previa en zona de ganglio centinela, se decide abordaje videoendoscópico.
Linfadenectomía Inguinal Videoendoscópica: Una Alternativa Menos Invasiva
El abordaje videoendoscópico iniciado por urólogos en el tratamiento del cáncer de pene, permite realizar la misma linfadenectomía a nivel oncológico reduciendo en gran parte las complicaciones, sobre todo, las relacionadas con la herida quirúrgica. No se ha demostrado clara mejoría a nivel del seroma posquirúrgico. Cada vez existen más series que comprueban la fiabilidad de esta técnica e incluso en la actualidad, ya existen múltiples casos de abordaje robótico.
El cáncer de vulva es el cuarto tumor ginecológico más frecuente ya que representa el 5-8% de todas las patologías malignas del tracto genital femenino. La incidencia del cáncer de vulva está en aumento posiblemente debido a la mayor expectativa de vida de las pacientes en las sociedades desarrolladas.
La diseminación linfática hacia los ganglios inguinales y femorales es la principal vía de invasión en los estadios iniciales de cáncer vulvar. El estado de estos nódulos linfáticos es claramente el factor pronóstico más importante en el cáncer de vulva. El manejo actual del cáncer de vulva está basado principalmente en la extensión de la enfermedad.
Comprende la resección completa del tumor primario con unos márgenes de seguridad adecuados y la linfadenectomía inguinal. La linfadenectomía inguinal abierta comporta una importante morbilidad asociada, lo que sigue siendo un problema para el abordaje quirúrgico convencional.
Se trata de una paciente de 78 años de edad remitida a nuestro centro tras haberle sido extirpada una lesión vulvar con el resultado anatomopatológico de carcinoma escamoso de vulva con infiltración estromal mayor de 1mm (estadio FIGO Ib). El comité de tumores ginecológicos decide, tras realizar una tomografía computarizada (TC) y descartar extensión de la lesión, la realización de una linfadenectomía inguinal bilateral. Se descarta la realización del ganglio centinela ya que se había extirpado el tumor vulvar previamente y se decide realizar una linfadenectomía inguinal bilateral laparoscópica.
Técnica Quirúrgica
Bajo anestesia general, se colocó a la paciente en decúbito supino, en abducción y con una leve rotación externa de ambas piernas. Se realizó el marcado del triángulo femoral con el fin de realizar una correcta colocación de los trocares y facilitar la delimitación de la zona de disección (fig. 1). El ayudante se colocó en la parte externa del campo operatorio y el cirujano entre las piernas de la paciente.
Se procedió a realizar la primera incisión de 15mm, 2cm distal del vértice inferior del triángulo femoral. Se disecó el tejido subcutáneo hasta la fascia de Scarpa con la ayuda del dedo 4-5cm alrededor de la incisión anterior para crear un espacio y se colocó un trocar de Hasson de 12mm. A través de él se insufló CO2 a 12mmHg. Bajo visión directa se procedió a la colocación de 2 trocares accesorios de 5mm a 4cm en sentido proximal medial y lateral a la primera incisión (fig. 2).
Se desarrolló el espacio de trabajo entre la fascia muscular y el tejido celular subcutáneo. Se procedió a la disección e identificación de las estructuras que marcaron los límites anatómicos de la disección del tejido linfático, tomando como límite medial el músculo aductor largo y lateral el músculo Sartorius (fig. 3). Estos límites se comprobaron por transiluminación a través de las marcas realizadas al inicio de la cirugía en la piel.
Se procedió a la disección del tejido linfático de manera retrógrada con Ligasure (Covidien, Dublín, Irlanda) previa localización de la vena safena iniciando la misma en el vértice del triángulo femoral hacia la fosa oval. Se disecó la vena safena y su tronco principal fue preservado (fig. 4).
Se procedió a la extracción del tejido ganglionar a través del trocar de 12mm con una bolsa de extracción de piezas quirúrgicas y se verificó la hemostasia (fig. 5). Se colocó un drenaje cerrado tipo Jackson-Pratt. Se dejó un vendaje compresivo elástico durante las 24 primeras horas y se inició de manera precoz la deambulación.
El tiempo quirúrgico fue de 140 minutos y el volumen de sangrado de 50mL. No ocurrieron complicaciones operatorias. La paciente cursó con adecuada evolución postoperatoria y se procedió al alta hospitalaria a las 24 horas de la cirugía. Los drenajes fueron retirados al séptimo día tras la cirugía.
El estudio posterior de los ganglios extraídos fue negativo. En el control al mes y a los 3 meses tras la cirugía no se encontró ningún edema vulvar, linfedema ni linfocele.
El carcinoma escamoso de vulva es una patología con pronóstico desfavorable en los casos metastásicos, siendo el tratamiento quirúrgico la piedra angular para la curación de pacientes con enfermedad localizada y con diseminación linfática locorregional. El manejo quirúrgico es complejo y la linfadenectomía inguinal permanece como parte integral del tratamiento porque mejora el pronóstico de las pacientes, sobre todo en pacientes en los que la realización del ganglio centinela no está indicada como fue nuestro caso.
La supervivencia es del 96% en pacientes con ganglios inguinales negativos, frente al 80% en pacientes con uno o 2 ganglios positivos y del 12% en pacientes con más de 2 ganglios positivos.
Con el objetivo de disminuir la alta tasa de complicaciones quirúrgicas reportada, sin comprometer la radicalidad del procedimiento o afectar a las tasas de supervivencia y recurrencia, se han introducido diferentes modificaciones a la técnica de la linfadenectomía inguinal abierta. La detección del ganglio centinela disminuye la tasa de complicaciones locales respecto a la realización de la linfadenectomía inguinal reglada.
La aplicación de la linfadenectomía inguinal videoendoscópica para la linfadenectomía inguinal fue descrita por primera vez por Mathevet el al. quienes reportaron una baja tasa de complicaciones. Otros autores posteriormente han reportado igualmente menor morbilidad de la linfadenectomía inguinal videoendoscópica frente al abordaje abierto.
En nuestro caso, la vena safena fue preservada sin presentar ninguna complicación postoperatoria ni a los 3 meses de seguimiento. Zhang et al. publicó en su estudio una mayor tasa de linfedema, feblitis y alteraciones sensoriales en las pacientes con ligadura de la vena safena. Sin embargo, otros autores han demostrado que la ligadura de la vena safena no aumenta la aparición de linfedema en las extremidades.
Complicaciones de la Linfadenectomía Inguinal
A pesar de que la linfadenectomía inguinal es el procedimiento recomendado, no está exento de complicaciones. Tiene una morbilidad reportada entre 17-39%, presentando infección (3-27%), dehiscencia de la herida (17-31%), linfedema o linfocele (28-39%) e incluso una mortalidad relacionada con el procedimiento del 1-3%.
| Complicación | Rango de Incidencia |
|---|---|
| Infección | 3-27% |
| Dehiscencia de la Herida | 17-31% |
| Linfedema o Linfocele | 28-39% |
| Mortalidad Relacionada al Procedimiento | 1-3% |
La linfadenectomía inguinal videoendoscópica en pacientes con cáncer de vulva puede reducir la morbilidad del abordaje quirúrgico convencional.
Aunque los resultados a corto plazo de la linfadenectomía inguinal videoendoscópica para el cáncer de vulva son alentadores, se requiere una serie más grande, con un seguimiento más prolongado para evaluar completamente la eficacia terapéutica de la técnica ya que esta es una nueva técnica en desarrollo.
WEBINAR. LINFADENECTOMIA INGUINAL VIDEO-ENDOSCOPICA
tags: #linfadenectomia #inguinal #melanoma