La piel, ese órgano maravilloso que nos protege y nos conecta con el mundo exterior, a veces, nos intenta enviar mensajes y debemos estar pendiente. El melanoma es un tumor cutáneo maligno que deriva de los melanocitos, que son las células que fabrican el pigmento de la piel. Es el tipo de cáncer de piel más agresivo y puede aparecer en cualquier localización del cuerpo, incluyendo las palmas de las manos, las plantas de los pies y el cuero cabelludo.
El melanoma es una lesión que deriva de los melanocitos que son las células encargadas de producir el pigmento de la piel. El melanoma se origina en la superficie de la piel, por lo que es fácil de detectar. El melanoma puede darse en cualquier persona.
Fuente: Centers for Disease Control and Prevention (CDC)
¿Qué es un lunar con relieve?
La presencia de lunares con relieve, también conocidos como nevus, son pequeñas protuberancias en la piel. Su color puede variar y es muy importante prestar atención a cualquier cambio en su forma o tamaño. Un lunar es una acumulación de melanocitos, puede ser plano o ligeramente elevado. Una verruga es causada por el virus del papiloma humano, tienen una textura áspera y pueden sobresalir.
Factores de Riesgo del Melanoma
Las personas que tienen mayor predisposición a presentar esta lesión son las personas de piel clara y las que han tenido con frecuencia quemaduras solares. El riego de presentar melanoma tiene también un carácter genético. Otros factores de riesgo de melanoma son las personas con más de 50 lunares (la media de lunares por persona es de unos 30) y las personas que tienen nevus displásicos (atípicos) que son lunares de forma y color irregular. El hecho de tener antecedentes familiares de melanoma aumenta el riesgo.
El riesgo de sufrir un melanoma se relaciona básicamente con las quemaduras solares, sobre todo las que tienen lugar en los primeros 20 años de vida, cuando la piel es más susceptible al daño solar. El riesgo aumenta en personas con fototipo de piel clara (fototipos II y III), con ojos azules y que se pigmentan poco tras la exposición solar.
Los principales factores que aumentan el riesgo de desarrollar melanoma son el tipo de piel (fototipos I y II) y el aumento de la exposición al sol. La acción solar sobre la piel es todavía más nociva si el exceso de exposición se produce en la infancia y la adolescencia. La luz solar contiene rayos ultravioleta (UV) que pueden afectar a la piel. Hay dos tipos principales de UV - rayos ultravioleta A (UVA) y ultravioleta B (UVB). Tanto los rayos UVA y UVB dañan la piel con el tiempo. Las fuentes artificiales de luz, tales como lámparas solares y camillas de bronceado, también pueden aumentar su riesgo de desarrollar melanoma.
Entre un 5 y un 10% de los pacientes con melanoma tienen historia familiar de melanoma o han desarrollado un segundo melanoma. Se han identificado varios genes implicados en la aparición del melanoma.
Las personas que ya han tenido un melanoma tienen más probabilidades de desarrollar un segundo a lo largo de su vida.
Localización del Melanoma
El melanoma puede aparecer en cualquier parte de la piel o de las uñas, excepcionalmente puede aparecer en zonas no expuestas al sol como son los ojos, la mucosa genital o el tubo digestivo. En las mujeres es más frecuente en las piernas y en los hombres en la espalda. Puede aparecer sobre un lunar o aparecer en la piel normal.
En los hombres, los melanomas se localizan, generalmente, en el tronco, en la cabeza y en el cuello, mientras que en las mujeres, el melanoma generalmente se localiza en los brazos y las piernas. En raras ocasiones también puede aparecer en mucosas y otras áreas, como los ojos, la boca, región genital, el intestino grueso y otros órganos internos.
En los hombres, el melanoma suele aparecer, con mayor frecuencia, en la zona comprendida entre los hombros y las caderas, en el cuello o en la cabeza, mientras que entre las mujeres se localiza con mayor frecuencia en los brazos y piernas.
Sí. Aunque la radiación UV es uno de los principales desencadenantes, los melanomas también pueden desarrollarse en áreas sin exposición solar directa, como el cuero cabelludo bajo el pelo, plantas de los pies, palmas de las manos, uñas o mucosas.
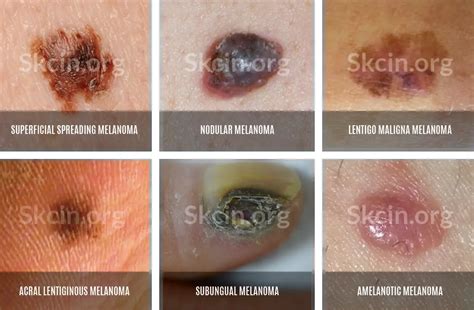
Tipos de Melanoma
Básicamente existen cuatro tipos de melanomas que son:
- Melanoma “in situ”: es el melanoma localizado en la zona superficial de la piel, su extirpación produce una curación de prácticamente el 100% en todos los casos.
- Melanoma de extensión superficial: es un melanoma de crecimiento lento y que actualmente suele diagnosticarse en fases iniciales. La forma más frecuente de melanoma de la piel, que suele aparecer en zonas expuestas de manera ocasional al sol, como, por ejemplo, las piernas, en el caso de las mujeres o la espalda, en el caso de los hombres.
- Melanoma nodular: es un melanoma de crecimiento rápido (en meses) y que se diagnostica en general en fases avanzadas. Se trata del segundo tipo de melanoma más frecuente y desde el principio tiene un crecimiento vertical, que se caracteriza por invadir las capas más profundas de la piel.
- Lentigo maligno melanoma: Suele presentarse sobre piel expuesta al sol durante años. Las lesiones de melanoma sobre lentigo maligno pueden tener muchos años de evolución. Aparece generalmente en la cara, sobre piel en la que ha habido una exposición solar crónica (esto es, dañada por el sol).
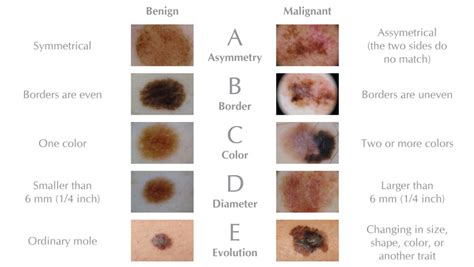
El ABCDE del Melanoma
Pero hay signos que pueden servirnos de ayuda a la hora de detectar si el lunar que tenemos puede llegar a ser maligno o ya lo es. Es importante, para poder tener un diagnóstico precoz del cáncer de piel, autoexplorarnos y vigilar algunos cambios que pueden producirse en nuestros lunares y manchas. Para hacer una buena autoexploración y diferencias entre lunar y melanoma, hay cinco puntos clave que debemos tener en cuenta en una lesión cutánea, esto es lo que se conoce como el ABCDE del cáncer de piel.
La regla del ABCDE es útil para el diagnóstico precoz del melanoma:
- A - Asimetría: las manchas, pecas o lunares muy asimétricos tienen más probabilidad de ser malignos. Cuando una parte del lunar es de distinto tamaño y forma que la otra.
- B - Bordes irregulares: los melanomas o lunares malignos suelen tener los bordes irregulares. Cuando el contorno es irregular.
- C - Colores variados: un lunar con más de 2 o 3 colores tiene un riesgo mayor de ser maligno. Cuando aparece diversidad de colores y tonos (marrones, negros, rojos, azulados) o cambian de color. Los melanomas presentan una mezcla de dos o más colores.
- D - Diámetro: los lunares de más de 6 mm de diámetro suponen un mayor peligro de ser un melanoma. Cuando se nota una variación en el tamaño del lunar, pero sobre todo especial atención cuando la lesión supere los 6 mm.
- E - Evolución: los lunares benignos cambian poco a lo largo de los años, y si lo hacen, suele ser de forma muy progresiva. Cuando se perciban otras modificaciones o cambios en el aspecto, la forma o relieve; o la piel de la superficie adquiera una textura seca o escamosa; o el lunar se endurezca, sangre o permita la salida de líquido. La elevación de la lesión.
En general, es aconsejable acudir al dermatólogo cuando detectamos la presencia de una mancha nueva en la piel o un cambio importante en algún lunar previo, sobre todo si presenta una zona total o parcialmente negra, si sangra o si presenta alguna herida en la superficie.
Fuente: Freepik
Este listado puede darnos pistas por lo que, si se detecta alguno de estos síntomas, el mejor consejo es que acudas a un dermatólogo lo antes posible. En caso de melanoma detectado en estados iniciales, la tasa de supervivencia supera el 90%.
Melanoma: qué es y cómo identificarlo
Diagnóstico del Melanoma
Sin duda, la mejor forma de saber si un lunar o una mancha es peligrosa es consultando al dermatólogo.
El médico de familia le examinará la piel y decidirá si necesita ser evaluado por el especialista en dermatología. El dermatólogo, tras realizar la exploración puede fotografiar la lesión y valorar la necesidad de realizar una dermatoscopia y una biopsia posterior.
La dermatoscopia (también denominada dermoscopia o epiluminiscencia) es una técnica diagnóstica no invasiva útil para el estudio de lesiones pigmentadas y no pigmentadas. Con esta técnica se puede realizar el análisis de estructuras que no son visibles a simple vista y que permiten un diagnóstico certero en muchas ocasiones. Consiste en la observación de la lesión sospechosa a través de una lente de aumento. Con esta técnica se puede determinar si las lesiones melanocíticas (nevus o lunares) y las no melanocíticas deben o no ser biopsiadas o extirpadas.
Si el dermatólogo decide que un lunar de apariencia sospechosa pudiera ser un posible melanoma le realizará una biopsia. Esta es una operación pequeña, donde se quita el lunar sospechoso de la piel para que pueda ser estudiado bajo un microscopio. Con esta exploración se obtiene el diagnóstico de confirmación. En caso de confirmación del cáncer, por lo general se necesitará comprobar la extensión del tumor complementando la exploración con radiografías, ecografías o escáner si fuera necesario.
Si el melanoma se extiende, por lo general se iniciará la difusión a través del sistema linfático pudiéndose localizar en los ganglios próximos. Si la lesión se localiza en el brazo lo más frecuente es que se propague, en primer lugar, a los ganglios linfáticos de la axila, mientras que un melanoma en la pierna lo más a menudo se propaga a los ganglios en la ingle. La biopsia del ganglio centinela es una prueba para determinar si cantidades microscópicas de melanoma podrían haberse propagado a los ganglios linfáticos. Si el ganglio centinela está libre de melanoma, es muy poco probable que estén afectados otros ganglios linfáticos.
Tratamiento del Melanoma
El tratamiento del melanoma es básicamente quirúrgico y consiste en realizar una escisión de la lesión con un margen de seguridad. El tratamiento fundamental (y en muchas ocasiones el único necesario) es la cirugía, que implique una extirpación completa del tumor con unos márgenes adecuados.
La clave para el tratamiento del melanoma es el reconocimiento temprano de los síntomas. Las lesiones sospechosas deben extirparse siempre que sea posible. El tratamiento quirúrgico loco-regional es el tratamiento de elección consiste en extirpar las células cancerosas y el tejido circundante. La cantidad de tejido normal que se decida extirpar dependerá fundamentalmente de la profundidad del melanoma. Si el cáncer se ha diseminado a ganglios linfáticos cercanos, posiblemente también sea necesario extirparlos.
Para los pacientes con melanoma que se haya diseminado más allá de la piel y afecte a los ganglios linfáticos cercanos o a otros órganos, el tratamiento consistirá, generalmente, en disminuir el tamaño del tumor y mejorar los síntomas. La radioterapia completará el tratamiento en casos de afectación de múltiples nódulos, afectación también de tejidos fuera de los nódulos y cuando la localización sea la cabeza o el cuello.
Antes de decidir el tratamiento idóneo, es preciso tener en cuenta: el grado de desarrollo del melanoma y su posible diseminación así como el estado general del paciente. En función del estadio clínico en el que se encuentre el melanoma podemos hablar de enfermedad localizada (estadios I y II), afectación ganglionar y regional (estadio III) y metástasis a distancia (estadio IV).
Y en melanomas en fase avanzada se puede utilizar quimioterapia, radioterapia o inmunoterapia.
Etapas del Melanoma
- Etapa 0 - El melanoma está en la superficie de la piel.
- Etapa 1B - El melanoma tiene entre 1-2mm de espesor o bien, a pesar de ser menor de 1 mm la superficie de la piel se rompe (ulcerada).
- Etapa 2A - El melanoma presenta de 2 o 4 mm de espesor o bien, a pesar de ser entre 1-2mm ya está ulcerado.
- Etapa 2B - El melanoma es más grueso de 4 mm o el melanoma es de 2 a 4 mm de espesor y está ulcerado.
- Etapa 2C - El melanoma es más grueso de 4 mm y está ulcerado.
- Etapa 3A - El melanoma se ha diseminado hacia entre uno y tres ganglios linfáticos cercanos. El melanoma no se ha ulcerado y no se ha diseminado más allá.
- Etapa 3B - El melanoma está ulcerado y se ha diseminado entre uno y tres ganglios linfáticos cercanos, no se ha ulcerado o bien se diseminado por la piel o los canales linfáticos pero no a los ganglios linfáticos cercanos.
- Etapa 3C - El melanoma está ulcerado y se ha diseminado en uno a tres ganglios linfáticos cercanos y se agrandan o el melanoma se ha diseminado en cuatro o más ganglios linfáticos cercanos.
- Etapa 4 - Las células del melanoma se han extendido a otras áreas del cuerpo, como los pulmones, el cerebro u otras partes de la piel. La presencia de metástasis a distancia confiere al melanoma un mal pronóstico, aunque también depende de la localización de las mismas.
Prevención del Melanoma
La prevención es clave cuando se trata de lunares con relieve y sus posibles complicaciones. Una exposición solar excesiva puede dar lugar, a la larga, a la aparición de melanoma, el cáncer de piel más agresivo.
El factor de prevención más importante es la protección de la luz solar, sobre todo en niños y en adolescentes, para evitar la acumulación de quemaduras solares producidas por los rayos ultravioleta. Esta protección debe ser más intensa, sobre todo, en personas con piel clara y en pacientes con historia familiar de melanoma o con múltiples lunares.
A pesar de que en general la población es cada vez más consciente de la importancia de protegerse del sol, no todo el mundo lo hace de la forma adecuada.
La mejor manera de prevenir todos los tipos de cáncer de piel es evitar la exposición excesiva al sol. Es necesario evitar las exposiciones solares importantes e intermitentes, como las que ocurren en las playas o en actividades deportivas al aire libre, especialmente en la infancia y adolescencia.
Al comprar un protector solar, asegúrese de que sea adecuado para su tipo de piel y bloquee los rayos ultravioleta A (UVA) y ultravioleta B (UVB). El protector solar debe aplicarse unos 15 minutos antes de salir al sol y volver a aplicarse cada dos horas. Si está planeando pasar tiempo en el agua, utilice un protector solar resistente al agua.
Algunas personas tienen más probabilidades de desarrollar un melanoma y, por tanto, deben vigilarse de forma periódica. Las que tienen un gran número de lunares o lunares de aspectos raro. Las que practican frecuentemente actividades al aire libre. Preste especial cuidado para proteger a los bebés y los niños. La piel de los bebés y los niños es mucho más sensible que la piel de adultos y la exposición repetida a la luz solar podría favorecer el desarrollo de cáncer de piel en la edad adulta.
Recuerde que la exposición al sol es acumulativa, de tal forma que todas las radiaciones que absorba su cuerpo a lo largo de la vida se sumarán incrementando el riesgo. Si usted pasa tiempo al sol, trate de evitar las quemaduras solares. Si a pesar de las medidas preventivas sufre quemaduras piense que ha recibido un nivel peligroso de radiación y que cada vez que la piel esté expuesta aumentará la posibilidad de desarrollar un cáncer en el futuro.
Durante el verano, limite la cantidad de tiempo que pasa al sol cada día y use siempre protector solar. Limite especialmente el tiempo durante las primeras exposiciones (máximo 30 min) y luego vaya ampliándolo de forma gradual.
Los solarium y las lámparas de rayos UVA pueden ser más peligrosos que la luz natural del sol y pueden aumentar el riesgo de melanomas además de causar envejecimiento prematuro de la piel debido a que utilizan una fuente concentrada de luz ultravioleta (UV). Por lo que deben evitarse, sobre todo si se encuentra en uno de los grupos de alto riesgo de desarrollar cáncer de piel. Antes de someterse a una sesión de bronceado con rayos UVA deberán aconsejarle sobre su tipo de piel y la duración recomendada de la sesión.
Aunque los lunares comunes no son cancerosos las personas que presentan un gran número de lunares (más de 50) tienen mayor riesgo de sufrir un melanoma. El nevo displásico es un lunar con carácterísticas especiales que tiene un riesgo diez veces mayor de transformarse en un melanoma (un tumor maligno) y que conviene saber reconocer y tener vigilado.
Afortunadamente, el melanoma es uno de los cánceres más fáciles de descubrir y uno de los más sencillos de curar si se descubre a tiempo. Te recomendamos que te hagas autoexploraciones periódicas de tus lunares (especialmente si tienes muchos) y que contactes con un dermatólogo si alguno te resulta sospechoso.
Recomendaciones para la prevención
- Reducir el tiempo total de exposición al sol.
- Evitar las horas cercanas al mediodía, sobre todo en verano cuando el sol es más fuerte.
- Buscar la sombra.
- Protegerse con gorra, gafas de sol y ropa adecuada.
- Utilizar siempre filtros solares para protegernos, incluso en invierno.