La sarna es una de las primeras enfermedades humanas de las que se conoció su causa en el siglo XVII. La sarna o escabiosis es una de las afecciones cutáneas más comunes que se encuentran en todo el mundo. La palabra escabiosis proviene del término latino “scabere” que significa rascar. Se trata de una ectoparasitosis causada por Sarcoptes scabiei var.
Un nevo verrugoso es una lesión congénita (o de la primera infancia) caracterizada por un crecimiento excesivo de queratinocitos en la piel, que se presenta como pápulas y placas con una superficie verrugosa e irregular. Suele aparecer al nacer o en los primeros años de vida, crece proporcionalmente al niño, se localiza linealmente a lo largo de las líneas de Blaschko y puede ser único o múltiple.
Se trata de un hamartoma, no de una verruga vírica: no hay agente infeccioso y el nevo no es contagioso. Las variantes clínicas incluyen el nevo epidérmico verrugoso "clásico", el nevo epidérmico verrugoso lineal inflamatorio (NEVI) y se presenta dentro del síndrome del nevo epidérmico.
La clave para comprender la enfermedad es el mosaicismo: mutaciones somáticas poscigóticas en las vías de señalización (RAS/FGFR3/PIK3CA, etc.) surgen en las primeras etapas del desarrollo embrionario y marcan la piel a lo largo de las líneas de migración de los queratinocitos. Por lo tanto, las lesiones suelen ser estrictamente unilaterales y siguen arcos y líneas característicos, mientras que la piel fuera de estas líneas es genéticamente "salvaje" y normal.
Esto explica la persistencia de las lesiones y la tendencia a la recurrencia tras una escisión superficial. La mayoría de los nevos verrugosos son benignos y no interfieren con la vida, siendo principalmente un problema estético o un punto de fricción crónica.
Consideraciones Importantes
Sin embargo, es importante tener en cuenta dos advertencias:
- En primer lugar, la variante pruriginosa de ILVEN puede afectar significativamente la calidad de vida debido al prurito y la inflamación persistentes.
- En segundo lugar, con lesiones extensas, debe descartarse la asociación con el síndrome del nevo epidérmico (cambios dermatológicos, neurológicos, esqueléticos y oftalmológicos).
El tratamiento actual es personalizado. Se pueden observar lesiones pequeñas y estables; las lesiones estéticamente significativas se pueden extirpar quirúrgicamente; y las lesiones extensas se pueden suavizar con láseres ablativos o una combinación de métodos. ILVEN utiliza agentes tópicos y (según las indicaciones individuales) agentes dirigidos/biológicos, como lo refleja un número creciente de informes clínicos.
En la CIE-10, el nevo verrugoso se clasifica bajo el epígrafe Q82.5 "Nevo congénito no neoplásico". En la lista de inclusiones de Q82.5 se incluye específicamente "Nevo verrugoso". Este código se utiliza para los nevos congénitos no neoplásicos de la piel cuando su naturaleza se especifica como "hamartoma/marca de nacimiento" en lugar de tumor melanocítico.
En la CIE-11, el bloque "Enfermedades de la epidermis y anejos" se utiliza para describir los nevos epidérmicos; en los clasificadores huérfanos y libros de referencia sobre la CIE-11, se indican los códigos de la familia LC00/LC02 para los nevos epidérmicos y síndromes relacionados (por ejemplo, LC02 - "Hamartoma epidérmico complejo"; para ILVEN en Orphanet, se proporciona LC00.Y). En la práctica clínica, también se puede utilizar un código aclaratorio para el síndrome del nevo epidérmico (ENS), LC02, si se presentan manifestaciones sistémicas.
Para fines estadísticos, es importante registrar la variante clínica (VEN/ILVEN/ENS).
Las líneas de Blaschko muestran el patrón de distribución de los nevos verrugosos lineales.
Los nevos epidérmicos se presentan generalmente en aproximadamente 1 a 3 casos por cada 1000 recién nacidos; la incidencia es similar en hombres y mujeres. Alrededor del 60 % de los casos son visibles al nacer, y a los 7 años, hasta el 95 % de los pacientes presentan lesiones completamente formadas. El nevo epidérmico verrugoso es el tipo más común de nevo epidérmico.
El ILVEN es un subtipo menos frecuente que se caracteriza por prurito intratable y una configuración lineal de placas; su prevalencia entre los nevos epidérmicos se estima en aproximadamente el 5 %. La literatura destaca un posible predominio en niñas y un inicio en la primera infancia. Los nevos epidérmicos extensos pueden estar asociados con el síndrome del nevo epidérmico; se desconoce la prevalencia real de estos síndromes y se consideran raros.
En el ENS, las lesiones cutáneas se asocian con características neurológicas, esqueléticas y oftalmológicas, lo que requiere atención multidisciplinaria. El riesgo de transformación maligna de los nevos epidérmicos de queratinocitos es bajo; se han descrito casos raros de carcinoma basocelular o espinocelular debido a placas de larga duración; el nevo sebáceo como lesión con tumores secundarios se discute con mucha más frecuencia.
No se requiere la escisión profiláctica total de rutina en niños sin indicaciones, pero se recomienda la observación a largo plazo. La causa principal es el mosaicismo de queratinocitos: mutaciones somáticas poscigóticas en los genes de las vías de señalización RAS/FGFR3/PIK3CA/HRAS/KRAS, entre otros. Estas mutaciones surgen en las primeras etapas de la embriogénesis y conducen a un fenotipo hiperproliferativo localizado de la epidermis en áreas muy limitadas, que coincide con las líneas de Blaschko.
La sangre y la piel no afectada se mantienen genéticamente normales. ¿Por qué las lesiones tienen un aspecto verrugoso? Los queratinocitos mutantes presentan una mayor proliferación y actividad de queratinización, lo que produce papilomatosis e hiperqueratosis. En la VENIL, se añade un componente inflamatorio con desequilibrio de citocinas, lo que provoca prurito crónico y resistencia al tratamiento.
Los factores domésticos (fricción, traumatismos) no son la causa, pero pueden agravar el cuadro clínico, aumentando la hiperqueratosis, el agrietamiento y provocando infecciones secundarias. La naturaleza innata de la afección minimiza los factores de riesgo clásicos: la presencia o ausencia de lesión. Sin embargo, existen factores modificadores que empeoran la evolución de la afección.
En pacientes con nevos extensos, se deben tener en cuenta los riesgos del síndrome del nevo epidérmico: son posibles anomalías neurológicas (convulsiones), oftalmológicas (coloboma, etc.) y esqueléticas, lo que justifica un examen más extenso si existen “pistas” clínicas.
Nevus o lunares. ¿Qué son y cómo se pueden tratar?
Mecanismos y Manifestaciones
El mecanismo clave es el mosaicismo somático: dentro del campo "clonal" afectado de queratinocitos, las vías MAPK/PI3K-AKT se activan mediante mutaciones en HRAS/KRAS/FGFR3/PIK3CA. Esto provoca hiperplasia local e hiperqueratosis con papilomatosis. La piel adyacente sin mutaciones conserva una arquitectura normal. La ILVEN se complementa con un componente inmunoinflamatorio (a menudo similar a la psoriasis), que provoca picazón, eritema y dolor intensos.
La linealidad observada de las lesiones a lo largo de las líneas de Blaschko refleja las trayectorias embrionarias de la migración de los queratinocitos, más que la inervación o las líneas vasculares. La malignidad de los nevos epidérmicos de queratinocitos se describe con poca frecuencia (con mayor frecuencia carcinoma basocelular/escamocelular en placas de larga duración), por lo que se debe tener precaución en casos de crecimiento repentino, ulceración o cambio de color. Los tumores surgen con mucha mayor frecuencia de un nevo sebáceo que de un VEN "clásico".
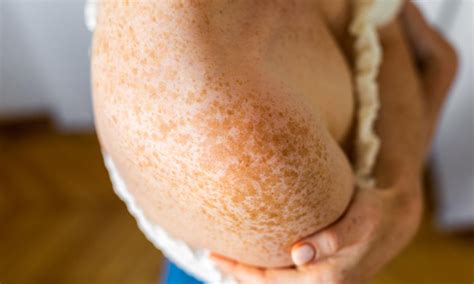
Las VEN clásicas son pápulas verrugosas, de color carne o marrones, que se unen formando placas de superficie rugosa. Pueden aparecer en cualquier parte del cuerpo, pero son más comunes en el tronco, las extremidades y la cabeza/cuello; las lesiones suelen ser lineales y unilaterales. No suelen picar ni doler, pero son cosméticamente molestas y pueden frotarse.
La ILVEN se presenta como placas eritemato-hiperqueratósicas lineales, intensamente pruriginosas, generalmente en una extremidad, que aparecen en la primera infancia. El prurito es resistente a los agentes tópicos habituales, y es posible el rascado y la infección secundaria. En el síndrome del nevo epidérmico, las manifestaciones cutáneas se acompañan de manifestaciones sistémicas: convulsiones, retrasos en el desarrollo, anomalías óseas (asimetría, contracturas) y hallazgos oftalmológicos. Estas son señales de alerta para diagnósticos posteriores.

Ejemplo de nevo epidérmico verrugoso.
Con mayor frecuencia, la irritación crónica y las grietas en las zonas de fricción provocan erosiones dolorosas e infecciones secundarias. En los niños, el picor constante asociado con la vena cava inferior reduce la calidad de vida e interrumpe el sueño. La transformación maligna (principalmente carcinoma basocelular/escamocelular) se ha descrito raramente en nevos de queratinocitos de larga evolución; el riesgo es bajo, pero se recomienda precaución clínica en casos de progresión atípica. El riesgo de tumores secundarios es mayor en el caso de los nevos sebáceos.
Las consecuencias psicológicas son importantes: las placas localizadas en zonas visibles pueden afectar la autoestima y las interacciones sociales. En la ENS, las complicaciones están determinadas por manifestaciones sistémicas y requieren observación por parte de un neurólogo, un ortopedista y un oftalmólogo.
Cuándo Buscar Atención Médica
Inmediatamente: si la lesión crece rápidamente, se ulcera, sangra, desarrolla nódulos densos, es dolorosa o presenta inflamación persistente. Esto no indica necesariamente cáncer, pero requiere descartar complicaciones raras y síntomas similares.
En caso de signos de ENS (convulsiones, asimetría de extremidades, molestias oftalmológicas), se realiza un diagnóstico ampliado y se deriva al paciente a un especialista. Si previamente se ha realizado una eliminación superficial (láser/rasurado) y ha aparecido repigmentación en la cicatriz (“nevo recurrente”), es aconsejable verificar histológicamente la lesión recurrente.
Proceso de Diagnóstico
- Paso 1. Examen clínico y dermatoscopia. El médico evalúa la forma, el color, la distribución a lo largo de las líneas de Blaschko y la presencia de picazón/inflamación. La dermatoscopia de las VEN suele revelar un patrón verrugoso/papilomatoso sin signos de capilares virales, a diferencia de las verrugas.
- Paso 2. Decisión sobre la biopsia. Se realiza una biopsia en caso de lesiones atípicas, ulcerativas y de rápido crecimiento, así como para el diagnóstico diferencial con verrugas virales, poroqueratosis y carcinoma escamocelular in situ.
- Paso 3. Búsqueda de asociaciones. Para lesiones lineales extensas, se realizarán pruebas neurológicas y ortopédicas básicas; si está indicado, se realizarán pruebas de imagen y oftalmológicas según los hallazgos clínicos (actualmente no se recomiendan las pruebas de detección sistemáticas para todos).
- Paso 4. Plan de tratamiento y archivo fotográfico.
Diagnóstico Diferencial
- Verrugas virales. Su textura es similar, pero los capilares trombosados («puntos rojos») son visibles dermatológicamente, y el «signo de rocío de sangre» suele ser positivo al raspar; la edad de aparición es posterior.
- Psoriasis lineal. Puede simular una ILVEN; el diagnóstico se basa en los antecedentes familiares, las lesiones simétricas en otras zonas y la respuesta al tratamiento. La biopsia es útil en casos dudosos.
- Poroqueratosis.
- Carcinoma de células escamosas in situ (enfermedad de Bowen).
Opciones de Tratamiento
El primer principio son los objetivos individualizados. Si la lesión es estable y no invasiva, la observación con fotocontrol es aceptable. Si existe una preocupación estética o fricción, se considera la posibilidad de extirparla. La escisión quirúrgica es la forma más fiable de extirpar por completo una lesión pequeña con un riesgo mínimo de recurrencia. Produce muestras histológicas de alta calidad y una cicatriz lineal predecible a lo largo de las líneas de tensión de la piel.
La escisión/salpicadura por afeitado es adecuada para elementos protuberantes y zonas delicadas donde la estética es fundamental. Sus ventajas incluyen la ausencia de cicatrices y una rápida cicatrización; las desventajas incluyen el riesgo de repigmentación cicatricial o recurrencia clínica, especialmente en apéndices cutáneos profundos. Este método es apropiado cuando el objetivo principal es la mejora estética y la lesión es benigna clínica y dermatoscópicamente.
Los láseres ablativos (dióxido de carbono CO₂, erbio Er:YAG) son una herramienta clave para el tratamiento de lesiones venosas extensas y prominentes: pueden raspar la papilomatosis, suavizar la textura y reducir el volumen de la lesión. Estudios multicéntricos demuestran resultados cosméticos inmediatos de buenos a excelentes, pero es posible que se produzcan recurrencias a largo plazo (en algunos casos, alrededor del 20 %), lo que requiere sesiones repetidas. La selección de parámetros y la experiencia del operador son fundamentales.
La dermoabrasión y la ablación por radiofrecuencia son alternativas a los láseres ablativos para suavizar la piel en zonas inaccesibles al láser. Los queratolíticos tópicos (ácido salicílico, urea de alta concentración) y los retinoides (tretinoína) se utilizan como adyuvantes para reducir la hiperqueratosis y mejorar la textura de la piel. Su efecto es moderado, pero mejoran la comodidad entre sesiones y reducen el traumatismo.
En la ILVEN, se prueban inmunomoduladores: calcipotriol, tacrolimus, pimecrolimus, 5-fluorouracilo, imiquimod; las respuestas son variables e individuales. En algunos casos resistentes, se han descrito respuestas a fármacos biológicos dirigidos a la interleucina-17 o la interleucina-12/23 (secukinumab, ustekinumab), así como informes de la eficacia del crisaborol al 2% en un paciente con una mutación en KRT10. Estos no son estándares, sino opciones para casos complejos tras una evaluación de riesgo-beneficio.
Los retinoides sistémicos (por ejemplo, para queratosis muy extensas) se usan con moderación, en tratamientos cortos y con vigilancia de los efectos secundarios. Pueden reducir el grosor de la placa, pero tras su suspensión, algunas lesiones reaparecen.
El tratamiento del picor asociado con ILVEN es un tema aparte: emolientes más suplementos (mentol, polidocanol), tratamientos cortos de esteroides tópicos en modo de "desvanecimiento" e inhibidores de la calcineurina como mantenimiento. Para los trastornos del sueño y el rascado, se utilizan intervenciones conductuales, apósitos suaves anti-rascado y, a veces, antihistamínicos nocturnos (como sedantes).
Tras la cirugía/ablación, es fundamental un manejo adecuado de la herida: cicatrización húmeda (vaselina/apósitos modernos), epitelización cuidadosa y posterior prevención de cicatrices (geles/láminas de silicona durante 8-12 semanas, protección solar y masajes suaves).
| Característica | VEN Clásico | ILVEN | ENS |
|---|---|---|---|
| Apariencia | Pápulas verrugosas, color carne o marrones | Placas eritemato-hiperqueratósicas lineales | Lesiones cutáneas + anomalías sistémicas |
| Prurito | No suele picar | Intenso | Variable |
| Distribución | Tronco, extremidades, cabeza/cuello | Generalmente en una extremidad | Variable |
| Manifestaciones Sistémicas | No | No | Convulsiones, retraso en el desarrollo, anomalías óseas y oftalmológicas |
Tabla comparativa de las características de los diferentes tipos de Nevo Epidérmico.
Dado que la causa es congénita, es imposible prevenir la aparición de un nevo. Después del procedimiento...