El melanoma es el tipo más grave de cáncer de piel y conocer sus señales de advertencia puede asegurar que los cambios cancerosos se detecten y se traten antes de que el cáncer se haya diseminado. En este artículo, exploraremos los síntomas, causas, diagnóstico y tratamientos de los lunares malignos, especialmente aquellos que aparecen en la nariz.
Infografía sobre el ABCDE del melanoma.
¿Qué es el Melanoma?
El melanoma es un cáncer de piel maligno que se origina en los melanocitos, las células que producen el pigmento melanina. La transformación en un tumor maligno es la transformación de los melanocitos en células cancerosas. Los melanomas se desarrollan con mayor frecuencia dentro de la piel, pero también pueden ocurrir en la membrana mucosa de la boca, la nariz o el globo ocular, o con menos frecuencia en otra ubicación (tracto gastrointestinal, meninges, sistema linfático), es decir, donde haya células pigmentarias presentes (melanocitos). El melanoma cutáneo puede desarrollarse a partir de lunares preexistentes o puede desarrollarse como una lesión cutánea completamente nueva.
Es una enfermedad que puede ocurrir en personas de todas las edades, incluidos los niños, independientemente del tipo de piel y la raza, aunque se desarrolla con mayor frecuencia en personas de raza caucásica. En más del 90% de los casos, la enfermedad es causada por la radiación ultravioleta, incluidas las utilizadas para tomar el sol en los solariums.
El melanoma se desarrolla con mayor frecuencia dentro de la piel, por lo tanto, el examen básico destinado a la detección temprana de esta enfermedad es el examen regular de la piel junto con el cuero cabelludo, los ojos y la mucosa oral. El método más simple es ver la piel cada mes. Dicho examen debe ser realizado tanto por personas con un mayor riesgo de la enfermedad como por todos los demás. Además del autoexamen de la piel, también es necesario visitar a un médico que evaluará toda la piel.
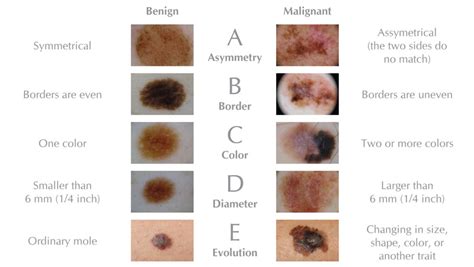
¿Cómo Identificar un Lunar Maligno? El Sistema ABCDE
El sistema ABCDE facilita la autoevaluación de las lesiones cutáneas y permite la identificación de algunas de ellas:
- A: Asimetría (falta de simetría, un lado tiene una forma diferente a la otra).
- B: Bordes (perturbación desigual, irregular, corrugada o bordes borrosos de la lesión de la piel, la decoloración de la piel puede extenderse a la piel circundante).
- C: Color indica un color oscuro que puede ser desigual (puede haber tonos de negro hasta gris inclusive, pero también tonos de marrón y un elemento de blanco , azul, gris, rojo y rosa).
- D: Diámetro indica un tamaño grande, es decir, la lesión cutánea cambia de tamaño, generalmente se agranda.
- E: Evolución o elevación de la lesión. Cambios en forma, bordes, color y tamaño: El melanoma cambia con el tiempo: la marca de nacimiento cambia de forma, distribución de color, tamaño, se vuelve prominente.
Si nos parece que los lunares han cambiado de forma, color, han aumentado de tamaño, tienen una forma asimétrica, bordes irregulares o ha aparecido un nuevo lunar en la piel, que se agranda rápidamente y lo enfatiza, debe ser examinado por un médico - Cirujano oncólogo o dermatólogo.
Tipos de Melanoma
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial: Es el más común en la raza blanca. Aparece hacia la cuarta o quinta década de vida, sobre piel en la que ha habido una exposición solar intermitente. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular: Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses. Suele ser muy oscuro, aunque no siempre, y con frecuencia se produce sangrado o ulceración.
- Melanoma sobre lentigo maligno: Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara. La lesión suele empezar como una mancha hiperpigmentada que puede tener muchos años de evolución.
- Melanoma lentiginoso acral: Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
Los melanomas también pueden aparecer zonas del cuerpo con poca o ninguna exposición solar, como los espacios que hay entre los dedos de los pies o de las manos, en las palmas de las manos, las plantas de los pies, el cuero cabelludo o los genitales.
- Melanoma lentiginoso acral: Aparece debajo de una uña del dedo del pie o de la mano, en las palmas de las manos o en las plantas de los pies.
- Melanoma mucoso: Se forma en la membrana mucosa que recubre la nariz, la boca, el esófago, el ano, las vías urinarias y la vagina.
- Melanoma en el ojo: El melanoma del ojo, también llamado «melanoma ocular», se produce con más frecuencia en la úvea, la capa que está debajo de la parte blanca del ojo (esclerótica).
Factores de Riesgo
Lo que daña el ADN en las células de la piel y cómo esto produce un melanoma no está claro. Es probable que una combinación de factores, entre ellos factores ambientales y genéticos, produzca el melanoma. La luz UV no provoca todos los melanomas, especialmente aquellos que se producen en lugares del cuerpo que no reciben exposición a la luz solar.
Algunos factores de riesgo incluyen:
- Piel clara: Tener menos pigmento (melanina) en la piel significa que tienes menos protección contra la radiación UV perjudicial.
- Antecedentes de quemaduras solares: La exposición excesiva a la luz ultravioleta (UV).
- Vivir más cerca del ecuador o en una mayor altitud: Las personas que viven más cerca del ecuador de la Tierra, donde los rayos solares son más directos, experimentan mayores cantidades de radiación UV que los que viven en latitudes más altas.
- Tener muchos lunares o lunares inusuales: La presencia de más de 50 lunares comunes en el cuerpo indica un riesgo mayor de padecer melanoma.
- Antecedentes familiares de melanoma.
- Sistema inmunitario debilitado.
Diagnóstico
Tras confirmar la sospecha de melanoma cutáneo, el médico decide extirpar la lesión, lo que en este caso se denomina biopsia excisional. La escisión de la lesión se realiza bajo anestesia local, generalmente en el consultorio médico. Luego, el tejido extraído se envía para un examen microscópico con el fin de evaluar la etapa del melanoma y si la lesión se eliminó por completo (es decir, radicalmente, es decir, no quedaron células cancerosas en la piel).
Si recibes un diagnóstico de melanoma, el siguiente paso consiste en determinar la fase (el estadio) de la lesión. Para ello se realizan los siguientes procedimientos:
- Determinar el espesor del melanoma midiéndolo con una herramienta especial (micrómetro). En general, cuanto más grueso es el tumor, la enfermedad es más grave, y va a ser determinante a la hora de la decisión del tratamiento a seguir.
- Hacer un estudio de extensión, que consiste en realizar pruebas de imagen que puedan detectar la existencia de enfermedad a distancia. Se realiza cuando el espesor del melanoma se superior a 1 mm.
- Biopsia selectiva de ganglio centinela. Cuando el estudio de extensión es negativo, se puede conocer si existe diseminación microscópica en los ganglios linfáticos próximos detectando y extirpando el primer ganglio de drenaje de la zona donde se localiza el melanoma.
Los estadios del melanoma se establecen mediante los números romanos del I al IV. Un melanoma en estadio I es pequeño y tiene una tasa de curación con el tratamiento muy elevada. Sin embargo, cuanto mayor es el número, la probabilidad de una recuperación completa es menor. Para el estadio IV, el tumor se ha diseminado más allá de la piel, alcanzando otros órganos, como los pulmones o el hígado.
Autoexploración de lunares, para prevenir los Melanomas
Tratamiento
El tratamiento adicional depende de la etapa de la enfermedad. El diagnóstico precoz por lo general requiere la escisión de la lesión primaria solamente. Basándose en el resultado del examen microscópico de la lesión extirpada, el cirujano decide si es necesario un segundo tratamiento, que puede incluir la extirpación de la cicatriz después del primer tratamiento y posiblemente realizar el llamado biopsia del ganglio centinela, que consiste en extirpar el ganglio linfático más cercano al melanoma primario.
Después de la cirugía, su médico puede sugerir un tratamiento adicional para eliminar las células cancerosas restantes de su cuerpo. En las etapas 3 y 4 de la enfermedad, el médico ordena que se realice un examen adicional del tejido del tumor extirpado. Este es el llamado pruebas moleculares, es decir, pruebas genéticas, que permiten determinar si un gen determinado es normal o no. En el melanoma, se está estudiando el gen BRAF.
En el estadio 4 y a veces en el 3 (si no es posible el tratamiento quirúrgico encaminado a la extirpación completa del tumor), se utilizan, según las indicaciones, inmunoterapia, quimioterapia, radioterapia y cirugía, y en ocasiones el tratamiento consiste en combinar varios de estas opciones.
La cirugía es el tratamiento primario para todas las etapas de melanoma. Esto incluye:
- Extirpación quirúrgica amplia: Una operación en la que se extirpa el cáncer y parte de la piel alrededor del tumor.
- Cirugía para extraer los ganglios linfáticos afectados.
Prevención
La prevención se centra en reducir la exposición a los factores de riesgo conocidos, especialmente la radiación ultravioleta (UV), que es el principal desencadenante de este tipo de cáncer de piel.

Imagen ilustrativa de la importancia de la protección solar.
Algunas acciones necesarias son:
- Evita el sol durante el mediodía: En España los rayos solares son más fuertes entre las 11 a. m. y las 4 p. m.
- Usa protector solar todo el año: Utiliza un protector solar de amplio espectro que tenga un factor de protección solar de, al menos, 30.
- Usa ropa de protección: Los protectores solares no brindan una protección completa contra los rayos UV. No olvides las gafas de sol.
- Evita las lámparas de bronceado y las camas solares.
- Conoce qué tipo de piel tienes para poder notar los cambios.
- Realizar autoexámenes de la piel: Un autoexamen puede ayudarte a conocer los lunares, las pecas y otras marcas de la piel que son normales para ti para que puedas notar cualquier cambio.
- Exámenes de la piel realizados por un médico especialista en Dermatología.
Carcinoma Basocelular (CBC) en la Nariz
El carcinoma basocelular (CBC) es el tipo más común de cáncer de piel. Se desarrolla en los queratinocitos de la capa basal de la epidermis y tiende a crecer lentamente. Aunque raramente se propaga a otras partes del cuerpo, puede ser destructivo si no se trata adecuadamente.
El CBC en la nariz puede aparecer como una mancha rosácea, un bulto, o incluso una úlcera que no cicatriza. Su tendencia a manifestarse en el área nasal está directamente relacionada con la exposición a la radiación ultravioleta (UV).
Síntomas del Carcinoma Basocelular
- Protuberancias brillantes con apariencia perlada o translúcida.
- Úlceras que no cicatrizan.
- Parches planos de color rojo o rosáceo.
- Lesiones con picazón o dolor.
- Bultos con centro hundido o área central cicatrizal.
- Cambios en el tamaño, forma o color de lunares existentes.
Tipos de CBC
- Carcinoma basocelular nodular.
- Superficial.
- Esclerosante.
- Pigmentado.
- Ulcerado (Ulcus rodens).
- Ulcus terebrans.
- Carcinoma basocelular avanzado.
Es crucial que cualquier lesión sospechosa en la piel sea evaluada por un dermatólogo, que pueda determinar el tipo específico de CBC y recomendar el tratamiento más adecuado.
Tratamiento del Carcinoma Basocelular
El tratamiento del carcinoma basocelular depende de varios factores, incluyendo el tipo, tamaño, ubicación de la lesión, y la salud general del paciente. Tiene una alta tasa de éxito, especialmente cuando se detecta y se trata temprano.
El tratamiento puede incluir:
- Escisión quirúrgica convencional.
- Cirugía de Mohs.
- Crioterapia.
- Terapia fotodinámica (TFD).
- Radioterapia.
- Terapias tópicas.