El prurito, definido como una sensación desagradable que induce el deseo de rascado, es probablemente el síntoma cutáneo más frecuente. Se asume que todos los seres humanos experimentan prurito en algún momento de su vida, sin embargo, los estudios que miden su incidencia son escasos. La prevalencia de prurito crónico a lo largo de la vida (> 6 semanas) se estima entre el 8 y el 25,5%. Los pacientes que lo sufren a menudo experimentan alteraciones en el descanso nocturno, cambios de humor y una disminución significativa de su calidad de vida. Es importante señalar que en la evaluación del paciente con prurito se debe considerar la posibilidad de que sea debido a enfermedades inflamatorias cutáneas, pero también a enfermedades sistémicas (por ejemplo, insuficiencia hepática o renal), infecciosas (como escabiosis o varicela), neurológicas, psicógenas y mixtas. El prurito también puede aparecer debido al tratamiento de alguna de las distintas enfermedades del paciente.
Las enfermedades autoinmunes de la piel aparecen cuando el sistema inmunitario del cuerpo ataca, por un error, a los tejidos sanos. A pesar de que, muchas veces, se señala a la genética como la responsable, puede haber otras causas como fármacos, factores ambientales o infecciones que pueden intervenir en su aparición.
Cuando el sistema inmunitario detecta como extrañas o peligrosas para el organismo las sustancias que hay en la piel, y que son completamente normales, entonces aparecen las enfermedades autoinmunes de la piel. Debido a que las causas de estas enfermedades son, todavía, motivo de estudio por parte de los expertos, ninguna de ellas tiene cura en la actualidad. Por eso, el mejor enfoque para su tratamiento es el control de la sintomatología, así como la detección de aquellos factores que pueden predisponer a que, tomando el ejemplo anterior, la psoriasis aparezca.
Los dermatólogos diagnostican enfermedades autoinmunes de la piel, tales como pénfigo, penfigoide, esclerodermia, morfea, dermatomiositis, dermatitis herpetiforme, vasculitis, lupus y síndrome de Sjögren, que ocurren cuando el sistema inmunológico del cuerpo ataca la piel o el tejido sano. Aunque se desconoce la causa de estas enfermedades, puede relacionarse con problemas en la respuesta inmune. Muchas enfermedades autoinmunes de la piel se relacionan con trastornos que afectan otras áreas del cuerpo. Las afecciones cutáneas suelen alterar las membranas mucosas (el tejido húmedo de la boca, la nariz, los ojos y los genitales). En ocasiones, los únicos signos de la enfermedad en estas áreas son las llagas.
Las enfermedades autoinmunes cutáneas suelen manifestarse a través de síntomas como alteración en la pigmentación de la piel (manchas rojizas o blancas), aparición de ampollas o descamación (desprendimiento de la piel). En cuanto al tratamiento, este varía según el tipo de enfermedad.

Enfermedades Inflamatorias Cutáneas y Prurito
En esta revisión abordaremos las enfermedades inflamatorias cutáneas más prevalentes que se asocian al prurito.
Dermatitis Atópica (DA)
La dermatitis atópica (DA) es una enfermedad común que afecta al 20-30% de los niños y al 5-10% de los adultos. El prurito es el síntoma cardinal de la DA. A menudo la sensación de picor es la primera señal de un brote de la enfermedad y su intensidad se suele relacionar con la gravedad de las lesiones de DA y la extensión de las mismas.
El 93% de los pacientes atópicos reconocen rascarse muy a menudo y encuentran esta sensación como placentera, lo que lleva a instaurar un ciclo de picor-rascado crónico. Respecto a la patogenia del prurito en DA, hoy en día se considera que la clave está en el solapamiento de alteraciones en el sistema inmune, en la barrera cutánea y en las fibras nerviosas no histaminérgicas; y todos estos factores interactúan entre sí retroalimentándose positivamente.
El prurito puede desencadenarse por estímulos no inmunológicos, como el estrés emocional, el calor excesivo, la sudación, el contacto con telas rugosas o bien con alérgenos a los que el paciente esté sensibilizado. La escasa eficacia de los antihistamínicos en esta enfermedad sugiere que la histamina no sea un mediador principal en este tipo de prurito y que su utilidad probablemente deriva de sus efectos sedantes. En cuanto al sistema inmune, en la DA se observa un desbalance hacia un predominio de linfocitos T helper tipo 2 (Th2) que secretan principalmente interleuquina (IL)-4, IL-5, IL-13 e IL-31. Este predominio de las citoquinas Th2 va a conducir a un incremento en la producción de IgE, una función barrera deficiente, una microbiota anormal y a favorecer la inflamación neurógena cuando su actividad se mantiene en el tiempo.
La vía molecular JAK/STAT es activada por interleuquinas hiperexpresadas en la DA como IL-4, IL-13 e IL-31; lo que ha llevado al uso en DA de fármacos orales que bloquean esta vía. En los pacientes atópicos la hiperinervación cutánea y la sensibilización central pueden contribuir también al aumento de la sensación pruriginosa e incluso a la percepción de los estímulos dolorosos como picor. En un estudio reciente, pacientes con DA describieron su prurito como quemante en el 61,8% de los casos y en el 58,8% como punzante, esta sensación similar a la encontrada en otras neuropatías pone de manifiesto el componente neuropático del prurito.
Las neuronas pruritogénicas activadas pueden liberar neuropéptidos, como la sustancia P o el calcitonin gene related peptide (CGRP), que estimulan a los queratinocitos para que produzcan mediadores proinflamatorios. Este mecanismo puede incrementar la proliferación de queratinocitos y el engrosamiento epidérmico, procesos implicados en la formación de las lesiones de DA crónicas (liquenificación). Tanto la sustancia P como su receptor, el receptor de neuroquímica 1 (NK-1R), TRPV2 y TRPA1 (canales iónicos), MRGPRS (Mas-related G protein-coupled receptors o receptor asociado a proteína G), PAR2 y PAR4.2 (receptores asociados a las proteasas) se encuentran sobreexpresados en la piel con prurito de los pacientes con DA.
Estas moléculas representan potencialmente nuevas dianas terapéuticas para tratar la vía neuronal del prurito en DA, ya que la mayoría de tratamientos actuales no afectan a esta vía fisiopatogénica. El fenómeno prurito-rascado, explicado previamente, daña de forma reiterada al epitelio y en paralelo activa a los queratinocitos. Los queratinocitos producen IL-1, IL-17E, IL-33 y linfopoyetina estromal tímica (TSLP), las cuales promueven una respuesta inmunitaria de tipo Th2 y actúan estimulando la vía neuronal. La IL-31, producida por células Th2, también se encuentra sobreexpresada en la piel lesional y en el suero, y sus niveles se correlacionan con la gravedad de la enfermedad. La IL-31 induce directamente rascado vía receptores para la misma, en queratinocitos y fibras nerviosas. El mejor conocimiento de la fisiopatología de esta enfermedad ha llevado al desarrollo de nuevos tratamientos que han contribuido a controlar significativamente el prurito en la DA.
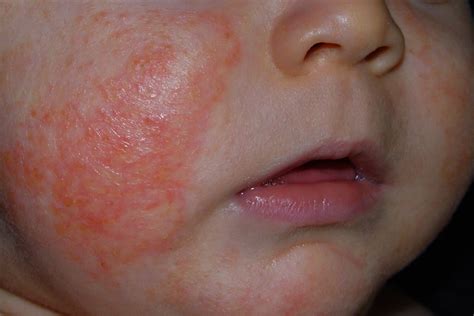
Psoriasis
La psoriasis es una enfermedad inflamatoria crónica de la piel con una prevalencia mundial estimada en el 1-3% de la población. Tradicionalmente ha sido considerada una dermatosis poco o nada pruriginosa. No obstante, numerosos estudios han demostrado que el prurito es un síntoma muy frecuente en estos pacientes, presentándose en el 60-90% de los casos. La mayoría lo padecen diariamente, siendo mayor por la tarde y noche, interfiriendo con el descanso nocturno y ocasionando dificultad para conciliar el sueño. Es un prurito que afecta tanto a la piel lesional como a la piel sana, y aunque puede ser generalizado, las zonas predominantes son la espalda, las piernas y los brazos.
Entre los factores que lo exacerban se destacan el calor ambiental, la sequedad cutánea, la sudación y el estrés. Contrariamente, el descanso nocturno y las duchas de agua fría son los factores que más alivian este síntoma. La mayoría de los pacientes consideran al prurito el síntoma más molesto. A causa de este síntoma, entre 1/4 y 1/3 de los pacientes se encuentran más agitados, tienen dificultades para concentrarse, están más deprimidos o han cambiado sus hábitos alimenticios y sexuales, lo que altera su vida personal, social y laboral.
Por otra parte, la gravedad de la psoriasis, definida por el Psoriasis Area Severity Index (PASI), no se correlaciona con la presencia ni la intensidad del prurito. La patogenia del prurito en la psoriasis está en estudio. La hipótesis más aceptada sitúa su origen en la inflamación neurogénica, lo que explicaría la estrecha relación entre el prurito y el estrés emocional. Las citoquinas que participan en la patogenia de las lesiones de psoriasis, como la IL-17, IL-23 o IL-22, no son conocidas por desempeñar un papel directo en la génesis del prurito. La IL-31 se encuentra elevada en estas lesiones, pero sus niveles no se han correlacionado con la intensidad del prurito.
La única citoquina que se ha encontrado más elevada en la piel de los pacientes con prurito versus sin prurito es la IL-213. Por otra parte, estudios que han comparado la piel de los pacientes psoriásicos con prurito y sin prurito, encontraron mayores niveles de neuropéptidos implicados en la transmisión del prurito, destacando la sustancia P, así como de su receptor NK-1R, en el primer grupo. También se detectaron niveles elevados del factor de crecimiento nervioso (FCN) y de su receptor de alta afinidad en la piel con prurito, que se correlacionaron con la intensidad de este.
Esto podría explicarse porque el FCN provoca una hipersensibilidad de los nervios periféricos ante los estímulos pruriginosos. Además, el sistema opioide periférico está alterado en la psoriasis. Los niveles del receptor opioide kappa y de su ligando, la dinorfina A, que disminuyen la sensación de prurito, están más reducidos en la piel lesional de los pacientes con prurito. Estas moléculas son dianas terapéuticas interesantes. Ejemplo de ello es el serlopitant, fármaco que bloquea el NK-1R, que demostró en un ensayo clínico fase II que reducía el prurito en la psoriasis leve y moderada. También el pegcantratinib, un fármaco tópico que bloquea el receptor de alta afinidad del FCN, que logró reducir el prurito en un ensayo clínico en los pacientes con psoriasis.
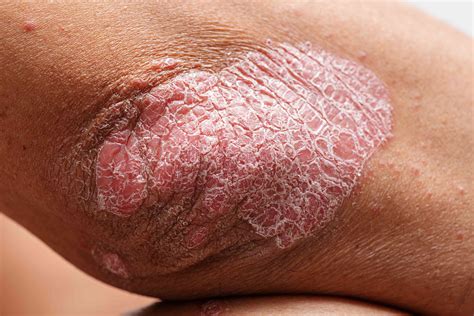
Dermatosis Ampollosas Autoinmunes (DAAI)
Las dermatosis ampollosas autoinmunes (DAAI) son un grupo heterogéneo de entidades caracterizadas por la formación de ampollas cutáneas y/o mucosas debido a la presencia de autoanticuerpos contra las proteínas estructurales de la piel. Se clasifican en 2 grandes grupos según la ampolla sea intraepidérmica (grupo de los pénfigos) o subepidérmica (dividido a su vez en el grupo penfigoide y la dermatitis herpetiforme).
🔴 EL SECRETO sobre CÓMO REVERTIR Enfermedades Autoinmunes
Penfigoide Ampolloso (PA)
El penfigoide ampolloso (PA) es la DAAI subepidérmica más frecuente, causada por autoanticuerpos dirigidos contra proteínas del hemidesmosoma, el antígeno 1 del PA (BPAG1) y el antígeno 2 del PA (BPAG2). Histológicamente esto se traduce en una separación dermoepidérmica, con la posterior formación de una ampolla, asociada a un infiltrado dérmico rico en eosinófilos y espongiosis eosinófila. Mediante inmunofluorescencia directa (IFD) se observará un depósito lineal de IgG y complemento C3 en la unión dermoepidérmica.
Esta entidad suele manifestarse en el anciano, en forma de ampollas tensas sobre la piel eritematosa en el tronco y las extremidades acompañadas de prurito intenso. Hasta un tercio de los pacientes debutan con una forma no ampollosa, caracterizada por prurito generalizado asociado o no a placas urticariformes o eccematosas, pudiendo desarrollar ampollas con el tiempo en una minoría de casos (10-20%). El prurito puede ser por tanto el único síntoma guía en el PA. Ocurre diariamente en un 85% de los casos, siendo más frecuentemente vespertino y nocturno, exacerbándose con el estrés, el calor y la sequedad cutánea.
El prurito altera de forma importante la calidad de vida de estos pacientes. Hasta 1/3 describen dificultades para trabajar, 1/3 se avergüenzan del rascado constante que les ocasiona el prurito y más de 1/4 sufren síntomas depresivos. La fisiopatología del prurito depende de diferentes citoquinas y neuropéptidos. La intensidad del prurito se ha correlacionado con los niveles en la piel lesional de IgE total, eosinófilos (que producirán elevadas cantidades de IL-31), receptor A de IL-31 y receptor de oncostatina M, sustancia P, NK-1R, IL-13, periostina y basófilos.
Curiosamente, tanto la IgE total como los eosinófilos se han encontrado más elevados en la forma no ampollosa que en la clásica. Todos ellos son dianas terapéuticas interesantes, siendo un buen ejemplo de terapia dirigida el dupilumab, que bloquea la actividad de la IL-13 e IL-4 y ha demostrado ser efectivo en el control lesional y del prurito en el PA.
Dermatitis Herpetiforme (DH)
La dermatitis herpetiforme (DH) es una entidad causada por la intolerancia al gluten y por la formación de autoanticuerpos antitransglutaminasa epidérmica. Histológicamente se caracteriza por la separación subepidérmica asociada a un infiltrado dérmico rico en neutrófilos, con depósitos granulares de IgA en las papilas dérmicas en la IFD. Se presenta en el adulto joven o en la infancia, como una erupción intensamente pruriginosa, formada por papulovesículas agrupadas y distribuidas en los codos, las rodillas y a nivel lumbosacro.
Hasta 2/3 de los pacientes tienen problemas para dormir a causa del prurito. La respuesta Th2 está implicada en la patogenia de la DH, lo que justificaría los mayores niveles séricos y en piel lesional de IL-31 que se encontraron en los pacientes con DH con respecto a controles sanos. No obstante, este hallazgo se contradice con los datos de otro estudio, en el que curiosamente se objetivaron niveles séricos de IL-31 reducidos en DH. Además, se ha comunicado una correlación entre la intensidad del prurito y los niveles de TSLP y el número de mastocitos en la piel de los pacientes con DH.
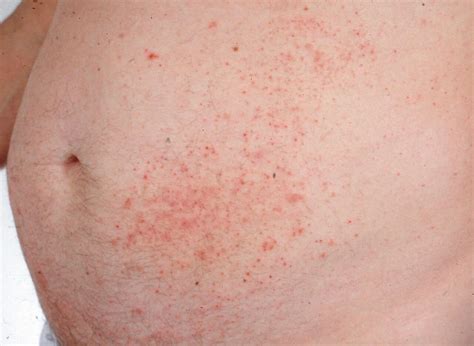
Este aumento de mastocitos en las lesiones cutáneas, que estimularía una mayor expresión de receptores de IL-31, podría explicar los niveles bajos de IL-31 en suero que encuentran algunos autores.
Grupo de los Pénfigos
El pénfigo vulgar y sus variantes son un grupo de entidades potencialmente mortales, caracterizadas por la formación de ampollas flácidas y erosiones en la piel y/o mucosas, provocadas por anticuerpos antidesmogleína 1 y/o 3 o anticuerpos frente a las proteínas de la familia plaquinas. Aunque de manera global en el grupo de los pénfigos el prurito es menos frecuente, en aquellos con afectación exclusivamente cutánea, la prevalencia e intensidad de este es comparable con la del PA.
Esto explicaría por qué la prevalencia del prurito es mayor en el pénfigo foliáceo que en el pénfigo vulgar. Además, este síntoma ayudará a saber si la enfermedad está controlada o no. A pesar de esto, se dispone de poca información sobre la fisiopatología del prurito en estas entidades. Se han encontrado niveles aumentados de mastocitos en las lesiones cutáneas del pénfigo vulgar, pero no hemos encontrado estudios que analicen su asociación con la presencia o intensidad del prurito.
En pénfigo herpetiforme se han comunicado niveles aumentados de IL-31 y de su receptor en la piel lesional, mayores que en los pacientes con pénfigo vulgar y foliáceo, lo que podría explicar el característico picor de esta entidad, pero de nuevo no hay estudios que correlacionen estos niveles con la intensidad del prurito.
Enfermedades Autoinmunes del Tejido Conectivo (EATC)
Las enfermedades autoinmunes del tejido conectivo (EATC) son un grupo de enfermedades caracterizadas por la desregulación del sistema inmune y por la afectación multiorgánica. Se ha descrito que hasta un 60% de estos pacientes pueden presentar prurito, y su presencia suele indicar actividad de la enfermedad. Además, es importante tener en cuenta que ciertos fármacos pautados para las EATC, como los antimaláricos, o enfermedades autoinmunes asociadas a las mismas, pueden ser la causa o contribuir a la aparición del prurito, dificultando todavía más su abordaje.
Lupus Eritematoso Cutáneo (LEC)
Tradicionalmente, no se consideraba al lupus eritematoso cutáneo (LEC) una enfermedad pruriginosa, sin embargo, nuevos estudios apuntan que en torno a un 75% de los pacientes con LEC pueden presentar prurito, padeciéndolo con mayor frecuencia los pacientes con LEC agudo (82,1%) que los pacientes con LEC crónico (78,8%) y LEC subagudo (65,9%). La intensidad del prurito en estos pacientes suele ser leve, aunque en el subtipo hipertrófico puede alcanzar mayor...
Otras Afecciones Cutáneas Autoinmunes Comunes
Las afecciones cutáneas relacionadas con el sistema autoinmune varían en gravedad, síntomas e impacto en la calidad de vida de un individuo.
- Psoriasis: La psoriasis es una afección autoinmune crónica caracterizada por el rápido crecimiento de las células de la piel, lo que produce manchas rojas, elevadas y escamosas en la piel. Ocurre debido a un sistema inmunológico hiperactivo que desencadena inflamación, lo que lleva a una rápida renovación de las células de la piel.
- Eccema (dermatitis atópica): Si bien no se comprende completamente la causa precisa del eccema, se considera una afección multifactorial que involucra genética, disfunción inmune y desencadenantes ambientales. Las irregularidades del sistema inmunológico contribuyen a la hipersensibilidad e inflamación de la piel, lo que provoca picazón, sequedad e inflamación.
- Lupus eritematoso: El lupus eritematoso sistémico (LES) es una enfermedad autoinmune que puede afectar varios órganos, incluida la piel. A menudo se presenta con una erupción facial que se asemeja a una mariposa en las mejillas y la nariz. Otras manifestaciones cutáneas del lupus incluyen fotosensibilidad, lupus discoide (lesiones cutáneas) y úlceras mucosas.
- Esclerodermia: La esclerodermia es un trastorno del tejido conectivo en el que el sistema inmunológico ataca los tejidos sanos, lo que lleva a una producción excesiva de colágeno. Esto puede causar tensión, engrosamiento y endurecimiento de la piel, particularmente en los dedos, las manos, la cara y otras áreas.
- Dermatomiositis: La dermatomiositis es una miopatía inflamatoria caracterizada por debilidad muscular y erupción cutánea. La erupción cutánea se presenta como manchas de color violeta o rojo oscuro, principalmente en la cara, los nudillos, los codos, las rodillas y la parte superior del pecho.
- Vitíligo: Si bien la causa exacta del vitiligo aún no está clara, se considera un trastorno autoinmune en el que el sistema inmunológico ataca a los melanocitos, lo que provoca despigmentación o pérdida del color de la piel en zonas.
Diagnóstico y Tratamiento
El diagnóstico a menudo implica una combinación de revisión del historial médico, examen físico, biopsias de piel y pruebas de laboratorio para confirmar la afección autoinmune subyacente. El manejo puede incluir medicamentos para modular el sistema inmunológico, tratamientos tópicos, fototerapia, terapias sistémicas, modificaciones del estilo de vida y manejo de los síntomas.
Duke Health ofrece ubicaciones en todo el Triángulo. Los corticosteroides tópicos (aplicados directamente sobre la piel) y sistémicos (por vía oral) inhiben el sistema inmunológico y retardan la progresión de la enfermedad. Estos medicamentos recetados modifican la respuesta inmune del cuerpo y controlan los efectos inflamatorios de la enfermedad. Este medicamento biológico actúa sobre áreas específicas del sistema inmunológico para reducir la inflamación. Este hemoderivado purificado contiene anticuerpos saludables que previenen o reducen la gravedad de las infecciones en pacientes cuyos sistemas inmunitarios están debilitados. También neutraliza los anticuerpos dañinos que atacan el propio cuerpo del paciente.
En el hospital de la Universidad de Duke, nos enorgullecemos de nuestro equipo y de la excepcional atención que brindan. Aunque estas enfermedades autoinmunes de la piel que causan ampollas son poco frecuentes, el equipo de expertos atiende a muchas personas que las padecen. Un equipo de expertos El grupo de inmunodermatología brinda atención médica integral y multidisciplinaria a pacientes que padecen enfermedades inmunomediadas de la piel.
Los dermatólogos participan en estudios destinados a descubrir las causas subyacentes de estas enfermedades, encontrar nuevas pruebas de diagnóstico más precisas y desarrollar tratamientos eficaces. Mediante estos avances, se identifica la causa del malestar y se determina el tratamiento adecuado para aliviar los síntomas y permitir que el paciente retome las actividades que disfruta.
Consideraciones Adicionales
- Influencia de la genética y el medio ambiente: Si bien la genética puede predisponer a las personas a sufrir trastornos autoinmunes, los factores ambientales como el estrés, las infecciones, los medicamentos y el estilo de vida pueden desencadenar o exacerbar estas afecciones.
- Naturaleza crónica: Muchas afecciones cutáneas relacionadas con el sistema autoinmune son crónicas y se caracterizan por períodos de remisión y brotes, lo que afecta la calidad de vida de un individuo.
- Impacto más allá de la piel: Algunos trastornos cutáneos autoinmunes pueden afectar otros órganos o sistemas, provocando síntomas sistémicos y complicaciones más allá de la piel.
- Enfoque multidisciplinario: El tratamiento de afecciones cutáneas relacionadas con el sistema autoinmune a menudo requiere un enfoque multidisciplinario que involucre a dermatólogos, reumatólogos, inmunólogos y otros especialistas. La atención colaborativa garantiza una gestión integral adaptada a las necesidades del individuo.
- Consideraciones de calidad de vida: Las enfermedades autoinmunes de la piel pueden afectar significativamente el bienestar emocional y la vida diaria de una persona. Manejar estas condiciones implica abordar no solo los síntomas físicos sino también los aspectos psicosociales para mejorar la calidad de vida general.
- Avances en curso en investigación y tratamiento: Las investigaciones en curso tienen como objetivo comprender mejor los mecanismos subyacentes de las afecciones cutáneas relacionadas con el sistema autoinmune, lo que conducirá al desarrollo de tratamientos más específicos y eficaces.
Es esencial que las personas que experimentan síntomas de afecciones cutáneas relacionadas con el sistema autoinmune busquen una evaluación médica y consulten con un médico para obtener un diagnóstico preciso, un manejo adecuado y planes de tratamiento personalizados adaptados a su afección específica. La intervención temprana y la atención adecuada pueden ayudar a aliviar los síntomas y mejorar el tratamiento general de estas afecciones.