La epidermólisis ampollosa (EB), también conocida como "piel de mariposa", es un grupo de trastornos genéticos raros que se caracterizan por una extrema fragilidad de la piel y las membranas mucosas. Este trastorno da lugar a la formación de ampollas y heridas ante mínimos traumatismos, incluso de forma espontánea.
La piel tiene distintas capas y, entre ellas, hay unas proteínas que actúan como pegamento, haciendo que la piel sea resistente a golpes y a roces. La diferencia entre los tipos y subtipos de EB depende de qué capa de la piel está afectada y de qué proteína está ausente o funcionando incorrectamente.

Ampollas en las manos debido a epidermólisis ampollosa
Tipos de Epidermólisis Ampollosa
Existen varios tipos de epidermólisis ampollosa, clasificados principalmente por la capa de la piel donde se forman las ampollas:
- Epidermólisis Ampollosa Simple (EBS): Es el tipo más común. La causa el calor y la fricción, y aparece en la capa exterior de la piel. Afecta principalmente a las palmas de las manos y a los pies. En general, la EBS conlleva mutaciones en los genes KRT5 y KRT14, responsables de crear la proteína Queratina 5 y la Queratina 14, concretamente.
- Epidermólisis Ampollosa Juntural (EBJ): Este tipo de epidermólisis ampollosa puede ser más grave, y las ampollas empiezan a aparecer en los primeros años de vida. Las ampollas aparecen en la membrana basal, zona situada entre la capa externa (epidermis) y la interna de la piel (dermis). Los principales subtipos de EB juntural son causados por mutaciones en los genes LAMA3, LAMB3 y LAMC2, que contienen la información necesaria para producir Laminina 332.
- Epidermólisis Ampollosa Distrófica (EBD): Esta afección se relaciona con una falla en el gen que ayuda a producir una proteína que "pega" las distintas capas de la piel. Todos los subtipos de EB distrófica son causados por variantes en el gen COL7A1 que contiene la información necesaria para producir Colágeno VII. La EB distrófica dominante se hereda de forma dominante y la EB distrófica recesiva, se hereda de forma recesiva. Si falta esta proteína o si no funciona, las capas de la piel no se unirán de manera adecuada. Esto puede provocar que la piel se vea delgada.
- Síndrome de Kindler: Esta afección provoca ampollas en varias capas y su aspecto puede variar de una persona a otra. Por lo general, las ampollas aparecen durante la infancia o los primeros años de vida.
Puede ser difícil determinar el tipo exacto de EB que tiene una persona, aunque existen marcadores genéticos específicos disponibles para muchas personas actualmente.
Síntomas de la Epidermólisis Ampollosa
Los síntomas de la epidermólisis ampollosa varían según el tipo que tenga. Todas las personas con la enfermedad tienen una piel frágil que se ampolla y se desgarra fácilmente. Los cambios en la piel y las ampollas pueden causar dolor y picazón.
Otros síntomas pueden incluir:
- Ampollas en la piel como resultado de una lesión menor o de un cambio en la temperatura, especialmente en los pies
- Formación de ampollas presente al momento de nacer
- Problemas dentales, tales como caries
- Llanto ronco, tos u otras dificultades respiratorias
- Granos blancos diminutos en la piel previamente lesionada
- Deformidad o pérdida de las uñas
- Fusión de los dedos de las manos o de los pies
- Engrosamiento de la piel de manos y pies
- Problemas musculares, cardíacos, cerebrales, gastrointestinales, óseos o renales
Causas de la Epidermólisis Ampollosa
La epidermólisis bullosa tiene un origen genético. Las mutaciones (cambios) en los genes que se heredan de los padres ocasionan la mayoría de los tipos de epidermólisis ampollosa. Los genes llevan información que determina las características que nos transmiten los padres. Tenemos dos copias de la mayoría de nuestros genes, una del padre y otra de la madre. Las personas con esta enfermedad tienen uno o más genes que llevan las instrucciones incorrectas para producir ciertas proteínas en la piel.
El gen de la enfermedad puede transmitirse de uno de los progenitores que padece la enfermedad (herencia autosómica dominante) o de ambos progenitores que son portadores (herencia autosómica recesiva). También puede surgir como una nueva mutación en la persona afectada, que a su vez también puede transmitirse.
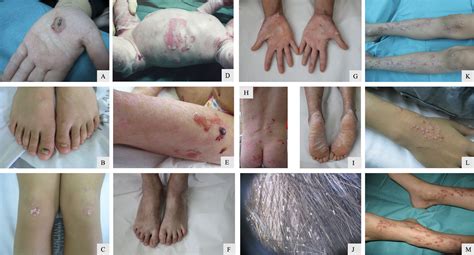
Niño con epidermólisis ampollosa
Diagnóstico de la Epidermólisis Ampollosa
Su proveedor de atención médica examinará la piel para diagnosticar la EB.
Los exámenes que se utilizan para confirmar el diagnóstico incluyen:
- Pruebas genéticas
- Biopsia de la piel
- Exámenes microscópicos especiales de muestras de piel
Los exámenes cutáneos pueden usarse para determinar el tipo de EB. Otros exámenes que se pueden hacer incluyen:
- Examen de sangre para anemia
- Cultivo para buscar una infección bacteriana en caso de que las heridas no estén cicatrizando muy bien
- Estudios de imágenes para observar otros órganos
Con frecuencia se revisa la curva de crecimiento en un bebé que tenga o pueda tener EB.
Tratamiento de la Epidermólisis Ampollosa
Aunque no hay una cura para la enfermedad, su médico puede tratar los síntomas. El tratamiento puede incluir controlar el dolor y la picazón, tratar las heridas causadas por las ampollas y las rasgaduras, y obtener ayuda para sobrellevar la enfermedad.
El objetivo del tratamiento es prevenir la formación de ampollas y evitar las complicaciones. Otros tratamientos dependerán de qué tan grave sea la afección.
Cuidados en el Hogar:
Siga estos lineamientos en casa:
- Cuide bien de su piel para prevenir infecciones.
- Siga las recomendaciones de su proveedor si las áreas con ampollas desarrollan costras o quedan en carne viva. Usted podría necesitar terapia de hidromasaje regularmente y la aplicación de ungüentos antibióticos en áreas similares a heridas. Su proveedor le hará saber si se requiere de un vendaje o un apósito y, de ser así, de qué tipo.
- Si tiene problemas para tragar, puede ser necesario usar esteroides orales durante períodos cortos. También puede ser necesario tomar medicamentos si se presenta una infección por cándida (levadura) en la boca o la garganta.
- Cuide bien de su salud oral y asista a chequeos dentales regulares. Es mejor acudir a un dentista con experiencia en el tratamiento de personas con EB.
- Consuma una alimentación saludable. Cuando la lesión cutánea es extensa, se pueden necesitar calorías y proteínas adicionales para ayudar a que su piel sane. Escoja alimentos suaves y evite las nueces, las papas fritas y otros alimentos crocantes si tiene llagas en la boca. Un nutricionista puede ayudarlo con la alimentación.
- Haga los ejercicios que le enseñe un fisioterapeuta para ayudar a mantener sus articulaciones y músculos en movimiento.
Cirugía:
Las cirugías usadas para tratar esta afección pueden incluir:
- Injertos de piel en lugares donde las llagas son profundas
- Dilatación (ensanchamiento) del esófago si se presenta un estrechamiento
- Reparación de las deformidades de la mano
- Extirpación de cualquier carcinoma escamocelular (un tipo de cáncer en la piel) que se presente
Otros Tratamientos:
Otros tratamientos para esta afección pueden incluir:
- Medicamentos que inhiben el sistema inmunitario que se pueden usar para la forma autoinmune de esta afección.
- Se está estudiando el empleo de proteínas y terapia genética, al igual que el uso del medicamento interferón.
Una de las tecnologías que ha demostrado una buena aceptabilidad, alta tolerancia y eficacia en los pacientes con EB es la Tecnología Lipidocoloide (TLC). La eficacia de la TLC se ha demostrado a través de un ensayo clínico de 20 pacientes (11 adultos, 9 niños) con EB Simple o Distrófica durante 4 semanas.
Los principales resultados del estudio fueron:
- 19 de 20 heridas se curaron en 8,7 ± 8,5 días.
- 11 pacientes (55%) consideraron que su calidad de vida había mejorado tras el uso del apósito.
- La tecnología TLC se consideró indolora y «muy fácil» o «fácil» de retirar en la mayoría de los cambios de apósito.
- 19 de 20 pacientes afirmaron que utilizarían el apósito del estudio para tratar sus lesiones en el futuro.
Herida tratada con tecnología TLC
Debido al mayor riesgo de estos pacientes de desarrollar carcinoma de células escamosas, es importante vigilar las lesiones de aspecto anormal que no cicatrizan o que presentan abundante tejido cicatricial, especialmente en pacientes mayores de 20 años.
Complicaciones:
La epidermólisis bullosa puede empeorar incluso con tratamiento, por eso es importante detectar a tiempo los signos de complicaciones.
- Infección.
- Infección del torrente sanguíneo. Cuando las bacterias de una infección ingresan en el torrente sanguíneo y se propagan por el cuerpo, se produce septicemia.
- Dedos fusionados y cambios en las articulaciones. Las manifestaciones graves de la epidermólisis bullosa pueden fusionar los dedos de las manos o los pies y causar una flexión anormal de las articulaciones (contracturas).
- Problemas de nutrición. Las ampollas en la boca pueden causar dificultad para comer y provocar desnutrición y anemia, como niveles bajos de hierro en la sangre.
- Estreñimiento. La dificultad para evacuar las heces puede deberse a la presencia de ampollas dolorosas en la zona anal.
- Problemas dentales.
- Cáncer de piel.
- Muerte. Los bebés con epidermólisis bullosa juntural grave tienen un gran riesgo de contraer infecciones y perder líquidos corporales por las ampollas generalizadas. Las ampollas en la boca y la garganta también hacen que sea más difícil comer y respirar.

Epidermólisis Bullosa
Prevención de la Epidermólisis Ampollosa
No es posible prevenir la epidermólisis bullosa.
Algunas recomendaciones para tratar a un niño con epidermólisis bullosa:
- Trata a tu hijo con cuidado. Tu bebé o tu niño necesita que lo abracen, pero debes tener mucho cuidado. Para cargar a un niño con epidermólisis bullosa, colócalo sobre un material suave y sostenlo por debajo de los glúteos y detrás del cuello.
- Ten cuidado especial con la zona del pañal. Si tu hijo usa pañales, quita las bandas elásticas y evita utilizar toallitas de limpieza para bebés.
- Mantén la casa fresca.
- Mantén la piel humectada.
- Viste a tu hijo con ropa suave. Usa ropa suave que sea fácil de poner y sacar. Quitar las etiquetas y ponerle la ropa con las costuras hacia afuera puede ayudar a que se rasque menos. Prueba a coser almohadillas de espuma en el forro de la ropa a la altura de los codos, las rodillas y otros puntos de presión.
- Evita que se rasque.
- Alienta a tu hijo a mantenerse activo. A medida que tu hijo crezca, fomenta actividades que reduzcan el riesgo de lesiones en la piel. La natación es una buena opción.
- Cubre las superficies duras. Considera la posibilidad de recubrir el asiento del auto o la bañera con piel de cordero, espuma o una toalla gruesa.
Si tiene antecedentes familiares de EB y planea tener hijos, tal vez quiera solicitar asesoría genética. Se recomienda la asesoría genética para los padres potenciales con antecedentes familiares de cualquier forma de EB. Durante el embarazo, se puede hacer una prueba llamada muestra de vellosidades coriónicas para examinar al bebé. Para las parejas con alto riesgo de tener un hijo con EB, el examen se puede hacer incluso entre las semanas 8 y 10 del embarazo. Hable con su proveedor.
Para prevenir el daño a la piel y la formación de ampollas, use almohadillas en las zonas más expuestas a lesiones como los codos, las rodillas, los tobillos y los glúteos. Evite los deportes de contacto.
Si padece EB adquirida y toma esteroides por más de 1 mes puede requerir suplementos de calcio y vitamina D. Estos suplementos pueden ayudar a prevenir la osteoporosis (adelgazamiento de los huesos).
| Tipo de Epidermólisis Ampollosa | Capa de la piel afectada | Genes involucrados |
|---|---|---|
| Simple (EBS) | Capa externa (epidermis) | KRT5, KRT14 |
| Juntural (EBJ) | Membrana basal (entre dermis y epidermis) | LAMA3, LAMB3, LAMC2 |
| Distrófica (EBD) | Dermis | COL7A1 |
| Síndrome de Kindler | Varias capas | FERMT1 |