La psoriasis es una enfermedad crónica de la piel que causa placas rojas y escamosas en cualquier parte del cuerpo. Es una enfermedad de por vida. La psoriasis tiene una distribución universal. Afecta aproximadamente al 2% de la población mundial con variación entre diferentes países y razas. Afecta a más de 60 millones de personas en todo el mundo, y por igual a los hombres y a las mujeres, siendo más frecuente en adultos que en niños.
Cada 29 de octubre se celebra el Día Mundial de la Psoriasis, con el que se pretende visibilizar los avances de la enfermedad y los retos pendientes en unos pacientes que sufren o han sufrido estigma por sus síntomas cutáneos y aislamiento social.
La psoriasis es una enfermedad crónica con expresión clínica predominante cutánea, mediada por mecanismos inmunológicos y de herencia poligénica. Actualmente, la psoriasis no se considera una enfermedad exclusivamente cutánea, sino una enfermedad en la que se pueden afectar otros órganos como las articulaciones en un 20-30% de los pacientes.
En España, la psoriasis afecta al 2,3% de la población, más de un millón de españoles. Es llamativo que uno de cada cuatro pacientes con psoriasis no está siendo tratado actualmente.
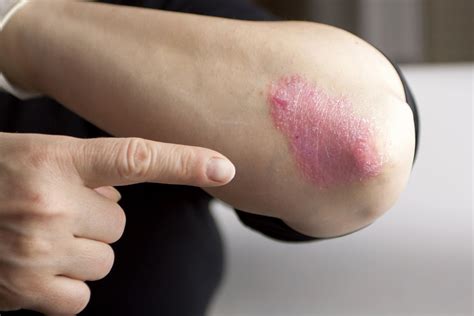
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica de la piel. Es «crónica» porque puede durar largos periodos de tiempo e «inflamatoria» porque implica una sobreactivación del sistema inmunológico. La psoriasis se suele dar en personas con predisposición genética a la enfermedad. Suele aparecer por primera vez en la edad adulta y los brotes se suelen producir en épocas de estrés.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
Causas de la Psoriasis
La causa exacta de la psoriasis se desconoce. Lo que sí se sabe es que la genética juega un papel importante. No se conocen las causas exactas de esta enfermedad, pero se piensa que está relacionada con una alteración del sistema inmunológico.
La función del sistema inmunitario es defendernos contra las infecciones y otras agresiones externas. En la psoriasis, el sistema inmunitario se activa por error y de manera desequilibrada. Como consecuencia de ello, el ciclo de recambio de las células de la piel se acelera.
Normalmente, algunas de estas células, llamadas queratinocitos, se renuevan (es decir, mueren y son sustituidas por células nuevas) aproximadamente cada 28 días. En las personas con psoriasis, el ciclo de renovación se realiza unas 10 veces más rápido. La inflamación acelera el proceso de renovación celular, que acelera la producción de queratinocitos (las células muertas de la superficie de la piel).
En vez del proceso normal de renovación de 28 días, estos queratinocitos tardan 3 o 4 días en ir desde la capa basal hasta la capa córnea de la epidermis. Las células permanecen en la superficie de la piel y empiezan a acumularse. En los últimos años se ha descubierto que lo más importante en el desarrollo de las lesiones de psoriasis son los fenómenos inflamatorios mediados por los linfocitos T.
La psoriasis es una enfermedad que provoca la acumulación de células cutáneas en la superficie de la piel, formando escamas y manchas rojas y blancas que causan picazón y, con frecuencia, dolor.
La inflamación de la psoriasis comienza en el sistema inmunitario, principalmente en unas células de la sangre que nos protegen de infecciones y otras enfermedades, llamadas linfocitos T. En el caso de la psoriasis, estas células se activan indebidamente. Esta activación indebida también hace que los queratinocitos, las células de la capa más superficial de la piel, llamada epidermis, se reproduzcan rápidamente y se acumulen formando este tipo de placas escamosas en la piel.
El proceso inflamatorio que se produce en la psoriasis podría estar asociado con el desarrollo de otras enfermedades, que impactan en la calidad de vida del paciente, llamadas comorbilidades. Las más frecuentes son la artritis psoriásica, el sobrepeso, la ansiedad, la hipertensión, la depresión, problemas cardiovasculares, diabetes y enfermedad hepática.
Se detecta una historia familiar de psoriasis en un porcentaje variable de 35 a 90% de los pacientes. Es decir, si tienes psoriasis, tú hijo tiene más probabilidad de padecerla que otras personas. Sin embargo, hay más factores que influyen.
La psoriasis no es contagiosa, ni por contacto ni de ninguna otra manera.
No existe ninguna forma de prevenir la psoriasis. Sin embargo, se han identificado varios factores desencadenantes (por ejemplo, la obesidad, hábito tabáquico, ciertas infecciones como la tonsilitis o la periodontitis, y el estrés).
Además, las personas con psoriasis tienen más probabilidades de padecer otras enfermedades, como diabetes y enfermedades cardiovasculares.
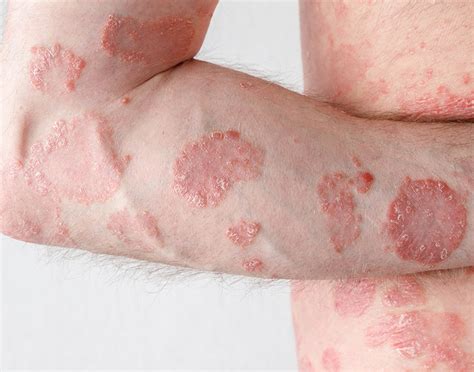
Síntomas de la Psoriasis
La inflamación se manifiesta en la piel en forma de manchas rojas cubiertas de escamas blancas. La manifestación más habitual es la aparición de lesiones cutáneas que, a veces, pueden picar o doler, especialmente si se resquebrajan o aparecen heridas. Las placas pueden ser asintomáticas, pero es frecuente que provoquen picor.
La psoriasis puede presentarse en cualquier parte de la piel, pero las localizaciones más típicas son los codos, las rodillas, el cuero cabelludo y la parte inferior de la espalda. Generalmente es simétrica, es decir, si hay lesiones en un codo, también habrá en el otro. Otras zonas que pueden afectarse son las uñas, los pliegues, las palmas de las manos y las plantas de los pies.
Las personas con psoriasis a menudo presentan cambios en las uñas en forma de picaduras o separación de la lámina ungueal (conocido como onicólisis).
Esta enfermedad puede manifestarse de manera repentina o lenta, y los síntomas pueden aparecer y desaparecer. Lo más común son las lesiones cutáneas, en forma de placas, de diversos tamaños que son como manchas rojas cubiertas con escamas gruesas y plateadas. Suelen estar ubicadas en los codos, las rodillas, el cuero cabelludo, la espalda y las nalgas.
La psoriasis puede repercutir de forma importante en la vida cotidiana, tanto en la esfera física como psicológica, y llevar a la persona a aislarse socialmente.
Al ser una enfermedad visible, la psoriasis puede afectar a la calidad de vida. Sin embargo, el impacto no es igual en todas las personas. Depende de muchos factores, como la extensión e intensidad de la enfermedad, el entorno social o la personalidad de cada uno. La ansiedad y la depresión son frecuentes.
Hasta un tercio de las personas que sufren psoriasis pueden llegar a desarrollar afectación articular, denominada artritis psoriásica, que se caracteriza por la inflamación de las articulaciones, en general de forma intermitente y asimétrica, principalmente de los dedos de las manos y los pies, y la columna lumbosacra.
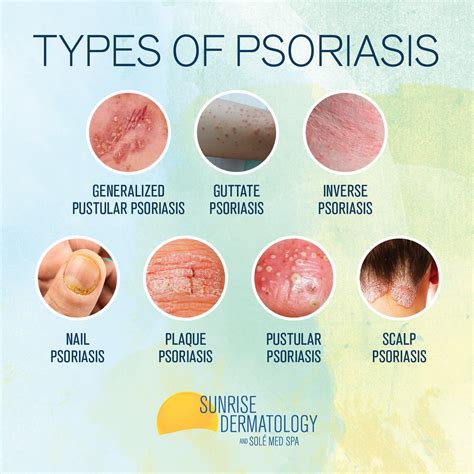
Tipos de Psoriasis
- Psoriasis en Placas: El tipo más frecuente de psoriasis es la psoriasis en placas: 9 de cada 10 personas con psoriasis tienen este tipo. Se caracteriza por áreas de piel engrosada, de color rojizo y con escamas blanquecinas o plateadas. El tamaño varía desde pequeñas manchas hasta cubrir una amplia superficie corporal. La forma común es la psoriasis en placas que consiste en la presencia de placas eritematosas cubiertas de descamación blanquecina. También conocida como psoriasis vulgar, es la forma clínica más común de psoriasis (de hecho, afecta a entre el 58% y el 97% de los pacientes). Se caracteriza por formar placas rojizas de diverso tamaño cubiertas de escamas blanquecinas, y es la forma que más frecuentemente aparece en rodillas, codos, parte baja de la espalda, uñas y cuero cabelludo.
- Psoriasis guttata o en gotas: Es la más frecuente entre los niños. Suele salir en el tronco y la raíz de los brazos y las piernas, aunque puede afectar a cualquier parte de la piel, la cual se cubre de puntos y placas pequeñas de psoriasis, de entre 2 y 15 mm, que parecen gotas (de ahí el nombre). Presentan escamas más finas que las de la psoriasis en placas. Suele manifestarse en niños y adolescentes. En este caso, se trata de pequeñas lesiones rojizas que se distribuyen en forma de salpicadura, afectando habitualmente a las extremidades o al tronco. Suele aparecer a causa de una infección bacteriana, como la amigdalitis estreptocócica.
- Psoriasis pustulosa: En vez de placas, aparecen pústulas (ampollas llenas de un líquido no infeccioso, blanco o amarillo) localizadas en una zona de la piel o extendidas por todo el cuerpo. Es una forma poco frecuente, aunque grave, de la psoriasis. En esta manifestación clínica se forman granos de pus sobre las placas psoriásicas. Puede aparecer en áreas pequeñas como las palmas de las manos, las plantas de los pies, la punta de los dedos, las uñas, o en el resto de superficie cutánea del cuerpo, normalmente como resultado de un único brote desencadenado por algún factor de riesgo. La psoriasis pustulosa generalizada es una forma infrecuente de psoriasis en donde la clínica predominante es el eritema y la presencia de pústulas.
- Psoriasis eritrodérmica: Es el tipo más grave de psoriasis, pero es muy raro. Toda o casi toda la piel se pone roja, se descama y se cae en láminas. Esta forma clínica es poco común, pero de gravedad. Las lesiones, en este caso, son muy extensas y ocupan casi toda la superficie del cuerpo. Estos pacientes deben ser hospitalizados ya que los riesgos por pérdida de líquidos y proteínas, hipotermia, infección e insuficiencia cardiaca son elevados. Aparece un enrojecimiento de la piel muy intenso que cubre casi toda la superficie cutánea. Es mucho poco frecuente, pero puede llegar a ser grave y requerir ingreso hospitalario.
- Psoriasis inversa: Las lesiones psoriásicas, en este caso, son de color rojo intenso brillante y no presentan descamación, debido a que los sitios donde se presenta tienden a ser húmedos. Es la manifestación de psoriasis que afecta con mayor frecuencia las áreas de los pliegues del cuerpo y zona genital. Afecta principalmente la piel de las axilas, la ingle, debajo de los senos y alrededor de los genitales. Las lesiones aparecen en los pliegues cutáneos del cuerpo, como axilas, ingles, bajo los pechos o entre las nalgas.
Además de la piel inflamada y escamosa, la artritis psoriásica provoca inflamación y dolor en las articulaciones (síntomas habituales de la artritis). Afecta principalmente a las articulaciones de los dedos de manos y pies, la columna lumbar y sacra, las muñecas y las rodillas.
Diagnóstico de la Psoriasis
La presentación de la psoriasis en placas, el tipo de psoriasis más común es bastante típica así que lo más probable es que el médico determine el diagnóstico solo con examinarte la piel. No suelen ser necesarias otro tipo de pruebas, aparte de la exploración en sí. Los análisis de sangre y las pruebas de imagen (radiografías) solo se hacen si se sospecha alguna complicación, como la artritis.
El diagnóstico de la enfermedad se hace mediante la observación de las lesiones y el área donde se encuentran. A veces, los especialistas hacen una biopsia de la piel para confirmar el diagnóstico y descartar otras enfermedades que se puedan parecer o que tengan los mismos síntomas.
Para valorar la gravedad de la psoriasis, existen una serie de índices que toman en cuenta diferentes aspectos de la enfermedad. Uno de los más utilizados por los dermatólogos es el PASI, que evalúa la intensidad y la extensión de las placas de psoriasis. No es lo mismo tener una placa pequeña en los codos que muchas placas grandes con prurito. En este sentido, el médico clasificará la psoriasis en leve o en moderada a grave.
Cómo vives la enfermedad de forma práctica también es importante para evaluar tu psoriasis. Si trabajas de cara al público y tu psoriasis está en zonas visibles, probablemente sientas que la psoriasis afecta mucho a tu calidad de vida. Por otro lado, alguien que siempre trabaja con el cuerpo cubierto puede que no le preocupe tanto.
Tratamiento de la Psoriasis
Puesto que aún se desconoce la causa de la psoriasis, el tratamiento disponible es sólo para controlar los signos y los síntomas de la enfermedad. No se cura. De momento, no existe ningún tratamiento que cure definitivamente la psoriasis. Sin embargo, en algunas personas, la enfermedad afecta a una extensión de piel más amplia o a las articulaciones, o repercute de forma importante en el bienestar y la calidad de vida. En estos casos, la psoriasis puede requerir otro tipo de medicamentos, en comprimidos o inyectados.
Por norma general, cuando las lesiones no son muy extensas, menos del 10% de la superficie corporal, el tratamiento habitual es el tópico. Existen los tratamientos tópicos que tienden a paliar las lesiones cutáneas con lociones, ungüentos, cremas, geles y champús, y están indicados para casos leves a moderados.
La fototerapia, un tratamiento con radiaciones de ondas de luz ultravioleta, es efectiva para psoriasis moderada a severa. En la fototerapia, la piel está expuesta a una dosis controlada de rayos UVA o UVB. De este modo, se ralentiza la producción de células de la piel y se reduce la formación de placas. Tratamiento con luz ultravioleta A (rayos UVA) o B (rayos UVB) que se acostumbra a administrar dos o tres veces a la semana durante dos o tres meses.
Asimismo, existen tratamientos farmacológicos sistémicos, con varias vías de administrados (oral, subcutánea o intravenosa). Fármacos que se administran por vía oral (pastillas) o inyectados.
En el caso de la artritis psoriásica, un reumatólogo será quien indique el tratamiento, que dependerá de la intensidad de la inflamación, del número y tipo de articulaciones afectadas, de si hay o no daño articular, entre otros factores.
En el caso de los tipos de psoriasis más graves, es posible que el médico te recete pastillas. Se ha demostrado que la terapia de spa es efectiva para la psoriasis. Muchos casos graves de psoriasis se tratan con terapias conocidas como «biológicas», es decir, anticuerpos que se proporcionan a través de una inyección. Estos medicamentos se denominan terapias biológicas. El efalizumab actúa inhibiendo la activación del linfocito T. El infliximab es otro medicamento biológico con accion anti-TNF para el tratamiento de la psoriasis moderada y grave. Es el fármaco biológico más efectivo para la psoriasis.
Contamos con una amplia experiencia en tratamientos quirúrgicos de gran precisión, como la cirugía de Mohs.
Psoriasis vs. Eczema
¿Te estás preguntando cuáles son las diferencias entre eczema y psoriasis? La psoriasis y el eczema son dos enfermedades de la piel distintas. Ambas se consideran un tipo de dermatitis (inflamación de la piel) y sus síntomas pueden resultar similares a simple vista. En una piel sana, las células se regeneran cada mes aproximadamente. En este caso, hay una alteración de la barrera cutánea, que pierde su capacidad para retener agua y protegerse frente a agentes externos. Esta afección cutánea también puede afectar a cualquier zona corporal.
Tanto el eczema como la psoriasis causan lesiones de enrojecimiento de la piel y picor, aunque son afecciones distintas. Ambos se consideran un tipo de dermatitis (inflamación de la piel) y sus síntomas pueden resultar similares a simple vista.
Eczema vs. Psoriasis:
| Característica | Eczema | Psoriasis |
|---|---|---|
| Aparición | Bebés y niños pequeños. | Aparece por primera vez entre los 15 y los 35 años. |
| Lesiones | Parches rojos con descamación, supuración o costras. | Parches rojos gruesos con una capa de escamas blancas en la superficie. |
| Localización | Codos, rodillas, cuero cabelludo y cara. | Baja espalda, palmas de las manos y suelas de los pies. |
| Uñas | No afecta las uñas. | Puede causar picaduras y separación de la lámina de las uñas. |
| Causas | Jabones agresivos, detergentes, alérgenos, estrés, calor, sudor. | Estrés, infecciones de garganta, lesiones en la piel, medicamentos. |
| Tratamiento | Cremas corticoesteroides tópicas y cremas emolientes. | Corticoesteroides tópicos y emolientes. |
La psoriasis y el eczema suelen manifestarse con la aparición de placas rojas en la piel. Sin embargo, las particularidades de las lesiones permiten identificar de qué condición se trata. También suelen estar cubiertas de escamas plateadas, blancas o rojizas. En pieles claras, sí suele manifestarse con áreas enrojecidas. Por ejemplo, en el caso de los codos y las rodillas, la psoriasis suele localizarse en la parte exterior.
En caso de que se trate de un eczema o dermatitis de contacto, la lesión se limita al área que ha estado expuesta la sustancia, el producto o factor en cuestión. Por lo general, el eczema suele generar un picor intenso. La psoriasis, en cambio, produce más bien una sensación de ardor, escozor o picor leve.
Estas afecciones cutáneas tienden a afectar a ambos sexos por igual, con posibles diferencias por grupos de edad. El eczema y la psoriasis pueden aparecer a cualquier edad. Además, la ansiedad puede contribuir al picor en el cuerpo por estrés, lo que favorece aún más el rascado y, con ello, un aumento de la picazón. No obstante, este puede complicarse cuando la psoriasis o el eczema aparecen en ciertas zonas. Entre ellas, el cuero cabelludo, las uñas, las palmas de las manos, las plantas de los pies o la zona genital.
Esto se debe a que, en estas partes del cuerpo, las lesiones pueden parecerse a las de otras afecciones cutáneas. Cualquier producto que seque la piel, como los jabones agresivos, puede desencadenar el eczema. También está causado por irritantes como los detergentes de la ropa, alérgenos como los ácaros del polvo del hogar o algunos alimentos. Por último, el eczema puede aparecer debido al estrés, en entornos cálidos y cerrados, o por el sudor que queda en la piel después de hacer deporte. Como el eczema, la psoriasis puede estar causada por el estrés. También puede estar provocada por infecciones de garganta o lesiones en la piel (rasguños, cortes, tatuajes…). Algunos medicamentos pueden provocar brotes de psoriasis, por ejemplo los bloqueadores beta, los AINE (ibuprofeno), el litio o los tratamientos para la malaria.
Los brotes de eczema se suelen tratar con cremas corticoesteroides tópicas y cremas emolientes para el mantenimiento. Los casos de psoriasis medios y leves localizados se pueden controlar con corticoesteroides tópicos y emolientes. Un emoliente con acción queratolítica (adelgazante de la piel) también puede beneficiar esta afección.