La Policitemia Vera (PV), también conocida como enfermedad de Vaquez y Osler, es una de las enfermedades mieloproliferativas crónicas (EMPC) clásicas.
Policitemia vera ¿Qué es, causas y tratamiento?
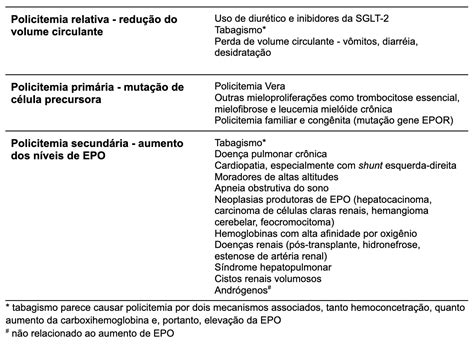
En cada una de las EMPC existe un rasgo que las caracteriza y las diferencia de las otras del grupo: por ejemplo, en la TE, el elevado número de plaquetas (trombocitos); en la LMC, la elevación de leucocitos (leucocitosis), en la MP, la fibrosis de la médula ósea y el crecimiento de hígado y bazo, y en la PV, el excesivo número de células de las tres series sanguíneas ya indicadas: hematíes, leucocitos y plaquetas, pero con gran relevancia de la elevación de los glóbulos rojos (eritrocitosis, o poliglobulia, o policitemia).
El descubrimiento más importante tuvo lugar en el año 2005 al detectar cuatro grupos diferentes de investigadores, que en muchos pacientes con distintas EMPC, existía un cambio o (mutación) adquirido (no hereditario), de un gen llamado Jak2 que tiene un importante papel en la multiplicación de células que como las sanguíneas regulan está a través de receptores en la cubierta celular que son sensibles a factores estimulantes (por ejemplo, los precursores de hematíes poseen un receptor para la eritropoyetina o EPO).
La importancia de esta mutación en el desarrollo de las EMPC estriba en que si en condiciones normales el estímulo de la EPO sobre la proliferación celular es limitado en el tiempo, y por tanto dependiente de las necesidades mayores o menores del organismo, cuando Jak2 está mutado, se produce su activación sin necesidad de EPO, y de forma constante. Las otras enfermedades mieloproliferativas crónicas presentan la mutación en aproximadamente la mitad de los casos, pero la PV la tiene en el 95 a 100 %.
Eritrocitosis y Manifestaciones Cutáneas
La eritrocitosis produce manifestaciones externas bastante inespecíficas, muchas de ellas debidas a la plétora vascular como la rubicundez o color rojo de la cara (eritrosis facial), y también de manos y pies, y de cualquier zona de la piel y las mucosas.
Hay que tener en cuenta que la rubicundez de la piel, especialmente de la cara, es un síntoma muy inespecífico, y no siempre revela PV ni siquiera eritrocitosis (también se produce en el consumo habitual y/o excesivo de alcohol, en determinadas inflamaciones crónicas, en cardiopatías o en la simple exposición continuada al aire y al sol) pero es un dato sugestivo.
Lo más importante son los síntomas debidos a la mayor viscosidad sanguínea motivada por el aumento de los hematíes; esta situación dificulta la circulación especialmente en los pequeños vasos de los tejidos (microcirculación), pudiendo producir desde síntomas leves como dolor o pesadez de cabeza, ruidos de oídos coincidentes o no con el pulso, vértigo, mareo, hasta (en el peor de los casos) formación de trombos en el interior de arterias o venas con oclusión de las mismas (trombosis): por ejemplo trombosis venosa de venas superficiales o de grandes vasos internos, arterias cerebrales (accidente cerebrovascular o ACV) o coronarias (infarto o angina), y embolias por desplazamiento de dichos trombos siguiendo el flujo sanguíneo (embolia pulmonar, arterial de miembros, etc.).
También la hiperviscosidad, asociada al exceso de plaquetas, puede ocasionar microtrombosis en los vasos más periféricos, dedos y palmas de pies y manos, produciendo un llamativo cuadro llamado eritromelagia (etimológicamente dolor con enrojecimiento en las extremidades) que puede ser muy molesto, y llegará a comprometer seriamente la irrigación de estas áreas.
Por otra parte, hay que contar también con la metaplasia mieloide, que provoca aumento de tamaño del hígado y el bazo.
Como consecuencia de la gran proliferación de todas estas células tenemos lo que se reconoce como “recambio celular acelerado”, en el que se liberarán en la sangre más productos derivados de la destrucción celular, como el ácido úrico, (un producto derivado del ADN (ácido desoxirribonucleico) de los núcleos celulares).
También hay que tener en cuenta, que los pacientes con PV, probablemente debido a la proliferación de uno de los tipos de leucocitos, los basófilos, pueden mostrar una predisposición a padecer úlcera de estómago o de duodenal, con sus manifestaciones clásicas (dolor en la zona alta del abdomen que puede aliviarse con la comida, acidez gástrica, inapetencia, entre otros).
En el examen físico o exploración del paciente se podrá observar la ya comentada rubicundez facial y de mucosas, a veces lesiones de rascado, raramente hígado aumentado de tamaño (hepatomegalia) y más frecuentemente bazo aumentado de tamaño (esplenomegalia). El aumento de tamaño del bazo a veces no se detecta por la exploración física, pero sí mediante una técnica de imagen (ecografía, TAC o resonancia magnética).
Infografía sobre la Policitemia Vera.
Diagnóstico de la Policitemia Vera
El diagnóstico de la PV se realiza en base a:
- Hemograma o análisis pormenorizado de las células de la sangre.
- Bioquímica general, en la que se valorarán cifras de distintos componentes químicos de la sangre que hablan en general del estado de salud, y algunos en particular relacionados directamente con la PV, como la Eritropoyetina (EPO) del suero, que a diferencia de otros casos de eritrocitosis, en los pacientes con PV está baja (no necesitan esta hormona estimulante de la formación de glóbulos rojos aquellos que los producen en abundancia y tienen de sobra).
- Medida del volumen total de glóbulos rojos y de plasma cuando procede, dirigido a determinar la naturaleza real o “falsa” de la eritrocitosis (lógicamente este estudio debe preceder al diagnóstico de la PV): En determinadas situaciones, como ya hemos citado, una cifra alta de hemoglobina o hematocrito no es real, sino debida a la menor cantidad de líquido (plasma) en su sangre, permaneciendo el nivel de hematíes normal.
Por ello, y dado que eritrocitosis es el hecho cardinal de la PV, debe asegurarse la realidad de ésta. Los expertos internacionales aceptan, que sólo si las cifras de Hb son muy altas (mayor de 16,5 gr/dl en la mujer o >18,5 gr/dl en el hombre) puede prescindirse de esta prueba. Dicha prueba consiste en la extracción de una pequeña cantidad de sangre, que tras ser marcada con un trazador, es reinyectada valorando mediante cálculos matemáticos el volumen real de hematíes en todo el organismo, que se expresa por superficie corporal del sujeto.
También se realiza una biopsia de la médula ósea.
La biopsia en la que se obtiene un cilindro de hueso con su médula siempre de la pelvis, para estudiarlo por otros métodos. En el caso de las EMPC, se prefiere la biopsia al aspirado medular, aunque a veces es necesario contar con ambas técnicas. La biopsia se obtiene con anestesia local (como la que se utiliza en odontología o en cirugía menor) del hueso iliaco (el mayor de los que forman la pelvis, que podemos palparnos en la zona inferior de la cintura como un reborde de delante a atrás, la “cresta iliaca”) y la mayor parte de las veces en su zona posterior (espina iliaca posterosuperior), (la parte más interna y posterior de la cresta iliaca). La extracción se realiza sin necesidad de ingreso, introduciendo tras la anestesia un trocar de unos 3 mm de grosor, que talla y extrae un cilindro óseo de unos 2 -2,5 cm. que se procesará en el laboratorio como cualquier otra biopsia y se analizará al microscopio.
Pronóstico y Tratamiento
Aunque se considera una enfermedad seria y que sin duda repercute notablemente sobre el confort y la calidad de vida de los pacientes, y puede ocasionalmente producir complicaciones graves, ello no suele ser muy frecuente, y lo mejor de todo es que la duración de la vida no se va a acortar significativamente.
En este sentido, un estudio español de los años 80 demostró que si la enfermedad es adecuadamente tratada, los pacientes tienen la misma duración de vida que sujetos control de su misma edad. No obstante, un estudio italiano más reciente demuestra un ligero acortamiento de la supervivencia. Esta depende indudablemente del buen control de la enfermedad, y por supuesto de las complicaciones (principalmente trombosis).
El tratamiento se enfoca en:
- Mantener el hematocrito inadecuadamente alto, con el fin de normalizar el flujo de la sangre dentro del sistema circulatorio, y con ello recuperar la buena oxigenación de todos los tejidos: el tratamiento de elección para este fin es la sangría, también conocida técnicamente como flebotomía, en la cantidad y frecuencia que su especialista le indicará.
- Para mantener el hematocrito adecuado, el especialista indicará cual ha de ser el número y periodicidad de las sangrías.
Puede parecer rebuscado, pero la pureza ética del acto transfusional debe conservarse, precisamente para garantizar que la sangre que se va a trasfundir no se ha conseguido por ningún tipo de interés del donante. De todas formas, una situación similar ocurría hace poco tiempo en algunos países desarrollados con otra enfermedad que precisa sangrías, la hemocromatosis hereditaria (acumulación del hierro en el organismo por varias mutaciones genéticas).
Ante este tipo de problemas, habituales por otra parte, debe recurrirse a la denominada citorreducción, es decir, a la administración de algún fármaco que haga descender el número de células (glóbulos rojos, plaquetas y leucocitos a valores normales o al menos aceptables).
Fármacos Utilizados
- Hidroxiurea: Es un agente citostático, que interfiere con la producción del ADN, y dificulta o anula la capacidad de multiplicación de las células. Puede ocasionar descenso excesivo de algunas de las células sanguíneas, aunque corrija otras citosis (elevación de alguna serie celular) o reduzca el tamaño del bazo, por ejemplo, lograr normalización de las plaquetas, pero producir anemia, o leucopenia (leucocitos bajos); de todas formas, tratándose de una enfermedad en la que todas las células sanguíneas deben ser reducidas, este problema no es muy importante. También este fármaco, hace aumentar como efecto secundario el volumen de cada hematíe (VCM o volumen corpuscular medio) lo que llamamos macrocitosis.
Los principales efectos secundarios de la Hidroxiurea, a parte del comentado anteriormente son los que se producen sobre la piel y anejos cutáneos (pelo, uñas). Al cabo de bastantes semanas o meses de tomar el fármaco, la mayoría de pacientes observan como su piel se oscurece, de forma general (como si hubiese estado expuesto mucho tiempo al sol) o bien en forma de manchas oscuras; estas son muy frecuentes en la piel, a veces en forma de bandas longitudinales, o difusas, manos, pies y cara; también puede producir ligera disminución de cabello (generalmente de tipo parcial y nunca tan evidente y masiva como la que puede observarse en la quimioterapia del cáncer). A veces una queratitis descamativa (enrojecimiento. inflamación, endurecimiento y descamación), que da a la piel especialmente en zonas expuestas al sol un aspecto apergaminado.
El problema principal, es que especialmente en personas mayores, con una circulación comprometida, o en diabéticos, pueden sobreinfectarse y su curación es a veces muy difícil.
- Anagrelida: Se trata de un fármaco que sin ser citostático como la hidroxiurea es capaz de reducir eficazmente el número de plaquetas, mediante un mecanismo diferente a los citostáticos.
El descubrimiento en el año 2005 de la mutación de Jak2 V617F, ya comentada anteriormente, dio un vuelco al enfoque general de esta enfermedad y de las demás enfermedades mieloproliferativas. Como veíamos antes, la citada mutación del gen Jak2, está claramente implicada en la proliferación incontrolada y autónoma de células sanguíneas por los progenitores y precursores de la médula ósea.
| Parámetro | Valores Normales |
|---|---|
| Hemoglobina (Hombres) | 13.5 - 17.5 g/dL |
| Hemoglobina (Mujeres) | 12.0 - 15.5 g/dL |
| Hematocrito (Hombres) | 41 - 53% |
| Hematocrito (Mujeres) | 36 - 46% |