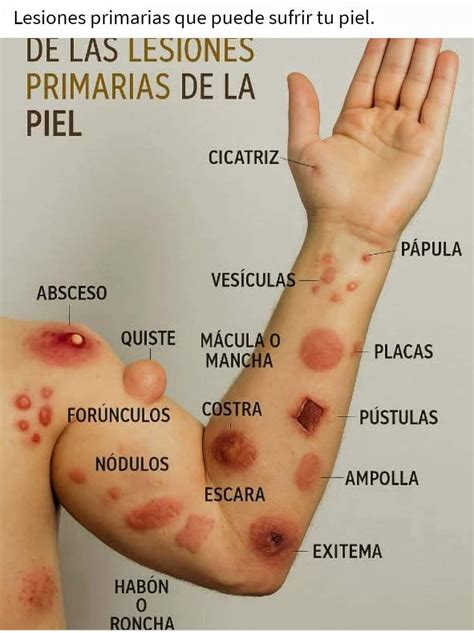
Las ampollas en la piel son burbujas llenas de líquido que se forman bajo la epidermis debido a una lesión o afección. Una ampolla, en el ámbito médico, es una lesión cutánea elevada, de contenido líquido claro o seroso, que se forma entre las capas más superficiales de la piel (epidermis y dermis). Su tamaño suele superar los 5 milímetros de diámetro, distinguiéndose así de las vesículas, que son más pequeñas.
Las ampollas pueden originarse por fricción repetida, quemaduras térmicas o químicas, enfermedades autoinmunes, infecciones o reacciones alérgicas. En general, no se recomienda romper una ampolla intacta, ya que la piel actúa como barrera protectora.
Como Tratar y prevenir las Lesiones en la Piel por Radioterapia-Con la Dra Fernández-Guarino
Causas Comunes de Ampollas en la Piel
En primer lugar, están los tipos de ampollas en la piel que aparecen a causa de una lesión, como quemaduras solares o por contacto con productos muy calientes, como el tubo de escape de una moto, así como por rozaduras provocadas por el uso de zapatos ajustados o el roce de guantes y calcetines.
Además de por fricción, las ampollas también pueden estar provocadas por quemaduras, que pueden haber sido causadas tanto por el sol como por el contacto con el fuego, superficies calientes o sustancias químicas. Las lesiones pueden deberse también a la exposición al frío o a temperaturas congelantes (contacto con hielo, metales congelados o líquidos muy fríos).
Otras causas que encontramos con cierta frecuencia en el origen de las ampollas son afecciones de tipo alérgico como algunos tipos de dermatitis de contacto, infecciones producidas por hongos, por bacterias (como por ejemplo, el impétigo) o por virus, como el herpes labial y genital, la varicela o la culebrilla (herpes zóster).
Otras causas menos comunes son trastornos autoinmunes como el pénfigo en sus diferentes variedades o trastornos hereditarios como la porfiria. Otras causas de lesiones ampollosas pueden ser la picadura de algunos insectos (alguna arañas, chinches…) o la reacción al uso de algunos medicamentos.
El Herpes Zóster
El herpes zóster es una enfermedad producida por una reactivación del virus latente varicela-zóster, que afecta a los nervios periféricos y a la piel, donde puede producir pequeñas ampollas dolorosas en forma de anillo agrupadas a lo largo de la zona de distribución del nervio (dermatoma). Coloquialmente se llama culebrilla o fuego de San Antonio.
El paciente con herpes zóster suele contagiarse en la infancia. En este primer momento se desarrolla una enfermedad exantemática (con erupciones rojizas en la piel) que se conoce como varicela, y que constituye la forma inicial de infección del virus varicela-zóster. Después de que la varicela se haya resuelto, el virus queda latente durante años en los ganglios de los nervios dorsales del paciente.
El 95% de los individuos a los 18 años ya presentan anticuerpos frente al virus por la vacunación o por la infección causada por este virus. No todo el mundo va a desarrollar la afectación neurocutánea. La alteración funcional de la inmunidad, siendo el ejemplo claro el envejecimiento, donde el funcionamiento de este sistema como de otros se va deteriorando.
En niños suele ser un proceso benigno, pero en el caso de los adultos puede convertirse en una enfermedad muy debilitante, ya que puede provocar grandes dolores.
Tratamiento:
- Acudir a un médico, que valorará las lesiones, y generalmente buscará una causa oculta cuando un adulto joven desarrolle esta enfermedad, por ejemplo, un estudio que busque enfermedades malignas o infecciones debilitantes como la infección por VIH.
- Luego me indicará el tratamiento antiviral que tomado de manera precoz disminuye las molestias y evita complicaciones muy dolorosas.
- El tratamiento con aciclovir se acepta para la varicela y el herpes zóster. Este medicamento, administrado por vía oral durante 7-10 días, es muy beneficioso para pacientes con una reactivación del virus varicela-zóster.
- Otros fármacos que también son muy útiles como tratamiento del herpes zóster, son el famciclovir y el valacilovir, que ofrecen muchas ventajas en cuanto a su administración, ya que requieren menor dosis diaria.
- Se debe también realizar un tratamiento tópico sobre las lesiones cutáneas con el fin de acelerar el proceso de costra y evitar las molestias y las sobreinfecciones. Para ello se suelen aplicar fomentos de sulfato de zinc diluidos.
- En casos especiales, como en pacientes con SIDA u otros estados de inmunodepresión, el aciclovir debe emplearse por vía intravenosa, por lo que requerirán siempre hospitalización.
- Si existe neuralgia posherpética lo más importante será el uso de analgésicos para el alivio del dolor. Otros, indicados para la epilepsia, como gabapentina y pregabalina, son eficaces en el control del dolor.
La Erisipela
La erisipela es una infección de la parte más superficial de la piel, producida por una bacteria llamada estreptococo y caracterizada por el enrojecimiento súbito de la cara o, más frecuentemente, alguna zona de una extremidad. Afecta fundamentalmente a niños y ancianos.
La erisipela es una infección producida, principalmente, por estreptococos beta-hemolíticos del grupo A, como el Estreptococo piógenes, “aunque puede ser causada por otras bacterias como el Estafilococo aureus, entre otras”, explica Alonso. Además, añade que “las bacterias pueden penetrar a través de cortes o úlceras”.
Los pacientes con erisipela, según Alonso, pueden presentar síntomas como “la aparición de una placa eritematosa y caliente bien delimitada en la piel, además de dolor y sensibilidad en la zona afectada”. En ocasiones, “pueden aparecer edemas locales y lesiones ampollosas, así como fiebre y escalofríos, malestar general y astenia”.
El diagnóstico de la erisipela se basa en la sospecha clínica por parte de un especialista. Alonso asegura que “en algunos casos se puede solicitar análisis sanguíneo para evaluar ciertos parámetros de gravedad y complicaciones”. La erisipela debe distinguirse del herpes zóster, del agioedema y de la dermatitis de contacto.
“Aunque sea una enfermedad infecciosa, la produce una bacteria, por lo que no es contagiosa entre personas”, explica Molina. De hecho, Molina insiste en que “cuando nos hacemos una herida pequeña, en ocasiones, no le prestamos atención y puede ser la puerta de entrada de la erisipela”. En algunas personas con úlceras o heridas crónicas puede haber episodios de erisipela de repetición en las zonas adyacentes.
El pronóstico de la erisipela es, en general, bueno con tratamiento. “El grado más severo de esa infección cutánea puede ser una fascitis necrotizante, que requeriría de tratamiento quirúrgico, aunque no es frecuente”, añade.
Tratamiento:
- El tratamiento de la erisipela consiste en la administración de antibióticos (en general, penicilina).
- Alonso explica que “se administran por vía oral o endovenosa, en función del tipo de paciente y de la gravedad”.
- Los antibióticos orales de primera línea para el tratamiento de la erisipela incluyen penicilina, amoxicilina, cefalexina o cefadroxilo.
- Aun así, el antibiótico parenteral de primera elección es la penicilina G cristalina acuosa.
Dermatitis Herpetiforme (DH)
La dermatitis herpetiforme, también conocida por sus siglas DH, es una alteración cutánea que puede llegar a provocar erupciones y producir picazón o aparición de ampollas. Las erupciones se producen de manera crónica, es decir, a largo plazo.
A pesar de que en algunos casos puede afectar a niños, por lo general, la dermatitis herpetiforme suele aparecer en personas con una edad superior a los 20 años. Su nombre puede dar lugar a confusión ya que la dermatitis herpetiforme no está relacionada con el virus del herpes.
Los síntomas de la dermatitis herpetiforme pueden aparecer en diferentes partes del cuerpo. En cuanto a las zonas donde los síntomas de la dermatitis herpetiforme pueden aparecer, suele darse en zonas como los codos, las rodillas, los glúteos, el sacro e incluso el cuero cabelludo. Además, la dermatitis herpetiforme puede provocar picor en cualquier de las zonas corporales “que no se doblan” y en las que han aparecido las ampollas tan características de esta alteración dérmica.
Tratamiento:
- Antes de comenzar el tratamiento, es necesario solicitar un hemograma completo de manera semanal al principio.
- Como primer tratamiento, se suele recomendar una dieta estricta libre de gluten para poder controlar el avance de la enfermedad y eliminar las dolencias intestinales.
- En caso de ser necesario la toma de medicamentos, se pueden usar fármacos con el fin de suprimir el sistema inmunitario.
- El medicamento Dapsona suele conseguir una mejoría notable, permitiendo una reducción notable de los síntomas causados.
- Una vez la enfermedad está estabilizada, el paciente puede comenzar a suspender la terapia farmacológica siempre y cuando sea recomendado por un médico.
Epidermólisis Ampollosa (EB) o Piel de Mariposa
La piel de mariposa o epidermólisis ampollosa (EB por sus siglas en inglés) es una enfermedad genética que se caracteriza por la excesiva fragilidad de la piel y las mucosas ante traumas mecánicos mínimos. La piel es tan frágil como las alas de una mariposa.
La epidermólisis ampollosa es un grupo de trastornos en los que se forman ampollas en la piel tras mínimos traumatismos. Esta afección es de origen genético y se transmite de padres a hijos. Es una enfermedad rara, grave en muchos casos y que no tiene cura.
La EB tiene diferentes grados de gravedad, desde una afectación leve, que causa ampollas en la piel, hasta una afectación mortal, comprometiendo a otros órganos. La epidermólisis bullosa comienza al momento de nacer o poco después. Existen marcadores genéticos específicos que determinan la gravedad de esta enfermedad.
Se caracteriza por la formación de heridas y ampollas al mínimo roce, ya que las personas afectadas carecen de las distintas proteínas que hacen que la piel se pegue correctamente al cuerpo. Dependiendo del tipo de proteína que esté ausente o funcionando incorrectamente, la epidermólisis bullosa afecta de forma diferente a cada persona.
Por eso, las personas con Piel de Mariposa se ven obligadas a vendar su cuerpo diariamente para protegerla de roces o traumatismos. Como consecuencia de esta enfermedad, acciones de la vida cotidiana como andar o comer pueden resultar extremadamente dolorosas. Este tipo de cuidados pueden llegar a ocupar más de tres horas cada día, afectando mucho el bienestar y la calidad de vida de las personas que la padecen, además del gran impacto en las familias y cuidadores.

Síntomas de la Epidermólisis Ampollosa
- Dolor: Actividades tan cotidianas como abrazarse, comer o caminar pueden resultar muy dolorosas. El dolor no solo está en la piel sino también en zonas internas del cuerpo.
- Aparición de ampollas en las zonas de roce: Estas son lesiones hemorrágicas que se secan formando costras y que se pueden llegar a infectar con facilidad y causando un prurito constante. El rascado contribuye a la aparición de nuevas lesiones y a la sobreinfección de las ya existentes.
- Otras manifestaciones de la enfermedad: Anemia, disfagia (dificultad para tragar), desnutrición, estreñimiento, osteoporosis, distrofia muscular, cardiomiopatía, insuficiencia renal y cáncer.
Tipos de Epidermólisis Ampollosa
En función de la zona de la piel donde se origina la ampolla, la enfermedad se divide en cuatro grandes grupos y, a su vez, en más de 32 subgrupos. La diferencia entre los tipos de EB depende de qué proteína está ausente o funcionando incorrectamente y qué capa de la piel esté afectada. Cada tipo de EB tiene síntomas característicos:
- EB simple: La ampolla surge en la epidermis, la capa más superficial de la piel, y, por lo general, tiene un buen pronóstico, ya que se cura sin cicatriz. Los afectados suelen experimentar mejoría con el tiempo.
- EB juntural: Las ampollas aparecen en la zona situada entre la capa externa (epidermis) y la interna de la piel (dermis), en concreto en el interior de la membrana basal, lo que puede producir un pronóstico muy diverso. Este tipo de EA suele necesitar curas cutáneas, así como tratamientos multidisciplinares. Los subtipos que incluyen van desde una variedad letal en el periodo neonatal hasta otros que pueden mejorar con el tiempo.
- EB distróficas: Las ampollas aparecen en el estrato más profundo de la piel, la dermis. Son el tipo más agresivo, ya que al curar la ampolla produce cicatriz y retracción. A medida que las sucesivas heridas van cicatrizando, la piel va quedándose más tirante y las articulaciones sufren retracciones, dificultando seriamente el uso de las manos y el movimiento general. También pueden aparecer ampollas en las mucosas: boca, ojos, faringe, sistema digestivo, vías respiratorias y vías urinarias.
- EB mixta: Puede compartir características de los otros subgrupos.
Diagnóstico y Tratamiento de la Epidermólisis Ampollosa
Diagnóstico: Para detectar la enfermedad se hace un mapeo por inmunofluorescencia y microscopia electrónica.
Pronóstico y tratamiento: Actualmente la epidermólisis ampollosa no tiene un tratamiento eficaz. La enfermedad aparece en el momento del nacimiento o en los primeros años y dura toda la vida. El pronóstico es variable, en función del tipo de EB, pero suele ser grave. La edad de supervivencia son 50 años.
Actualmente, se están investigando nuevas terapias celulares y moleculares para combatir la enfermedad.
Tratamiento General de las Ampollas
Por lo general, como decíamos al inicio, las ampollas se curan por sí solas. Por tanto, si no nos duele demasiado o no es muy grande, es mejor no romperla ni pincharla para extraer el líquido de su interior, ya que esto aumentaría el riesgo de infección.
Hay que mantener la piel que cubre la ampolla lo más intacta posible. De hecho, mantener la piel que la cubre lo más intacta posible es crucial, ya que constituye una barrera natural que mantiene lejos las bacterias y el riesgo de infecciones.
Sí conviene lavar cuidadosamente la zona con agua y jabón y luego cubrirla con una venda adhesiva, una gasa estéril o un apósito. Mantendrá el área limpia y, al mismo tiempo, impedirá que continúe el roce que la ha provocado.
¿En qué situaciones hay que seguir un tratamiento especial con las ampollas?
En el caso de que la ampolla sea muy grande, duela o se encuentre en un área en la que es fácil que se rasgue o rompa, sí conviene drenarla, pero sin tocar la piel que la recubre.
Para ello, podemos acudir a nuestro médico o si decidimos hacerlo por nuestra cuenta, al menos, hay que seguir las siguientes pautas: en primer lugar, hemos de lavarnos las manos y la ampolla con jabón y agua tibia. Después, se ha de limpiar la lesión con yodo, esterilizar una aguja limpia con alcohol y punzar la ampolla en varios puntos del borde. Es mejor dejar que el líquido salga por sí solo e intentar no tocar con los dedos la zona que la rodea.
Posteriormente, podemos aplicar una pomada antibiótica y colocar una gasa esterilizada antiadherente. Durante los días siguientes, se debe controlar la zona para detectar posibles infecciones. Cuando la ampolla se haya secado, puede cortarse la piel seca con tijeras esterilizadas, aunque a veces, se desprende sola.
Es absolutamente necesario acudir al médico si la ampolla excreta pus o el área que la rodea está roja, inflamada o muy dolorosa. También se ha de buscar ayuda de un profesional sanitario, en caso de fiebre, de que la ampolla tenga más de dos centímetros, se halle en zonas críticas como el rostro o las ingles, o las ampollas sean de causa desconocida o se sufran problemas de circulación o diabetes. Si han sido provocadas por quemaduras, es necesario también buscar asistencia médica, ya que este tipo de ampollas requieren un tratamiento determinado; si se dan en el contexto de una enfermedad específica, el médico decidirá el abordaje que requieren las lesiones y el tratamiento más indicado.
Consejos para Prevenir las Ampollas por Fricción
Seguir las siguientes recomendaciones puede ayudar a prevenir la aparición de las molestas ampollas en nuestro día a día:
- Elige zapatos o zapatillas que se ajusten bien a tus pies. Evita los que son demasiado estrechos y asegúrate de que, entre el dedo más largo y la punta del zapato, queda al menos el espacio de un dedo pulgar. También si te quedan demasiado anchos o sueltos, pueden formarse ampollas en las puntas de los dedos.
- Usa calzado específico para tu actividad física. Si practicas algún deporte, usa el calzado apropiado para esa disciplina (fútbol, baloncesto, running…). Incluso si la actividad es tan sencilla como ir a pasear, el tipo de zapatilla ha de ser el adecuado. Cuando te pruebes el calzado deportivo en la tienda, lleva puesto el tipo de calcetín y/o plantillas que usarás durante la práctica del deporte.
- Usa calcetines para reducir el roce entre tu zapato y la piel. Preferiblemente, que sean transpirables y de materiales sintéticos como el acrílico o el polipropileno, ya que mantendrán tus pies más frescos y secos que los de algodón o lana. Si vas a hacer deporte, quizás necesites llevar un par extra de repuesto.
- Utiliza plantillas y/o apósitos. Las plantillas acojinadas o los apósitos pueden reducir la fricción en un área específica, al igual que aplicar una fina capa de vaselina. Otra opción es introducir polvos de talco dentro del calcetín, ya que reducen la humedad de la piel.
- Protege tus manos con guantes. Las ampollas también pueden salir en las manos, así que cuando realices tareas manuales en la que tus manos rozan con otros objetos, protégelas con guantes. Por ejemplo, cuando montes en bicicleta o practiques aficiones que requieran sostener herramientas como la jardinería o el bricolaje.
Tabla Comparativa de Enfermedades Ampollosas
| Enfermedad | Causa | Síntomas Principales | Tratamiento |
|---|---|---|---|
| Herpes Zóster | Reactivación del virus varicela-zóster | Ampollas dolorosas en forma de anillo | Antivirales (aciclovir, famciclovir), analgésicos |
| Erisipela | Infección bacteriana (estreptococos) | Enrojecimiento súbito, dolor, edema | Antibióticos (penicilina, amoxicilina) |
| Dermatitis Herpetiforme | Reacción al gluten | Erupciones, picazón, ampollas | Dieta libre de gluten, dapsona |
| Epidermólisis Ampollosa | Defecto genético en proteínas de la piel | Fragilidad extrema de la piel, ampollas por roce | Cuidados preventivos y sintomáticos, vendajes |