La sensación de quemazón en la piel es una experiencia desagradable e irritativa que puede manifestarse como quemazón, calor o punzada. Al igual que el picor, esta sensación puede ser provocada por diversas causas, ya sean externas (como quemaduras solares, picaduras de insectos o contacto con plantas venenosas), afecciones localizadas (como xerosis o dermatitis) o enfermedades sistémicas (como neuropatías, ansiedad o insuficiencia hepática y renal). A continuación, exploraremos algunas de las enfermedades más comunes que pueden causar esta sensación.
Disestesia
La disestesia es una sensación que se suele describir como dolor, picor, quemazón o de restricción. Proviene de dos palabras del griego antiguo que significan “sensación anormal”. Es el resultado del daño a los nervios y ocurre principalmente con afecciones neurológicas. Puede ocurrir debido a un derrame cerebral, síndrome del túnel carpiano y varios otros trastornos neurológicos. Según investigaciones, entre el 12 por ciento y el 28 por ciento de las personas con esclerosis múltiple (EM) sufren el ardor, hormigueo o dolor de la disestesia. La disestesia es un síntoma muy común de la esclerosis múltiple.
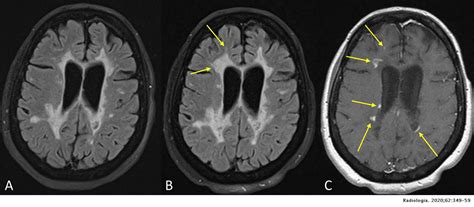
Imagen de resonancia magnética mostrando lesiones de esclerosis múltiple en el cerebro.
La esclerosis múltiple es una enfermedad autoinmune en la que el cuerpo daña o destruye la mielina, la capa de tejido graso protector que permite el paso de los impulsos eléctricos. Cuando el daño de la mielina es mínimo, solo puede afectar las señales de los nervios de manera leve o temporal. Sin embargo, un daño extenso de la mielina puede interrumpir por completo la comunicación entre los nervios, lo que generalmente causa un dolor intenso a largo plazo.
Cualquier cosa que implique daño a los nervios o al sistema nervioso puede causar disestesia. La disestesia puede ocurrir con el herpes zóster o culebrilla. Otras afecciones con las que puede ocurrir incluyen:
- Diabetes
- Enfermedad de Lyme
- Síndrome de Guillain-Barré
- Abstinencia o uso excesivo de drogas
- VIH
- Culebrilla
- Accidente cerebrovascular
- Trastorno por consumo de alcohol
- Ciertas deficiencias de vitaminas
- Lesiones en los nervios
Síntomas de la Disestesia
Las personas con disestesia pueden sentir como si su piel les picara o ardiera. La disestesia puede ser dolorosa, pero no es una señal de daño en los tejidos. Los tejidos del cuerpo pueden permanecer completamente funcionales y sanos, aunque su mal uso prolongado, o la falta de uso, debido al dolor y la incomodidad pueden hacer que se dañen.
Los síntomas de la disestesia varían de una persona a otra, pero tienden a afectar la piel, el cuero cabelludo, la cara, la boca, el torso, los brazos y las piernas. Los síntomas más probables incluyen:
- Una sensación de picazón y ardor que puede parecerse a algo que se arrastra debajo o sobre la piel
- Una sensación de restricción, especialmente alrededor del tronco o el torso, a veces llamada “abrazo de EM”
- Una sensación dolorosa inexplicable que suele irradiarse a otras partes del cuerpo
- Sensación de hormigueo o de pinchazos
- La sensación de estar en llamas
- Una sensación incómoda y difícil de describir similar a la de golpearse el huesito del codo
- Una sensación de descargas eléctricas
- Dolores agudos y punzantes
- Dolor o irritación, incluso por un toque ligero o sin contacto
- Una sensación de dolor, similar al dolor muscular
- Pérdida de cabello, si afecta el cuero cabelludo
Dependiendo de la causa subyacente, las sensaciones pueden ser agudas (que ocurren repentinamente y desaparecen después de un tiempo) o crónicas, es decir que persisten. Muchos casos de disestesia ocurren debido a afecciones progresivas, por lo que suelen empeorar con el tiempo.
Tipos de Disestesia
Los diferentes tipos de disestesia afectan a diferentes partes del cuerpo, pero todos provocan molestias en la piel, sin dañarla.
- Disestesia del cuero cabelludo: Es probable que la mayoría de las personas con este tipo de disestesia experimenten una sensación de ardor muy dolorosa debajo o sobre la piel del cuero cabelludo. Esta sensación puede provocar que una persona se rasque, lo que puede no producir alivio, pero sí caída del cabello. A veces, la disestesia del cuero cabelludo puede ser el resultado de una afección de la columna cervical.
- Disestesia cutánea: La mayoría de las personas con este tipo de disestesia tienen una piel sensible que no responde de la forma habitual a los estímulos externos o al tacto. En algunos casos, la ropa holgada o la brisa pasajera pueden provocar sensaciones de dolor, ardor o irritación.
- Disestesia oclusal: Alguien con este tipo de disestesia sentirá que hasta morder algo es incómodo, sin ninguna razón aparente. La disestesia oclusal es un efecto secundario poco común o una complicación de los procedimientos dentales.
- Disestesia oral: La disestesia oral implica una sensación inexplicable de dolor o ardor en la boca o las estructuras de la boca, que incluyen la mandíbula, la lengua y las encías. Algunos médicos lo llaman síndrome de ardor bucal. Los médicos no saben exactamente por qué se desarrolla esta sensación. Podría ser un síntoma de muchas afecciones diferentes que afectan la boca o el cuerpo. A veces, el síndrome de ardor bucal puede deberse a un trastorno psicológico. Una persona también puede experimentar cambios en su sentido del gusto o su respuesta a la temperatura, y podría tener dificultades para hablar y comer.
Dolor neuropático: Patologías y tratamiento
Epidermólisis Ampollosa
La epidermólisis ampollosa es un conjunto de enfermedades poco frecuentes que ocasionan fragilidad en la piel, por lo que esta se ampolla o se rasga fácilmente. Esas rasgaduras, llagas y ampollas ocurren debido a una fricción o un golpe en la piel y pueden aparecer en cualquier parte del cuerpo. La enfermedad es ocasionada por uno o más genes mutados (modificados) que se heredan de los padres.
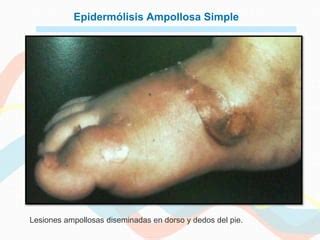
Ampolla en el pie causada por epidermólisis ampollosa.
Síntomas de la Epidermólisis Ampollosa
Los síntomas de la epidermólisis ampollosa varían según el tipo que tenga. Todas las personas con la enfermedad tienen una piel frágil que se ampolla y se desgarra fácilmente. Los cambios en la piel y las ampollas pueden causar dolor y picazón.
Aunque no hay una cura para la enfermedad, su médico puede tratar los síntomas. El tratamiento puede incluir controlar el dolor y la picazón, tratar las heridas causadas por las ampollas y las rasgaduras, y obtener ayuda para sobrellevar la enfermedad.
Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica son dos formas del mismo trastorno de la piel, potencialmente mortal, que produce erupción, descamación de la piel y ampollas en las membranas mucosas. Generalmente, el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica suelen estar causados por fármacos o infecciones.
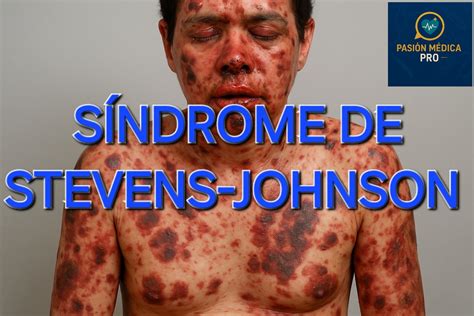
Superposición del síndrome de Stevens-Johnson/necrólisis epidérmica tóxica.
Síntomas del Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
Los síntomas típicos de ambas enfermedades incluyen descamación cutánea, fiebre, dolores en el cuerpo, una erupción roja o púrpura plana y ampollas y llagas en las membranas mucosas (como la boca y los ojos). La descamación de la piel es el sello distintivo de estos trastornos. La descamación de la piel incluye toda la capa superior de la piel (la epidermis), que a veces se desprende en capas de grandes áreas del cuerpo.
En ambos casos, la formación de ampollas en las membranas mucosas suele darse en la boca, los ojos y la vagina y a veces en los tractos digestivo, respiratorio y urinario. Ambas enfermedades son potencialmente mortales.
Causas del Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
La mayoría de los casos de síndrome de Stevens-Johnson y necrólisis epidérmica tóxica están causados por una reacción a un medicamento, a menudo sulfamidas y otros antibióticos; medicamentos anticonvulsivos, como fenitoína y carbamazepina; y otros medicamentos, como piroxicam o bien alopurinol. Algunos casos se deben a una infección bacteriana o enfermedad del injerto contra el huésped. Cuando el síndrome de Stevens-Johnson aparece en niños, la causa más probable es una infección. En raras ocasiones, no se puede identificar una causa.
Tratamiento del Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
Los afectados por síndrome de Stevens-Johnson o necrólisis epidérmica tóxica requieren hospitalización. Se suspende inmediatamente la administración de todos los fármacos que pudieran estar causando cualquiera de las enfermedades. De ser posible, las personas afectadas deben recibir tratamiento en una unidad de quemados o en una unidad de cuidados intensivos, y se les aplican medidas escrupulosas para evitar infecciones. Si la persona sobrevive, la piel vuelve a crecer por sí sola y, a diferencia de las quemaduras, no se requieren injertos. Los líquidos y las sales, que se pierden a través de la piel lesionada, se reemplazan por vía intravenosa.
Pronóstico del Síndrome de Stevens-Johnson y Necrólisis Epidérmica Tóxica
En la necrólisis epidérmica tóxica, la tasa de mortalidad puede alcanzar el 25-35% en adultos, y puede ser aún más elevada en adultos mayores en los que la formación de ampollas sea particularmente grave.
Síndrome de la Piel Escaldada
El síndrome de la piel escaldada (SSS, por sus siglas en inglés), es una infección de la piel causada por la bacteria estafilococo que daña la piel y hace que se desprenda. El síndrome de la piel escaldada es causado por infección con ciertas cepas de las bacterias estafilococos. Las bacterias producen una toxina que ocasiona daño a la piel. Dicho daño crea ampollas, como si la piel estuviera escaldada por el calor. Estas ampollas pueden ocurrir en zonas de la piel lejos del sitio inicial.
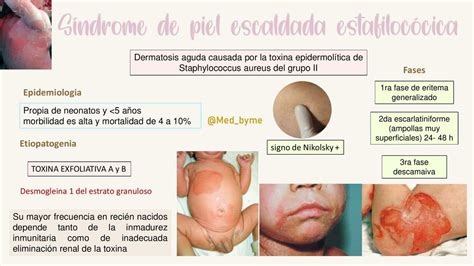
Síndrome estafilocócico de la piel escaldada.
Síntomas del Síndrome de la Piel Escaldada
El SSS se encuentra con mayor frecuencia en bebés y en niños menores de 5 años. Los síntomas pueden incluir cualquiera de los siguientes:
- Ampollas
- Fiebre
- Desprendimiento o muda de grandes zonas de piel (exfoliación o descamación)
- Piel adolorida
- Enrojecimiento de la piel (eritema) que se propaga hasta cubrir la mayor parte del cuerpo
- La piel se desprende con solo ejercer una presión suave, dejando zonas rojas y húmedas (signo de Nikolsky)
Tratamiento del Síndrome de la Piel Escaldada
Se suministran antibióticos por vía oral o a través de una vena (intravenosa, IV) para ayudar a combatir la infección. También se suministran líquidos intravenosos para prevenir la deshidratación. Se pierde mucha parte de los líquidos corporales a través de la piel abierta.
El uso de compresas húmedas en la piel puede brindar alivio. Se puede aplicar un emoliente con el fin de mantener la piel húmeda. La cicatrización comienza aproximadamente en 10 días después del tratamiento. Se espera una recuperación total.
Xeroderma Pigmentoso
El xeroderma pigmentoso (XP) es una enfermedad muy rara con un patrón de herencia autosómico recesivo. Puede ser fatal, ya que causa una alta sensibilidad a la radiación ultravioleta (fotosensibilidad), lo que hace que las personas con el trastorno desarrollen tumores potencialmente malignos con mucha más frecuencia que la población normal. La piel también envejece rápidamente como resultado de este trastorno y puede decolorarse.

Xeroderma pigmentoso.
Síntomas del Xeroderma Pigmentoso
Una persona con XP nace con una piel que parece saludable y sin ningún síntoma de la enfermedad. Sin embargo, a los 6 meses de edad, se observa eritema (una inflamación roja de la piel), descamación y pecas en la piel que ha estado expuesta a la radiación UV. A menudo, esto incluye el cuello y la parte inferior de las piernas, pero también puede extenderse al tronco. Con la etapa dos viene el desarrollo de poiquilodermia en la que la piel se atrofia, se vuelve excesiva o insuficientemente coloreada y se puede observar telangiectasia (una dilatación de los capilares que causa manchas rojas en la piel). XP también se caracteriza por una mala visión, o más específicamente, una sensibilidad a la luz solar o conjuntivitis.
Tratamiento del Xeroderma Pigmentoso
No se ha identificado ningún tratamiento para las personas diagnosticadas con este trastorno. La medida preventiva más importante a tomar es la minimización del desarrollo de cáncer de piel. Esto se puede hacer evitando la mayor cantidad de luz solar posible y cubriendo las áreas expuestas con un protector solar de SPF alto. Además de la protección directa contra la radiación UV, un paciente con XP debe revisarse la piel cada tres a seis meses para detectar crecimientos y cualquier área sospechosa debe examinarse para detectar cáncer. Si se encuentra un tumor, se debe utilizar la cirugía para extirpar estos crecimientos peligrosos. También se deben realizar con frecuencia pruebas de deterioro de la visión y trastornos neurológicos para controlar cualquier degradación de estos sistemas. La crioterapia y la crema de 5-fluorouracilo deben usarse para tratar las queratosis solares.
Dermatitis
La dermatitis es una afección frecuente que causa la hinchazón y la irritación de la piel. Tiene muchas causas y tipos, y a menudo implica piel con picazón y seca o un sarpullido. O bien, puede hacer que la piel se ampolle, exude, forme costras o se descame. Tres tipos frecuentes de esta afección son la dermatitis atópica, la dermatitis de contacto y la dermatitis seborreica.
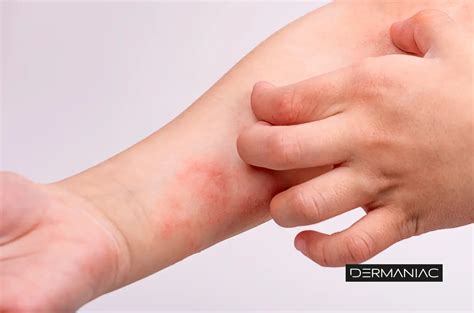
Dermatitis atópica en el brazo.
Causas de la Dermatitis
Una causa común de la dermatitis es el contacto con alguna sustancia que irrita la piel o desencadena una reacción alérgica. Estos pueden incluir la hiedra venenosa, los perfumes, las lociones o las joyas que contienen níquel.
Prevención de la Dermatitis
Desarrollar una rutina básica de cuidado de la piel también puede ayudar a prevenir la dermatitis. Toma baños y duchas por menos tiempo. Limita el tiempo de la ducha o del baño a unos 10 minutos. Utiliza agua tibia, no caliente. Usa un jabón suave o un limpiador sin jabón. Elige un limpiador que no contenga tintes, alcohol ni fragancias. Algunos jabones pueden secar la piel. En el caso de los niños pequeños, por lo general, solo se necesita agua tibia para bañarlos; no es necesario usar jabón ni baños de espuma. Sécate con toquecitos suaves. No frotes la piel con una toallita o esponja vegetal. Hidrata toda la piel. Mientras la piel aún esté húmeda, sella la humedad con aceite, crema o loción. Hay muchas cremas humectantes a la venta. Prueba diferentes productos hasta encontrar uno que sea adecuado para ti. La crema humectante ideal debe ser segura, sin perfume, eficaz, asequible y una que te guste utilizarla con regularidad.
Porfirias
Entre las causas sistémicas del ardor cutáneo se encuentran las porfirias, que abarcan una serie de enfermedades metabólicas hereditarias o adquiridas con ausencia de actividad de enzimas que actúan en la biosíntesis del grupo hemo (componente de la hemoglobina) y que genera excesiva producción y acumulación de porfirinas. Se caracteriza por fragilidad mecánica y lesiones bullosas, alteraciones pigmentarias, erosiones, costras, quistes de millium, cicatrices y hasta atrofia cutánea, ubicadas en regiones expuestas.
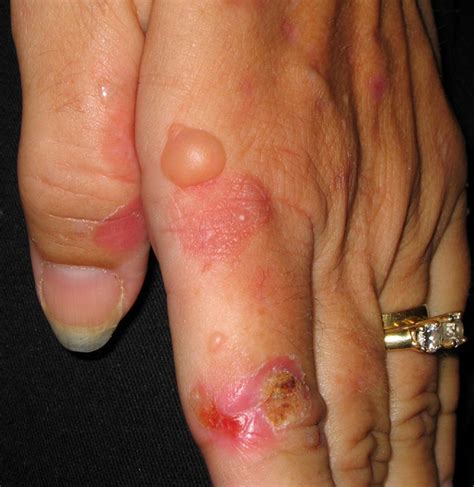
Porfiria cutánea tarda.
Síntomas de las Porfirias
Es preciso valorar las lesiones primarias de la piel con contenido líquido (vesículas y ampollas) y secundarias (costras, cicatrices, atrofia) situadas en áreas fotoexpuestas (cara, cuello cabelludo, miembros superiores e inferiores), acompañadas de sintomatología subjetiva más ferritina y pruebas funcionales hepáticas elevadas. La exposición solar tiene múltiples beneficios sobre la salud. Sin embargo, en esta afección no es recomendable por el acúmulo de porfirinas fototóxicas en la piel que desencadenan lesiones cutáneas.