Las manchas rojas en la piel constituyen uno de los motivos de consulta más frecuentes en dermatología. La relevancia de las manchas rojas en la piel no solo radica en su impacto estético sino también en lo que pueden revelar sobre la salud general del individuo.
Las manchas rojas en la piel pueden presentarse bajo una amplia variedad de formas, tamaños y duraciones, cada una con un trasfondo que merece ser descifrado. No todas las manchas rojas en la piel aunque sean rojas son iguales. El color rojo puro orienta a una lesión vascular, o muy aguda. El rosado a inflamación. La coloración también varían según evolucionan las manchas rojas en la piel.
Además, la diferenciación entre manchas rojas en la piel de naturaleza benigna y aquellas que podrían ser precursoras de patologías más seria es importante, subrayando la importancia de una evaluación dermatológica temprana para un diagnóstico adecuado y una intervención oportuna.
En este artículo, exploraremos en detalle diversas enfermedades que pueden manifestarse con llagas en la piel, desde infecciones comunes hasta condiciones más complejas. Comprender las causas y características de estas afecciones es crucial para un diagnóstico temprano y un tratamiento efectivo.

Las mordeduras de animales son también un problema importante de salud pública.
Comprendiendo la Piel
La piel, el órgano más extenso del cuerpo humano, actúa como barrera protectora frente al mundo exterior y desempeña funciones vitales para nuestra supervivencia. Desde la regulación de la temperatura corporal hasta la protección contra agentes patógenos, su integridad y salud son fundamentales.
Podemos decir, resumiendo mucho que las manchas rojas en la piel pueden deberse a inflamación de la piel o ser de causa vascular. La inflamación de la piel se produce por muchas causas y generalmente se debe a la llegada de céulas inflamatorias a la zona afectada. Cuando me refiero a inflamación incluyo la infección, que en cierto modo, es inflamación de la piel en respuesta al microorganismo causante.
Las manchas rojas en la piel, se dividen, como todas las lesiones elementales en dermatología en máculas, manchas, pápulas y placas. Máculas y pápulas son menores de 1 cm de diamétro. Pápulas y placas son sobreelevadas. La distribución de las manchas rojas y su localización orientan al dermatólogo en sus causas. Lesiones centrofaciales orientan a una dermatitis seborreica por ejemplo. Las manchas rojas en la piel de distribución lineal nos harán pensar en picaduras o herpes.
Las manchas rojas en la piel pueden ser síntomas sólo de la piel, pero en general se acompañan de síntomas que orientan al dermatólogo. La presencia de fiebre o dolor intenso inclina a infección o inflamación aguda. El picor a reacciones alérgicas, dermatitis de contacto o picaduras. La sensación de tirantez a eccema o rosácea.
Clasificación de las Manchas Rojas
Las manchas rojas en la piel pueden clasificarse según su causa subyacente. A continuación, exploraremos algunas de las categorías más comunes:
- Manchas Rojas en la Piel por Causas Inflamatorias
- Manchas Rojas en la Piel de causa infecciosa
- Manchas Rojas en la Piel por Reacciones Alérgicas y Sensibilidades
1. Manchas Rojas en la Piel por Causas Inflamatorias
Eczema
El eczema, particularmente, tiende a presentarse en brotes y es común en individuos con antecedentes familiares de alergias.
Rosácea
Esta condición se manifiesta como enrojecimiento persistente en las mejillas, nariz, frente y barbilla. La rosácea puede ser influenciada por factores como cambios extremos de temperatura, alimentos picantes, alcohol y estrés.
2. Manchas Rojas en la Piel de Causa Infecciosa
Las infecciones en la piel se acompañan de signos de inflamación y por ello de coloración rosada de la piel y la aparición de manchas:
- Impétigo: Comúnmente visto en niños, esta infección superficial de la piel se caracteriza por llagas rojas, a menudo alrededor de la nariz y la boca, que rápidamente se convierten en costras amarillas. Responden bien al tratamiento con fomentos fríos de sulfato de cobre o zinc al 1:1000 (5’, 2 veces al día), frotando suavemente al retirarlos para eliminar las costras y aplicando a continuación una crema o pomada antibiótica (ac. fusídico, mupirocina, etc.), durante 5-10 días.
- Celulitis: Una infección bacteriana más profunda del tejido cutáneo que resulta en áreas rojas, hinchadas y dolorosas, generalmente en las piernas.
- Varicela y Herpes: Ambas causadas por virus de la familia herpes, se manifiestan como brotes de manchas rojas y ampollas en la piel.
- Candidiasis y Tiña: Las infecciones fúngicas pueden provocar manchas rojas en la piel con bordes claramente definidos y, a menudo, un patrón en forma de anillo. Para su tratamiento suele bastar con un imidazólico tópico ١-٢ veces al día durante ٧-١٤ días.

Las infecciones fúngicas pueden provocar manchas rojas en la piel con bordes claramente definidos y, a menudo, un patrón en forma de anillo.
Infecciones superficiales de la piel
Las infecciones superficiales afectan a las capas más externas de la piel, aunque pueden extenderse hacia capas más profundas (subcutáneas). Ejemplos de bacterias que pueden causar infecciones de la piel incluyen:
- Bacterias de la flora normal, como especies de Staphylococcus (estafilococos) y de Streptococcus (estreptococos).
- Bacterias resistentes a los antibióticos, como la infección por Staphylococcus aureus resistente a meticilina (SARM) e infección de heridas por estafilococo, (también llamado MRSA, por sus siglas en inglés: Staphylococcus aureus resistente a la meticilina).
- Especies de Vibrio o Aeromonas, a menudo encontradas en aguas saladas.
- Infecciones asociadas a bañeras de hidromasaje, como Pseudomonas aeruginosa.
- Especies de Bacteroides o Clostridium que pueden causar infecciones de heridas más profundas.
- Tularemia: esta infección es causada por la bacteria Francisella tularensis. Principalmente infectan a conejos y roedores, pero los humanos pueden contraer infecciones a través de picaduras de garrapatas o moscas de venado o por el contacto con animales infectados que pueden provocar úlceras en la piel.
- Ántrax: esta es una infección causada por la bacteria Bacillus anthracis. Puede infectar la piel, así como las vías respiratorias o digestivas. La bacteria vive en el suelo e infecta principalmente a los animales, como el ganado vacuno, los ciervos, las ovejas y las cabras. Los seres humanos pueden infectarse al tocar a los animales o su pelo, piel o carne.
Las infecciones de piel más frecuentes son:
- Folículos pilosos infectados (foliculitis).
- Forúnculos.
- Forúnculos que involucran varios folículos pilosos y capas más profundas de tejido (carbúnculos).
- Impétigo: lesiones en la piel y ampollas (vesículas).
- Úlceras por presión: se dan en personas que pasan mucho tiempo inmovilizadas. Este tipo de heridas puede contener diferentes clases de bacterias y realizar cultivos de las mismas no siempre proporciona información útil para su tratamiento.
- Celulitis: infección que afecta al tejido conectivo y subcutáneo de la piel, provocando enrojecimiento, calor e hinchazón.
- Fascitis necrotizante: infección grave, aunque poco frecuente, que se extiende rápidamente y destruye la piel, la grasa, el tejido muscular y la fascia o capa de tejido que recubre los distintos grupos musculares. En este tipo de infección normalmente se hallan estreptococos del grupo A, a veces también conocidos como bacterias carnívoras.
Ejemplos de infecciones fúngicas comunes de la piel incluyen:
- Tiña.
- Pie de atleta.
- Las infecciones causadas por especies de levaduras Candida se dan en la boca (muguet) o en otras áreas húmedas de la piel.
Ejemplos de virus que causan infecciones de la piel incluyen:
- Virus del papiloma humano (VPH): puede causar verrugas comunes y plantares.
- Virus del herpes simple tipo 1 y 2 (VHS-1, VHS-2): son los responsables de una infección de la piel conocida como panadizo herpético.
¿Cómo se contagia el herpes zoster?
Herpes Zóster
Tras sufrir la varicela, el virus varicela zóster (VVZ) se aloja en los ganglios, donde permanece latente, pero, en algunos casos -generalmente después de los 60 años de edad- puede reactivarse y producir el herpes zóster, también llamado culebrilla.
Se trata de una erupción dolorosa en la piel que, generalmente, afecta característicamente tan solo a un lado de la cara o a zonas del cuerpo como el tórax, las cervicales y la zona lumbar. En concreto, la erupción suele situarse en la misma zona donde la afectación de la varicela previa fue más intensa. Posteriormente, este sarpullido forma rápidamente ampollas, que acaban desapareciendo al cabo de una o dos semanas.
Según datos del Ministerio de Sanidad, Servicios Sociales e Igualdad, un 15% de la población experimentará un episodio de herpes zóster a lo largo de su vida. Aunque es más común en personas mayores de 60 años, cualquiera que haya padecido varicela con anterioridad corre riesgo de sufrir este problema.
Los síntomas del herpes zóster varían según la persona, y aumentan, normalmente, con la edad. En general, el herpes zóster comienza con:
- Dolor de intensidad variable (puede ser leve o tipo punzante), continuo o intermitente, picazón o cosquilleo en la zona donde aparecerá la lesión, generalmente a un lado alrededor del tórax, la cintura, el muslo o en la cara e incluso el ojo.
- Posteriormente, este síntoma se transforma en un sarpullido sobre una zona de piel enrojecida y sobre la que, rápidamente, brotan ampollas.
- Entre siete y diez días después, las lesiones se secan y se convierten en costras de color pardo-amarillento, que desaparecen progresivamente, aunque la piel puede tardar en normalizarse entre dos y cuatro semanas. A veces, las costras pueden dejar algunas cicatrices residuales.
Otros posibles síntomas son: malestar de estómago, fiebre, dolor de cabeza, inflamación de los ganglios linfáticos y dolores musculares o cansancio.
Aunque se suele resolver por sí solo al cabo de una o dos semanas, la duración y gravedad del herpes zóster pueden ser menores si se trata con fármacos antivirales. Según el paciente, estos pueden administrarse por vía oral o intravenosa.
Según la Clínica Universidad de Navarra, este tratamiento es eficaz si se comienza en las primeras 72 horas desde el inicio de las ampollas. Además, hay que evitar la infección de las lesiones mediante la aplicación de antisépticos sobre la piel.
3. Manchas Rojas en la Piel por Reacciones Alérgicas y Sensibilidades
Las reacciones a medicamentos o las alergias a medicamentos producen un exantema o manchas en la piel generalizadas. Generalmente se acompañan de picor. El antedecente de la toma de medicamentos orienta a la causa.
Úlceras
La Real Academia define herida como un desgarro en una parte del cuerpo, es decir, la pérdida de integridad de algún tejido. Cualquier persona puede padecer úlceras, si bien, las personas mayores, por el aumento de fragilidad de la piel y la mayor posibilidad de padecer diversas enfermedades, suelen tener más riesgo, a la vez que también presentan mayores problemas asociados (mayor riesgo de infección, de retraso en la cicatrización, muerte…).
¿Cómo se producen?
Existen múltiples causas por las cuales una persona puede padecer úlceras, si bien hay varias que van a ser más comunes en cuanto a su aparición. Se pueden clasificar según diversos factores, como por la causa que lo motiva o dónde se produce.
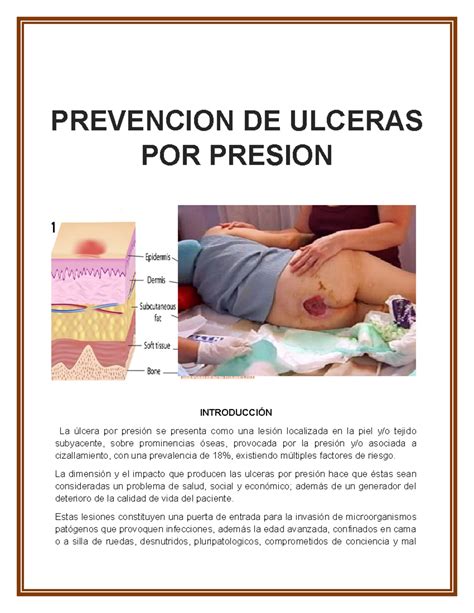
Las úlceras por presión son especialmente relacionadas con aquellas personas dependientes e inmovilizadas.
Tipos de úlceras
- Úlceras por presión: Estas heridas están especialmente relacionadas con aquellas personas dependientes e inmovilizadas, que precisan ayuda para llevar a cabo cambios posturales o recolocaciones. Si estas movilizaciones no se hacen de una manera correcta, pueden conllevar el arrastre de la persona, con lo que aparecen lesiones en la piel por roces.
- Úlceras venosas: Las úlceras venosas son el grupo más numeroso con diferencia dentro de las úlceras de la extremidad inferior. Esto ocasiona diversos signos y síntomas, si continúa evolucionando en el tiempo y no se realiza tratamiento, como sensación de “piernas hinchadas”, varices, edema (pierna hinchada), coloración de la pierna (especialmente desde la mitad hasta el tobillo), piel más dura, textura granulosa… hasta la aparición de úlceras, que generalmente se sitúan encima del tobillo, y presentan mucho exudado (suelen “sudar” mucho). Estas úlceras no suelen presentar mucho dolor, salvo si están infectadas. Sin embargo, el riesgo de infección es alto debido a que tienden a presentar mucho exudado (tienen a “sudar” mucho) y a que pueden prolongarse en el tiempo sin un tratamiento adecuado. En este tipo de úlceras es importante señalar que tanto la prevención como el tratamiento deben incluir terapia compresiva, que consiste en comprimir la pierna (mediante diferentes sistemas, como medias de compresión o vendajes adecuados), de tal manera que se favorezca el retorno venoso de la pierna.
- Úlceras arteriales: En este caso la causa principal es la falta de un adecuado riego a la pierna (no llega bien la sangre). Generalmente aparecen en zonas lejanas de la pierna, como en la punta de los dedos, si bien pueden localizarse en otros lugares (tibia, tobillo…). Aparecen con más frecuencia en personas con patologías crónicas mal tratadas como la diabetes o la hipertensión. El tabaquismo también aumenta el riesgo. Son lesiones que no van a poder cicatrizar si no vuelve a establecerse una adecuada circulación.
- Úlceras diabéticas: La diabetes mal controlada va a afectar, entre otras cosas, tanto a los nervios como a las arterias (las que llevan la sangre del corazón al cuerpo, cargadas con oxígeno y nutrientes). Esto va a provocar problemas en la llegada de sangre al pie (más riesgo de infecciones, peor cicatrización, aparición de úlceras arteriales…) o problemas en los nervios (al no llegar una buena señal de los nervios, los músculos del pie funcionan peor y pierden fuerza, con lo que no pueden aguantar la estructura del pie, que comienza con deformidades).
Otras causas de úlceras
Se han nombrado anteriormente los tipos de úlceras más comunes, si bien existen muchas otras causas que pueden dar lugar a úlceras.
- En las quemaduras es preciso conocer la causa principal de la quemadura (eléctrica, por químico, por fuego…) para ofrecer un tratamiento adecuado. También es necesario hacer una adecuada estimación de la superficie quemada y de las zonas del cuerpo afectadas, además de la profundidad.
- Diversas enfermedades infecciosas pueden dar lugar a úlceras, como la lepra o la úlcera de Burulli.
- Ciertas enfermedades tienen en común que es el propio sistema inmunológico de la persona el que ataca al cuerpo.
- Diferentes animales pueden ocasionarnos heridas por picaduras o mordeduras.
- Las heridas traumáticas son aquellas ocasionadas por un trauma en los tejidos (un golpe, un corte…), que ocasionan la pérdida de la integridad de la piel.
- Las heridas quirúrgicas son aquellas ocasionadas por el resultado de una intervención quirúrgica, con el resultado de una piel que suele presentar puntos o suturas. Generalmente un adecuado cuidado y vigilancia logran una buena cicatrización, pero en ocasiones diversos factores como la infección o una enfermedad presente previa van a dificultar esa cicatrización, impidiendo un buen cierre y que la herida se abra al retirar las suturas (dehiscencia).
- Diversos tumores van a provocar lesiones, entre ellos úlceras.
Signos y síntomas de infección en heridas
Los signos y síntomas generales de la infección de una herida son:
- Enrojecimiento y decoloración.
- Tumefacción, hinchazón.
- Calor.
- Dolor.
- Descamación, escozor.
- Pústulas, formación de pus.
La piel puede endurecerse o tensarse en el área de la herida y pueden aparecer manchas o estrías rojas alrededor de la herida. Las infecciones de las heridas pueden ocasionar fiebre, especialmente si la infección llega a la sangre.
Pruebas relacionadas con infecciones de piel y heridas
El diagnóstico de muchas heridas e infecciones superficiales de la piel se basa en la observación, el examen físico, los signos y síntomas y en la experiencia del médico. Sin embargo, la evaluación clínica no da información precisa del microorganismo que está causando la infección o de la mejor opción terapéutica. Para ello se requiere utilizar algunas pruebas de laboratorio.
Pruebas de laboratorio
- Cultivo bacteriológico: es la primera prueba para diagnosticar una infección bacteriana. Los resultados de los cultivos de heridas infectadas suelen tardar unas 24-48 horas en obtenerse.
- Tinción de Gram: se suele realizar conjuntamente con el cultivo. Se realiza una tinción especial que permite observar las bacterias al microscopio. Los resultados suelen estar listos el mismo día de la recepción de la muestra en el laboratorio. Esta prueba puede proporcionar una orientación al médico sobre el tipo de microorganismo que está causando la infección.
- Antibiograma o susceptibilidad microbiana a los antibióticos: una vez identificado el patógeno mediante el cultivo, esta prueba se utiliza para determinar la susceptibilidad de la bacteria a diversos fármacos. Esta información ayuda al médico a tomar decisiones acerca del antibiótico a prescribir. Los resultados suelen estar disponibles al cabo de unas 24 horas después de haber aislado el microorganismo causante de la infección. Esta prueba puede identificar bacterias resistentes como el MRSA.
- KOH: prueba rápida para detectar hongos en una muestra. La muestra se trata con una solución especial, se coloca sobre un portaobjetos y se examina al microscopio.
- Cultivo de hongos: se solicita cuando se sospecha infección fúngica. Muchos hongos son de crecimiento lento y los resultados pueden tardar semanas.
- Cultivo de micobacterias: se solicita cuando se sospecha una infección por micobacterias. Son microorganismos de crecimiento lento y pueden tardar semanas en ser identificados.
- Hemocultivo: se solicita cuando se sospecha que la infección de la herida se ha extendido a la sangre (septicemia).
- Pruebas moleculares para la detección de material genético de un microorganismo concreto.
- Perfil metabólico básico o el completo: se puede solicitar para detectar causas subyacentes que pueden afectar al proceso de curación de la herida, por ejemplo, la glucosa para detectar una posible diabetes.
- Hemograma: un recuento elevado de leucocitos puede ser un signo de infección.
Otras pruebas ajenas al laboratorio
En algunos casos, se pueden solicitar pruebas de imagen tales como tomografías computarizadas (escáner), ultrasonidos (ecografías) o radiografías para evaluar la extensión del tejido dañado y para buscar áreas con fluidos o pus.
Tratamiento
El riesgo de infección de la herida puede minimizarse con una limpieza y un tratamiento rápidos.
Muchas infecciones bacterianas o víricas superficiales se resuelven por sí mismas sin necesidad de tratamiento. Otras infecciones bacterianas solo requerirán tratamiento antimicrobiano tópico y en algunos casos se requiere incisión y drenaje. Las infecciones profundas y las que son persistentes suelen requerir tratamiento antibiótico oral. La elección del antibiótico se basa en el cultivo de la herida y en el antibiograma. Las personas cuyas infecciones presentan resistencias a fármacos antimicrobianos o las que tienen la infección localizada en una zona de difícil acceso, por ejemplo en los huesos, pueden requerir tratamiento con medicación intravenosa.
En algunas heridas también puede ser necesario quitar el tejido muerto (desbridamiento) y/o realizar un drenaje, algunas veces en más de una ocasión. Los antibióticos tópicos y el desbridamiento de la herida también suelen emplearse en las quemaduras. En algunas lesiones extensas puede ser necesaria la cirugía e incluso injertos de tejido.
Los planes de tratamiento pueden verse afectados por la presencia de enfermedades subyacentes que enlentecen el proceso de curación como la diabetes, malnutrición, infección por VIH y SIDA y otros trastornos que comprometen el sistema inmunitario.
Prevención
El principal tratamiento es la PREVENCIÓN. Es necesario identificar el riesgo de padecer úlceras por presión mediante una adecuada valoración (existen escalas para valorarlo, como Norton o Braden), y así planificar unos cuidados adaptados a la persona. Estos cuidados suelen incluir vigilancia y cuidado diario de la piel, cambios posturales frecuentes y el uso de dispositivos adecuados de manejo de la presión.
Tabla resumen de enfermedades y úlceras cutáneas
| Enfermedad/Úlcera | Descripción | Causas | Tratamiento |
|---|---|---|---|
| Impétigo | Infección superficial de la piel con llagas rojas que se convierten en costras amarillas. | Estreptococos y estafilococos. | Fomentos fríos y crema antibiótica. |
| Celulitis | Infección bacteriana profunda con áreas rojas, hinchadas y dolorosas. | S. Pyogenes y S. Aureus. | Antibióticos orales. |
| Tiña | Infección fúngica que provoca manchas rojas con bordes definidos. | Hongos dermatofitos. | Antimicóticos tópicos. |
| Herpes Zóster | Erupción dolorosa con ampollas en un lado del cuerpo. | Reactivación del virus varicela zóster (VVZ). | Fármacos antivirales y analgésicos. |
| Úlceras por presión | Lesiones en la piel por presión prolongada, especialmente en pacientes inmovilizados. | Presión constante sobre la piel. | Vigilancia, cambios posturales y dispositivos de manejo de presión. |
| Úlceras venosas | Úlceras en las extremidades inferiores debido a problemas de circulación venosa. | Insuficiencia venosa crónica. | Terapia compresiva y cuidado de la herida. |
| Úlceras arteriales | Úlceras causadas por falta de riego sanguíneo en las piernas. | Enfermedad arterial periférica. | Restablecer la circulación sanguínea. |
| Úlceras diabéticas | Úlceras en los pies debido a la diabetes mal controlada. | Daño nervioso y vascular por diabetes. | Control de la glucosa, cuidado de la herida y descarga de presión. |