La urticaria engloba un conjunto heterogéneo de enfermedades cuya manifestación característica es el habón, generalmente es una lesión eritematosa, edematosa y pruriginosa que blanquea a la vitropresión y de menos de 24 horas de duración. En población pediátrica, hasta el 43,9% de los pacientes con urticaria tienen edades comprendidas entre los 3 y los 6 años. Aunque se trata de una enfermedad generalmente benigna, supone una gran preocupación para los padres y pacientes, originando numerosas consultas a los Servicios de Urgencias. Los nuevos enfoques de esta patología sugieren que se evalúen otras esferas del paciente, como la calidad de vida o el rendimiento, ya que se han descrito mayores tasas de depresión y disminución de la actividad física y mental, especialmente en los pacientes adolescentes.
En nuestro medio, el Comité de Alergia Cutánea de la Sociedad Española de Alergia e Inmunología Clínica llevó a cabo un estudio poblacional, transversal, en el que se obtuvo una prevalencia de urticaria crónica del 0,6% y una incidencia de urticaria aguda del 18,7%.
Los nuevos enfoques de esta patología sugieren que se evalúen otras esferas del paciente como la calidad de vida o el rendimiento, ya que se han descrito mayores tasas de depresión y disminución de la actividad física y mental.
Urticaria en niños, ¿cómo se produce? ¿Tiene importancia?
Características y Mecanismos de la Urticaria
La lesión elemental de la urticaria es el habón, generalmente rodeado de un halo eritematoso. Estos habones son evanescentes, casi siempre pruriginosos y afectan a las capas superficiales de la dermis. Esta lesión desaparece desde unos minutos después de su formación a 24 horas (Fig. 1).
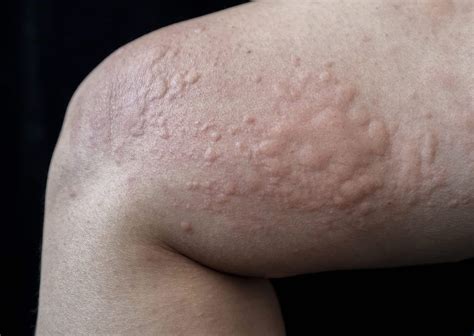
Figura 1. Habones característicos de la urticaria.
En el 50% de los casos de urticaria, además de habones, podemos observar angioedema. La urticaria y el angioedema se producen por la estimulación y degranulación de los mastocitos y basófilos, que liberan diferentes mediadores, siendo la histamina el principal mediador preformado que inicia la respuesta inflamatoria. Minutos después de iniciarse esta respuesta, otros mediadores de nueva formación, como: la prostaglandina D2, los leucotrienos C y D y el factor activador de plaquetas (PAF), actúan sobre la zona para amplificar la respuesta.
La liberación de estos mediadores conduce, por una parte, a un incremento de la permeabilidad vascular, produciendo el habón y, por otra, a una estimulación del tejido neuronal, que origina tanto el prurito como una dilatación vascular y el consiguiente eritema local. El aumento de la permeabilidad vascular y otros mediadores de mastocitos y basófilos, como la heparina o el condroitinsulfato, inician la activación del sistema de cininas del plasma, retroalimentando así el proceso inflamatorio.
Por lo tanto, los mastocitos son los responsables, en una fase inicial, de la liberación de histamina, PAF, leucotrienos y otros mediadores. Los mecanismos activadores de los mastocitos pueden ser: la hipersensibilidad inmediata mediada por IgE, la activación del complemento, la liberación directa de histamina o la activación del sistema plasmático formador de cininas. Las reacciones de urticaria y/o angioedema mediadas por IgE (Fig. 2).
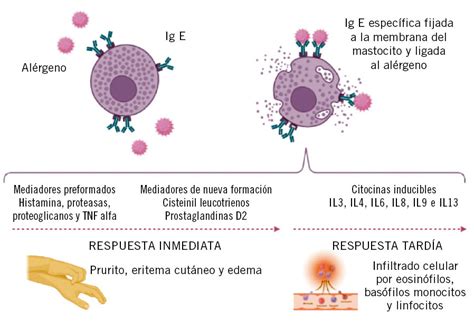
Figura 2. Urticaria y/o angioedema mediadas por IgE.
Clasificación de la Urticaria
La urticaria se clasifica en aguda, si tiene una duración inferior a 6 semanas, y crónica, si persiste durante más de 6 semanas. La urticaria aguda es un proceso de inicio brusco, que puede persistir desde unas horas hasta varios días, pero no más de 6 semanas, en el que los habones no dejan lesión residual tras su desaparición. Este tipo de presentación es el más frecuente en población infantil.
Se denomina urticaria aguda espontánea cuando los habones surgen sin un estímulo externo.
Causas Comunes de Urticaria Aguda
Las infecciones víricas son la causa más frecuente de urticaria aguda en Pediatría, encontrándose hasta en un 47% de los casos (Fig. 3).
Figura 3. Ejemplo ilustrativo de un niño con urticaria aguda.
Aunque el mecanismo de estas urticarias no está mediado por IgE y no es necesario ningún estudio, suelen ser motivo de consulta con el especialista debido al uso concomitante de fármacos que pueden plantear la duda del origen infeccioso o alérgico al fármaco del propio episodio. Los virus de la hepatitis A, B y C, Citomegalovirus, Influenza y Parainfluenza se han descrito como causantes de urticaria.
La infección por virus de Epstein Barr puede ser causa de rash cutáneo en el 3 al 15% de los pacientes e, incluso, aumentar hasta el 80% en aquellos que recibieron tratamiento con amoxicilina por haber sido diagnosticados erróneamente de amigdalitis bacterianas. Los Staphylococos y Streptococos se han señalado como posibles desencadenantes de urticaria debido a la producción de toxinas y la liberación de enzimas.
La detección de la urticaria desencadenada por alimentos, mediante mecanismo de hipersensibilidad tipo I o mediada por IgE, conlleva implicaciones terapéuticas y preventivas muy relevantes. Aparece por ingestión, contacto o inhalación del alimento, y puede ser localizada o generalizada y, en ocasiones, puede formar parte o ser la primera manifestación de un cuadro anafiláctico. Generalmente, se trata de episodios agudos con relación clara entre la clínica y la exposición al alimento, dado que los síntomas suelen aparecer a los pocos minutos de la toma o contacto. Los alimentos y aditivos no suelen ser los responsables de la urticaria crónica.
En muchas ocasiones, la urticaria/angioedema aparece en el contexto de un proceso febril infeccioso y debido al empleo de fármacos concomitantes, se ha sobreestimado el efecto de estos como origen de la urticaria. Los antiinflamatorios no esteroideos (AINEs) junto con los betalactámicos son los más frecuentemente asociados a estos episodios, por lo que suele ser necesario el estudio alergológico para demostrar su implicación en la reacción, siendo preciso, en la mayoría de los casos, hacer las denominadas pruebas de exposición controlada.
Alergia al Látex
El mecanismo por el que induce urticaria aguda es alérgico, tratándose de una reacción mediada por IgE. Los pacientes se suelen sensibilizar por contacto cutáneo o mucoso repetido con látex (globos, guantes, etc.), aunque también se pueden sensibilizar por vía inhalatoria. Es frecuente en los niños que han sufrido múltiples intervenciones quirúrgicas (espina bífida, malformaciones urológicas, etc.); por lo que, actualmente, estos pacientes suelen ser tratados en entorno sin látex para minimizar las posibilidades del desarrollo de la alergia.
Los síntomas que produce la alergia al látex dependen de la vía de exposición: urticaria o dermatitis de contacto si es a través de la piel; síntomas de rinoconjuntivitis y/o asma si es mediante inhalación; y si el contacto es más intenso, por ejemplo a través de las mucosas en una intervención quirúrgica, puede inducir síntomas sistémicos y/o anafilaxia.
Otros Desencadenantes
Los himenópteros (abejas y avispas) y otros tipos de insectos producen frecuentemente reacciones locales no mediadas por IgE que son causa frecuente de consulta. La rotura de un quiste de Equinococo puede producir reacciones de urticaria y anafilaxia mediada por IgE.
Urticarias Físicas
Son aquellas urticarias que se producen tras la aplicación de distintos estímulos físicos (habitualmente la reacción se limita a la zona expuesta al estímulo) y suelen desaparecer espontáneamente en menos de 2 horas tras cesar el estímulo.
Dermografismo
Significa escritura en la piel. Es una reacción habonosa transitoria que aparece tras 5-12 minutos de la aplicación de una leve presión o fuerza sobre la piel. Puede afectar, sobre todo en sus formas leves, al 2-5% de la población. Es la causa más frecuente de urticaria crónica en niños y suele durar de 2 a 5 años. Se caracteriza por prurito cutáneo precediendo a la lesión, que aumenta tras el rascado, por baño con agua caliente, emociones, zonas de roce y presión (toallas, etiquetas de ropa, etc.) y no se asocia a síntomas sistémicos. En la mastocitosis sistémica y la urticaria pigmentosa, este dermografismo puede ser muy intenso.
Podemos realizar el diagnóstico fácilmente mediante la presión y roce de la piel de la espalda con un objeto romo como es el Frictest, que inducirá la formación de un habón (Fig. 4).
Figura 4. Dermografismo.
Urticaria por Presión
Se desencadena por la aplicación de presión sobre cualquier zona del cuerpo. Si aparece antes de 30 minutos se denomina inmediata, si aparece después de 30 minutos y antes de 6 horas después del estímulo se denomina forma retardada. La forma inmediata a diferencia de la retardada responde a antihistamínicos a dosis altas. Es una forma de urticaria poco frecuente, aunque en las formas crónicas puede suponer hasta el 27% de las mismas en población adulta, menos frecuente en niños.
Urticaria por Frío
Se desencadena por contacto con frío: agua, aire, bebidas, alimentos y objetos fríos. Aparecen habones en las zonas expuestas 2-5 minutos después del inicio del estímulo, sabiendo que cuanto más pequeño es el periodo entre este y la aparición de la lesión, mayor es el riesgo de síntomas sistémicos graves. Más de la mitad de los pacientes tienen manifestaciones sistémicas, en niños el 30% y en adolescentes hasta el 50% padecerán anafilaxia, principalmente cuando se producen exposiciones de todo el organismo (baños en piscinas o mar).
Se diagnostica por el test del cubito de hielo, aunque su negatividad no lo excluye. Otro método diagnóstico novedoso es el TempTest®, un dispositivo que produce temperaturas de 4° a 44°C que se aplican a la piel.
Urticaria Solar
Muy poco frecuente en edad pediátrica y adolescentes, consiste en la aparición de urticaria a los pocos minutos de la exposición a luz solar. Suele respetar las zonas habitualmente expuestas al sol, ya que la exposición repetida induce tolerancia. Si se exponen grandes áreas corporales, se pueden desencadenar síntomas sistémicos. Las lesiones desaparecen a los pocos minutos y nunca sobrepasan las 24 horas.
Urticaria Colinérgica
Es una de las urticarias más frecuentes afectando, predominantemente, a población masculina. El estímulo que la desencadena es el aumento de la temperatura corporal, bien por ejercicio físico, exposición a un ambiente caluroso o, incluso, el estrés con sudoración. Las lesiones características son pequeñas, de 1 a 3 mm de diámetro, rodeadas de un halo eritematoso, aparecen a los pocos minutos y desaparecen entre 4 y 30 horas después del cese del estímulo. De manera característica, el enfriamiento del paciente hace que las lesiones remitan rápidamente.
Angioedema Hereditario
Afecta al 1/10.000-1/50.000 de la población, habitualmente hereditario mediante transmisión autosómica dominante, pero detectándose mutaciones de novo entre el 15 y el 25% de los casos. La mitad de los pacientes debutan en la primera década de vida. Los episodios de angioedema no suelen asociarse a urticaria, pero pueden ir precedidos de un rash cutáneo, denominado eritema marginado, en el lugar donde se va a desencadenar.
El angioedema puede afectar a cualquier parte del cuerpo, aunque las zonas afectadas con mayor frecuencia son: cara, labios, lengua, laringe, extremidades y tracto digestivo, produciendo, en este último caso, episodios recidivantes de dolor abdominal de tipo cólico. Hasta un 50% de los pacientes con angioedema hereditario padecerán un episodio de angioedema laríngeo que puede comprometer la vida. La duración de los episodios es de 12 horas a un máximo de 5 días.
Los desencadenantes habituales de las crisis son: traumas (intervenciones de todo tipo, especialmente dentales), infecciones, la menstruación, el tratamiento con anticonceptivos orales y los inhibidores de la ECA.
Angioedema Idiopático
Se trata de la causa más frecuente de angioedema, definido por la aparición de 3 o más episodios en un periodo de 6 meses, sin haberse detectado una causa aparente.
Vasculitis Urticarial
Las lesiones se producen por alteración en la permeabilidad y daño de los capilares y vénulas de la dermis, induciendo lesiones que persisten durante más de 24 horas y, al curar, dejan una lesión pigmentada residual. Puede acompañarse de angioedema, pero nunca presenta prurito, lo que nos ayudará a diferenciarlo de la auténtica urticaria. Se puede asociar a fiebre, artralgias y síntomas renales, gastrointestinales, pulmonares, neurológicos y oculares. Existen dos tipos: la hipocomplementémica y la normocomplementémica.
Urticaria Crónica
En la urticaria crónica, la presencia de las lesiones habonosas es prácticamente diaria por un periodo mínimo de 6 semanas. Se estima que, aproximadamente, la mitad de las urticarias crónicas duran menos de un año, aunque en el 11-15% persisten más de 5 años. En algunas ocasiones, son la manifestación de otra enfermedad, sistémica, hepática, autoinmune o parasitosis.
Urticaria Autoinmune
Se estima que, aproximadamente, el 30-50% de las urticarias crónicas pueden ser de origen autoinmune. La urticaria autoinmune se define por la presencia de anticuerpos del tipo IgG funcionantes, con capacidad de liberación de histamina, contra el fragmento Fc del receptor de membrana para la IgE (FcεRI) de mastocitos (Fig. 5) y basófilos y, con menor frecuencia, también contra la IgE.
Figura 5. Mecanismo de la urticaria autoinmune.
El profundo impacto sobre la calidad de vida, tanto por la preocupación que supone este proceso como por la franca disminución del rendimiento debe ser tenido en cuenta.
Diagnóstico de la Urticaria
El diagnóstico clínico es sencillo, pues su lesión, el habón, es característica y fácil de reconocer. La determinación del tipo de urticaria se basa en la duración, distribución y morfología de las lesiones, aunque algunas de ellas precisan de más exploraciones complementarias. La piedra angular del diagnóstico es una historia clínica detallada y orientará para solicitar las pruebas complementarias más indicadas.
La exploración física es necesaria para ver las características generales de la piel, buscar lesiones de mastocitosis cutánea y otros indicios de patologías sistémicas. Se buscarán posibles focos de infección activa, auscultación cardiopulmonar, exploración ORL y dental. El habón se blanquea con la vitropresión, diferenciándolo así de la púrpura.
Una vez realizada la exploración y la anamnesis, se seleccionarán las pruebas complementarias según el tipo de urticaria. En la urticaria aguda y si se sospecha alergia, debe hacerse el estudio específico correspondiente. Si existe sospecha de que se trate de una reacción alérgica mediada por IgE, habrá que realizar la detección de la IgE específica al alérgeno mediante prueba cutánea y/o su cuantificación en suero y, en algunos casos, prueba de exposición controlada para confirmar o descartar el diagnóstico etiológico.
Pruebas Complementarias
En la urticaria aguda no se recomiendan pruebas diagnósticas complementarias. Si se sospecha una urticaria crónica, se recomienda hacer un análisis de sangre que incluya la velocidad de sedimentación globular. Se deben limitar las pruebas complementarias y solo solicitar las pertinentes al diagnóstico que se sospecha. Dado que la mayor parte de los casos de urticarias no son causadas por alergias (especialmente la urticaria crónica), las pruebas de alergia no son necesarias a menos que tengamos un alto grado de sospecha.
Si estamos ante una urticaria crónica refractaria al tratamiento, se recomienda hacer los siguientes análisis de sangre: hemograma, bioquímica con perfil lipídico y enzimas hepáticas, velocidad de sedimentación globular, dímero D, perfil tiroideo, anticuerpos antinucleares, anticuerpos de la peroxidasa antitiroidea e inmunoglobuliana E. Si hubiera angioedema, sería conveniente evaluar las proteínas C3 y C4 del complemento y la actividad del complemento total (CH50).
Tratamiento de la Urticaria
El abordaje terapéutico de la urticaria se basa en la eliminación o la evitación de los estímulos desencadenantes o agravantes, junto con un tratamiento farmacológico sintomático que reduzca la liberación de mediadores de los mastocitos o el efecto de estos mediadores sobre el órgano diana.
En la urticaria aguda hay que evitar desde el principio todos los posibles desencadenantes. Si bien el 50% de los casos son idiopáticos, en el 50% restante se consideran posibles desencadenantes los elementos siguientes: 1) las infecciones (40% de los casos): infecciones de las vías respiratorias altas, estreptococos, anisaquiosis y hepatitis B, o estímulos físicos (presión, temperatura corporal, dermografismo); 2) algunos fármacos (9% de los casos): intolerancia a la aspirina y otros antiinflamatorios no esteroideos, alergias a los medios de contraste, al dextrano, a la codeína o a la penicilina, entre otras y 3) los alimentos (1% de los casos): los alimentos como desencadenantes son más habituales en los niños y comprenden los aditivos, los salicilatos naturales y alergia a los frutos secos, a los mariscos o a determinadas frutas.
Puesto que el tratamiento con antiinflamatorios no esteroideos agrava la urticaria en el 20-30% de los pacientes con urticaria crónica, se debe interrumpir la administración de estos fármacos en la medida de lo posible. Otros factores agravantes son las infecciones de las vías respiratorias superiores, los virus, algunos estímulos físicos (presión, temperatura corporal, dermografismo), la menstruación, el estrés, el alcohol o los pseudoalérgenos alimentarios. Es necesario informar a los pacientes de que deben evitar estos posibles factores agravantes.
En cuanto a la terapia farmacológica, para el tratamiento sintomático se emplean los antihistamínicos H1. Pero los antihistamínicos de primera generación tienen efectos anticolinérgicos y sedantes sobre el sistema nervioso central que duran mucho más (hasta 12 h) que sus efectos antipruriginosos (4-6 h). En vista de los efectos adversos que se asocian a estos fármacos, no se recomiendan para el tratamiento de la urticaria, la alergia, la rinitis alérgica ni el asma.
En la actualidad, los fármacos de primera línea para tratar la urticaria son los antihistamínicos de segunda generación, que también suelen llamarse antihistamínicos no sedantes. Estas medicaciones tienen un buen perfil de seguridad (poco o ningún efecto de sedación y ningún efecto anticolinérgico), por lo que se consideran la mejor opción para el tratamiento sintomático de la urticaria. Los más comunes de estos antihistamínicos de segunda generación son la levocetirizina (5-20mg/día), la cetirizina (10-40mg/día), la desloratadina (5-20mg/día), la fexofenadina (120-480mg/día), la loratadina (10-40mg/día), la rupatadina (10-20mg/día), la bilastina (20mg/día) y la ebastina (10-40mg/día).
El tratamiento de la urticaria aguda dependerá de la velocidad de instauración, la extensión y el número de órganos afectados.
- Anafilaxia (afectación de 2 o más órganos con compromiso respiratorio e/o hipotensión): administración precoz de adrenalina intramuscular. La dosis en niños es de 0,01 mg por kilogramo de peso (no superar los 0,5 mg por dosis). Se puede repetir esta dosis cada 5-15 minutos si fuese necesario.
La base de la terapia es la tranquilidad, la educación del paciente, la evitación de factores desencadenantes conocidos y la farmacoterapia. Los antihistamínicos H1 de segunda generación (cetirizina, levocetirizina, loratadina, desloratadina, rupatadina, fexofenadina, ebastina y bilastina) son los fármacos de elección para la terapia inicial, debido a su perfil de seguridad y eficacia, pero su toma debe ser continuada (Tabla IV). Si la respuesta a la dosis habitual de antihistamínico no es suficiente, se recomienda aumentarla gradualmente hasta alcanzar 4 veces la dosis recomendada (segunda línea de tratamiento). No se recomienda la administración de diferentes antihistamínicos a la vez.
OMZ dispone de estudios que demuestran seguridad y eficacia, tanto para UCE como UCI. También puede usarse ciclosporina A, con efecto directo moderado sobre la liberación de mediadores, pero con efectos secundarios mayores que los de OMZ, por lo que solo se recomienda en pacientes con UC grave refractaria. En el AEH con déficit del C1-INH se debe realizar evitación de los factores desencadenantes y, en caso de crisis aguda, se utilizará terapia de reemplazo con el concentrado de C1 inhibidor, aunque también, en caso de no disponer de él, se puede recurrir al plasma fresco congelado, que aportará la proteína deficitaria. Como profilaxis de la crisis, la administración de C1-INH está indicado antes de procedimientos quirúrgicos o diagnósticos que impliquen manipulación de orofarínge.
Tabla IV: Antihistamínicos H1 de segunda generación
| Antihistamínico | Dosis habitual | Dosis máxima |
|---|---|---|
| Cetirizina | 10 mg/día | 40 mg/día |
| Levocetirizina | 5 mg/día | 20 mg/día |
| Loratadina | 10 mg/día | 40 mg/día |
| Desloratadina | 5 mg/día | 20 mg/día |