La dermatitis es un término general que abarca diferentes tipos de inflamación de la piel, manifestándose de diversas formas según el tipo específico. La dermatitis es una afección de la piel que causa inflamación, enrojecimiento, picazón, descamación y sequedad. Aunque la dermatitis puede afectar a personas de todas las edades, es más común en niños y adultos mayores. Los síntomas de la dermatitis pueden variar desde leves a graves, dependiendo de la causa y la gravedad de la afección.
La dermatitis no es contagiosa y puede deberse a diferentes causas, incluyendo factores genéticos y ambientales. Los diferentes tipos de dermatitis pueden mejorar con el tiempo, pero a menudo se presentan como enfermedades duraderas o crónicas con brotes periódicos. Los síntomas de la dermatitis pueden manifestarse en la piel de cualquier parte del cuerpo, dependiendo de qué tipo de dermatitis se trate. La picazón asociada con la dermatitis puede llegar a ser lo suficientemente severa como para provocar trastornos del sueño. Además, el rascarse las erupciones causadas por la dermatitis pueden causar llagas abiertas, las cuales podrían infectarse por bacterias, virus u hongos. En algunos casos, estas infecciones de la piel pueden extenderse.
Los síntomas causados por los brotes de las diferentes enfermedades cutáneas pueden tratarse o prevenirse mediante ciertos hábitos de estilo de vida. Estos incluyen evitar el contacto con las sustancias irritantes para la piel, como los jabones y detergentes fuertes. Otra medida de prevención es mantener tu piel lo más sana posible. Las medidas de cuidado de la piel que puedes tomar incluyen tomar duchas más cortas (evitando el agua caliente), humectar tu piel, secarte con una toalla suave y evitar el rascado.
Si tu dermatitis se debe a causas alérgicas, puedes tratarla con medicamentos antihistamínicos, los cuales pueden ayudar a mantener los síntomas bajo control. Bepanthol® SensiCalm®, por ejemplo, es un producto sanitario cuya aplicación ayuda a hidratar la piel, a reparar la barrera cutánea y a aliviar el picor intenso relacionado con la dermatitis atópica (eczema atópico) en tan solo 30 minutos, gracias a su fórmula con pantenol. Además, Bepanthol® SensiCalm® no contiene corticoides, por lo que puede ser aplicado tantas veces como se crea necesario. Bepanthol® SensiCalm® cumple con la normativa de productos sanitarios. CPSP23025CAT.
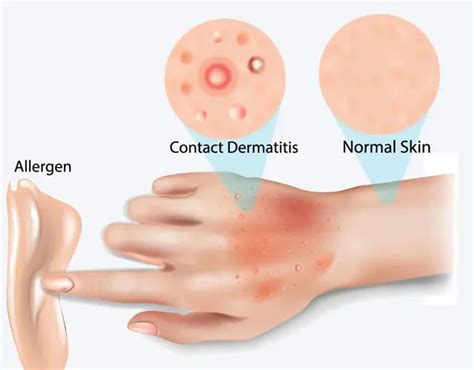
¿Qué es la dermatitis alérgica de contacto?
Tipos Comunes de Dermatitis
- Dermatitis Atópica: Este es el tipo más común de dermatitis. Los síntomas de la dermatitis atópica generalmente comienzan a aparecer en la infancia, aunque pueden afectar a personas de todas las edades. Esta enfermedad se caracteriza, principalmente, por provocar parches en la piel con enrojecimiento y picazón.
- Dermatitis Seborreica: Este tipo de dermatitis afecta principalmente al cuero cabelludo, aunque también se puede extender a diferentes partes del rostro e incluso hasta el pecho. Sus principales síntomas son piel escamosa, caspa, enrojecimiento de la piel y picazón. En algunos casos, la dermatitis seborreica desaparece por su cuenta, sin tratamiento.
- Dermatitis por Contacto: Este tipo de dermatitis es causada por el contacto directo con ciertas sustancias. Se clasifica en dos tipos: la dermatitis irritante por contacto, -la cual es causada por la exposición a una sustancia irritante para la piel como los detergentes fuertes, los ácidos, los solventes y los herbicidas,- y la dermatitis alérgica por contacto, la cual consiste en una reacción alérgica del sistema inmunitario de una persona.
- Dermatitis del Pañal: Este tipo de dermatitis se observa frecuentemente en bebés, pero puede ocurrir en cualquier persona que utilice pañales. Sus síntomas incluyen inflamación, sensibilidad y picazón en la piel de la zona del pañal. Suele tratarse efectivamente con remedios caseros como cambiar más frecuentemente los pañales, dejar la piel secarse al aire y utilizar en cada cambio de pañal una pomada emoliente y protectora.
- Eczema Dishidrótico: También conocido como eczema ponfólix, es un tipo de dermatitis que suele presentarse en las manos y en los pies con la aparición de pequeñas ampollas y picazón grave. En algunos casos, las ampollas causadas por el eczema deshidrótico pueden infectarse, causando inflamación y dolor.
La dermatitis o eccema de contacto es una lesión de la piel como respuesta a sustancias que pueden actuar como irritantes o como desencadenantes de alergia. En la dermatitis de contacto pueden presentarse lesiones de forma aguda o crónica. Las irritaciones agudas se caracterizan por la presencia de vesículas y enrojecimiento, mientras que las crónicas suelen presentar una piel engrosada y seca que se rompe con facilidad. En esta fase crónica no hay vesículas y predomina la descamación. Asimismo, en ambos casos es habitual el escozor intenso, que lleva al paciente al rascado continuo, con el consiguiente riesgo de infección de las heridas.
La evolución depende de la frecuencia de exposición a la sustancia y de su potencial de originar la reacción. En general, si el contacto con el desencadenante no persiste, las lesiones se curan en un tiempo que va de una a cuatro semanas. La dermatitis de contacto, sea irritante o alérgica, es un proceso que no tiene un tratamiento curativo. El dermatólogo puede prescribir pomadas o cremas con corticoides para disminuir la inflamación. Sin embargo, éstos suelen ser tratamientos aplicados durante cortos períodos de tiempo, cuando se ha producido el contacto, para que no presenten efectos adversos. Los alérgenos pueden ser muy diversos. Existen productos especiales para el cuidado de pieles sensibles.
Tipos de Dermatitis de Contacto
- Dermatitis Irritante: La dermatitis de contacto de causa irritante es la más frecuente. Se debe a la exposición continua a sustancias irritantes suaves, como jabones, que causan sequedad, fisuras y enrojecimiento. Por ejemplo, el contacto de la piel con un ácido o un álcali (jabones, detergentes, disolventes, tintes, cementos, pesticidas u otras sustancias químicas). La dermatitis del pañal es la causa más frecuente de dermatitis de contacto irritativa en niños.
- Dermatitis Alérgica: Se produce como consecuencia de una respuesta alérgica a alguna sustancia externa. Algunas reacciones solo se producen después del contacto y posterior exposición a la luz del sol.
En la dermatitis de contacto se produce una inflamación de la piel localizada en el lugar donde se ha producido el contacto con el agente externo.
Aguda: La dermatitis de contacto alérgica suele producir lesiones agudas caracterizadas por inflamación, enrojecimiento, intensa picazón (prurito) y, en ocasiones aparición de vesículas en la zona de contacto con el agente responsable. Suelen ser debidas al contacto con plantas, como las ortigas.
Crónica: Suele cursar con lesiones de lenta evolución caracterizadas por descamación, engrosamiento local de la piel y en ocasiones aparición de heridas, generalmente debidas a una irritación leve pero mantenida en el tiempo. Suele afectar a zonas sensibles y finas de la piel (párpados, zonas de pliegues).
La afectación puede variar desde una zona enrojecida a una zona claramente inflamada, frecuentemente situada en las manos. La dermatitis del pañal produce una piel enrojecida y a menudo con vesiculitas, ampollas, fisuras y erosiones, en la zona del pañal. Es frecuente que se infecte por bacterias y levaduras.
La dermatitis de contacto es un diagnóstico clínico, tanto relacionado con las características de las lesiones de la piel como relacionado con el posible agente causal. Para ello es importante interrogar sobre las actividades laborales, lúdicas y sobre la utilización de cremas o útiles de aseo. El pronóstico de la dermatitis de contacto es bueno con el tratamiento y tras evitar la reexposición al agente responsable.
El tratamiento de las formas crónicas requiere la aplicación local frecuente de cremas hidratantes. Habitualmente suele ser también necesario aplicar corticoides potentes en forma de crema o cremas de anti-inflamatorios (tacrolimus o pimecrolimus). En casos más graves puede ser necesario administrar corticoides por boca. La dermatitis del pañal debe prevenirse mediante el cambio frecuente de los pañales y el lavado de la región anogenital con agua templada y jabón suave de pH neutro o ácido. La aplicación frecuente de una crema con óxido de zinc o la pasta Lassar pueden ser suficientes para prevenir la dermatitis. Si la dermatitis ya está establecida y es intensa, resulta eficaz la aplicación de pomada de hidrocortisona 0,5-1% durante unos días. En los casos sobreinfectados por hongos es muy útil una pasta al agua a la que se añade nistatina, o bien el uso de cremas antimicóticas.
La dermatitis o eccema de contacto es una reacción de la piel frente a sustancias con las que tiene un contacto directo, y casi siempre se limita a la zona en que la esta toca la piel. A veces la reacción puede extenderse alrededor la zona de contacto, y más raramente puede dar reacciones a distancia, más o menos distribuidas por la piel, por el contacto o al respirar vapores de esa sustancia (por ejemplo, tras respirar vapores de mercurio cuando se rompe un termómetro).
La palabra eccema o eczema se reserva para la reacción más lenta, más crónica y prolongada, que suele ser de sequedad y descamación. La palabra dermatitis se reserva para la reacción más aguda, más rápida, que suele ser de enrojecimiento e inflamación, o incluso aparición de grietas y secreciones. Pero hay que recordar que el eccema y la dermatitis son dos fases del mismo proceso. La dermatitis da picores, a veces intensos, y en la fase más aguda puede causar dolor.
Aparece en personas que se han sensibilizado frente a una sustancia externa, extraña al organismo. Es más frecuente en personas que ya presentan un daño previo de la piel (niños con dermatitis atópica, psoriasis, etc.), también existe una predisposición genética a padecer este tipo de alergia. Es más frecuente en adultos que en niños, dado que para que haya sensibilización se necesita un tiempo de exposición muy largo. Aunque se estima que afecta aproximadamente al 20% de los niños en edad escolar.
Sí, aunque no es la reacción alérgica más típica, se trata de lo que se conoce como una reacción de hipersensibilidad retardada tipo IV, en la que, a diferencia de otras reacciones alérgicas, intervienen células en lugar de anticuerpos.
Realmente no se sabe el por qué. Se sabe que si la piel está dañada, por lesiones, infecciones, productos químicos, quemaduras, otro tipo de dermatitis, etc., es más fácil desarrollar una dermatitis de contacto, pero no se sabe por qué unas personas la desarrollan y otras no.
Como en otros tipos de reacciones alérgicas, para tener síntomas de dermatitis de contacto se ha de tener más de un contacto con la sustancia. Muchas sustancias son capaces de atravesar la piel, sobre todo si está dañada, y alcanzar el interior del organismo. El primer contacto no causa síntomas, se necesita el contacto más de una vez y generalmente durante un tiempo prolongado. Posteriormente el organismo identifica esa sustancia que ha penetrado como extraña, y algunos leucocitos se especializan en identificarla. Si más adelante se vuelve a tener contacto con esa sustancia, los leucocitos especializados la identifican, y liberan sustancias químicas para neutralizarla, pero al mismo tiempo lesionan la piel y causan dermatitis.
En cualquier zona que contacte con la sustancia implicada. Ocurre más en las zonas descubiertas: en las manos especialmente ya que son las que tocan casi todo; en orejas, muñecas o cuello con la bisutería; en los pies con sustancias que se emplean en el calzado; en cualquier parte del cuerpo con cremas, perfumes o ropas, etc. Algunas sustancias del calzado pueden causar síntomas incluso a través de los calcetines. En raras ocasiones la reacción puede aparecer a distancia de la zona de contacto.
Un gran número de sustancias diferentes: metales como el cromo o el níquel, presentes en bisutería; el cromo también se encuentra en el cemento y en algunos calzados; sustancias usadas en las gomas de los guantes y de los calzados; productos utilizados en cremas, detergentes, jabones, champús, cosméticos, perfumes, pomadas, medicamentos, tintes de peluquería o de ropa, tatuajes, pegamentos, pinturas, etc.
En la persona que está sensibilizada, si vuelve a tener contacto con la sustancia culpable, al cabo de unas 24-48 horas aparecen las lesiones de dermatitis: picor, enrojecimiento, hinchazón, y si se mantiene el contacto, fisuras y grietas en la piel. Para que aparezca la lesión se suele necesitar un contacto prolongado; un contacto muy corto, o con lavado de la sustancia después del contacto, no provoca síntomas.
Se sospecha cuando una persona presenta lesiones de piel mantenidas, o repetidas, con desaparición entre los distintos episodios. Sobre todo si es en zonas típicas, como manos, pies, orejas, párpados, y si es en personas que por motivos profesionales usan productos sospechosos, en construcción, peluquería, sanidad, labores del hogar, etc. En niños se sospecha sobre todo por metales de bisutería, tatuajes, lesiones de piel localizadas tras aplicar cremas o vendajes, o relacionadas con materiales escolares.
Para estudiarla se emplean las llamadas pruebas epicutáneas, o pruebas de parche o “patch tests”. Consisten en la aplicación de parches, con las sustancias sospechosas. Generalmente se ponen en la espalda, y se mantienen durante 48 horas; durante ese tiempo hay que tener precaución para que no se despeguen por la acción del agua, del sudor o del roce. Se despegan a las 48 horas y se observa si se ha producido alguna reacción en la piel, y se vuelve a observar a las 24-48 horas de retirar los parches.
Se estudian las sustancias que se sabe que son más frecuentes. Hay comercializados parches que sirven para estudiar simultáneamente 29 sustancias. Los más utilizados en España se denominan True.test. Si se sospecha de alguna sustancia que no se encuentra en los parches comercializados, se hacen pruebas individuales con esa sustancia.
El tratamiento consiste en evitar el contacto con la sustancia culpable. Se debe informar de los productos en los que está presente para evitarlos. Es conveniente mantener la piel bien hidratada y protegida con cremas. Si se tiene contacto con la sustancia, los corticoides tópicos son el tratamiento de elección para disminuir la inflamación y las lesiones. Si las lesiones se infectan por rascado o por otro motivo, puede necesitarse tratamiento antibiótico por vía oral o tópica.
Principalmente habría que plantearse si realmente es una dermatitis de contacto o si se trata de otro tipo de dermatitis (dermatitis atópica, dermatitis seborreica, psoriasis, infección por bacterias, virus u hongos,…).
No suele desaparecer. Casi siempre dura toda la vida, pero en algunas ocasiones la evitación prolongada de la sustancia puede hacer que desaparezca la hipersensibilidad.
El tratamiento de la dermatitis atópica o el eczema requiere cuidados hidratantes diarios y constantes (¡un ritual!) para mantener y reforzar la barrera cutánea y evitar los brotes, pero afortunadamente existen tratamientos médicos que se pueden considerar además del cuidado diario de la piel. La cortisona es el tratamiento más conocido (y a menudo el más eficaz), pero puede ser necesaria una combinación de fármacos para calmar los brotes inflamatorios causados por el eczema atópico grave. ¿Qué tratamientos antiinflamatorios existen? ¿Qué tratamientos emolientes deben adoptarse para complementar estos tratamientos médicos? Aquí te ayudamos a encontrar soluciones.
La aplicación de crema de cortisona (o dermocorticoides) sigue siendo el tratamiento más común y eficaz: es un antiinflamatorio y, por tanto, ayuda a aliviar la inflamación y el picor asociados al eczema. Los dermocorticoides son un medicamento: el médico debe recetar este tratamiento antes de poder utilizarlo. Dependiendo de la edad o de la zona afectada, pueden sugerirse dermocorticoides en forma de crema, pomada, gel o loción. Si los dermocorticoides fallan, en casos de eczemas muy extensos, o en las zonas más sensibles como el rostro o los párpados, el médico puede optar por inmunosupresores tópicos o comprimidos (Tacrolimus). Otro tratamiento es la fototerapia (tratamiento con rayos UV).
En todos los casos, corresponde al médico determinar el tratamiento más adecuado. La aplicación de dermocorticoides no es suficiente para tratar el eczema atópico a largo plazo: es esencial el cuidado diario con un emoliente para reparar la barrera cutánea. Para la limpieza, se recomienda elegir un aceite de ducha adecuado o un gel sin jabón para calmar y prevenir la sequedad, y luego aplicar un emoliente para nutrir la piel en profundidad.
Tratamiento del eczema con cortisona: ¿se puede tomar el sol?La cortisona, o los dermocorticoides, son el tratamiento estándar para el eczema y proporcionan un alivio rápido de los brotes. Aunque el eczema tiende a remitir en verano debido al efecto de la luz ultravioleta en la piel, también puede ser necesario aplicar dermocorticoides incluso en verano. No te preocupes, ¡es posible! Los dermocorticoides no reaccionan al sol, pero la piel sí, por lo que siempre debe aplicarse protección solar después de aplicar la crema de cortisona.
En fase de remisión (o entre brotes) es esencial tomar medidas cada día para reducir la sequedad de la piel y reducir el riesgo de inflamación. Para lograrlo, adoptamos un ritual diario de limpieza suave y cuidado emoliente de la piel (¡y lo cumplimos!). Para la ducha o el baño, deben elegirse geles y aceites dermocosméticos formulados especialmente para minimizar el riesgo de reacciones alérgicas (sin jabón, con un pH inferior a 5,5). Tendrán un efecto relipidizante y antiinflamatorio, ideal para preparar y maximizar el efecto de los productos emolientes para la piel.
Después de la ducha, aplique un producto emoliente para la piel de su elección (bálsamo, crema, leche, etc.). Consejo: primero calentar el producto entre las manos y luego aplicarlo suavemente con movimientos amplios, sin frotar, sobre la piel todavía ligeramente húmeda.
No hay que temer a los corticoides aplicados en la piel (dermocorticoides): no tienen los efectos secundarios que a veces se asocian a los corticoides orales. ¿Pendientes nuevos? ¿Usa un limpiador doméstico? ¿Su hijo ha cambiado de champú? El eczema (o dermatitis) de contacto es el resultado, como su nombre indica, del contacto de la piel con una sustancia alérgica. Te ofrecemos algunos consejos para identificar la causa de la alergia, pero no dudes en consultar a un dermatólogo o a un alergólogo para evitar futuros brotes.
¿Qué es el eczema alérgico?
La dermatitis de contacto (o eczema alérgico) es una enfermedad inflamatoria de la piel. La inflamación se debe a una reacción alérgica de la piel al toparse con un alérgeno. Una vez realizado el diagnóstico (y descartado el eczema atópico como causa de los síntomas, que es un tipo de eczema totalmente diferente), hay que identificar el agente causante. ¿Tú o tu hijo habéis utilizado recientemente esmalte de uñas, ropa o perfume? ¿O pintura o aceite industrial? No dudes en hacer una lista de los productos que has utilizado recientemente y en mirar la parte posterior de los envases para detectar posibles alérgenos. Algunos materiales también pueden provocar reacciones alérgicas: metales, plásticos, fibra de vidrio o ciertos tintes.
¿Cómo reconocer una alergia de contacto?
Si de repente notas los siguientes síntomas:
- Manchas rojas y secas
- Pequeñas vesículas supurantes
- Picor bastante intenso
Y el hecho de no haber sido propenso a la dermatitis atópica desde la infancia, probablemente se trate de un eczema de contacto. Te aconsejamos que confirmes este diagnóstico con un dermatólogo.
Si estas manchas se localizan principalmente en los pliegues (cuello, detrás de las orejas, codos, rodillas), y se asocian a la sequedad de la piel en el resto del cuerpo, puede ser una indicación de dermatitis atópica. Si este síntoma aparece de repente, y su piel no es propensa a la dermatitis atópica, puede tratarse de un eczema de contacto (es decir, una reacción alérgica o irritante) o de psoriasis (las manchas rojas se cubren entonces de escamas).
Para empeorar las cosas, es posible volverse repentinamente alérgico a un producto o sustancia que se solía tolerar muy bien. Por tanto, el eczema de contacto puede aparecer al centésimo o milésimo contacto con el alérgeno sin que haya habido nunca una alergia. Sin embargo, algunas profesiones están más expuestas a los productos químicos alergénicos (construcción, peluquería o sector cosmético), lo que aumenta las posibilidades de desencadenar un eczema de contacto alérgico algún día.
Las lesiones aparecen una media de tres días después del contacto con los alérgenos. Este periodo puede ampliarse a 10 días si se trata del primer contacto de la piel con el alérgeno. El rostro y, más concretamente, las orejas y los párpados, las manos o el cuero cabelludo son zonas del cuerpo que pueden verse afectadas por el eczema de contacto. Están directamente vinculadas al contacto con el producto alergénico, pero existen diferentes formas de tratarlo, calmar el brote y reparar la piel.
Tras entrar en contacto con un producto o material alergénico, la piel se enrojece y pica. Afortunadamente, existen soluciones para tratar el eczema de contacto y aliviar la piel. El eczema de contacto no presenta, a primera vista, ningún criterio de gravedad. Los síntomas son bastante similares, pero se trata de dos enfermedades muy diferentes con su propio tratamiento.
Tabla 1: Productos Emolientes Comunes
| Producto | Descripción | Consideraciones |
|---|---|---|
| Vaselina | Mezcla de hidrocarbonos | Tacto graso, puede no ser tolerado por algunos pacientes. |
| Lanolina | Mezcla de alcoholes y ácidos grasos | Puede ser sensibilizante. |
| Colesterol, ácidos grasos, ceramidas | Componentes de la barrera lipídica | Utilizados como principios activos en varios productos. |
| Glicerina | Humectante higroscópico | Mantiene la estructura de la bicapa lipídica. |
| Urea | Humectante y queratolítico | Beneficiosa en queratosis pilar, puede causar picor en eccemas. |
tags: #medicamentos #para #dermatitis #de #contacto