Los orígenes de la dermatoscopia se remontan al año 1655, cuando Peter Borrelus dio inicio a la microscopía de la superficie de la piel mediante el estudio de los pequeños vasos del lecho ungueal. Posteriormente, Unna, en 1893 comienza a utilizar el aceite de inmersión para mejorar la técnica, y en 1920, Saphier (Múnich) realiza el primer trabajo sobre las posibles aplicaciones de la microscopía de superficie y utiliza por primera vez el término dermatoscopia. En 1950, León Goldman describe la utilidad de esta técnica en la investigación de lesiones pigmentarias cutáneas, y en 1971, Rona Mackie reconoce la importancia de la dermatoscopia en la diferenciación de lesiones cutáneas benignas y malignas.
En 1990, Stolz, Braun-Falco et al. encasillan esta técnica especialmente en el campo de las lesiones melanocíticas, sobre todo en la identificación del melanoma. El avance de la técnica ha permitido su aplicación en otro tipo de lesiones cutáneas, como los epiteliomas basocelulares, las queratosis seborreicas, etc.
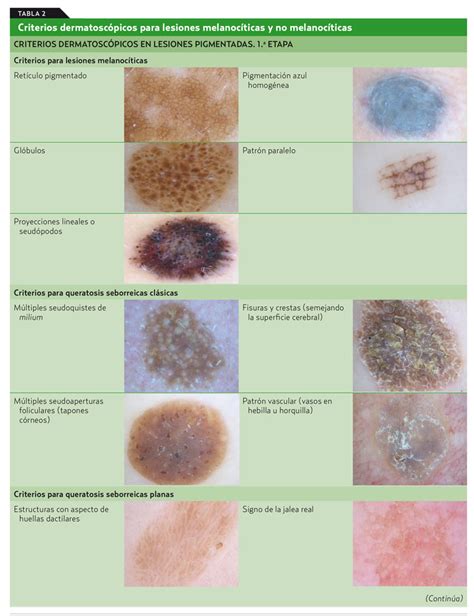
Al mirar una lesión pigmentada (melanocítica) al dermatoscopio, se aprecian una serie de estructuras o patrones con las que se debe familiarizar y aprender a interpretar. Se han establecido diversos patrones que identifican los diferentes nevus y que a su vez sirven para diferenciar conceptualmente entre lesiones benignas y malignas. Los instrumentos para dermatoscopia se han ido desarrollando año a año.
Patrones Dermatoscópicos
De una forma resumida y breve, podemos decir que se establecen fundamentalmente 5 diferentes patrones dermatoscópicos, en los que podemos englobar las lesiones melanocíticas no acrales: reticular, globular, empedrado, homogéneo y estallido de estrellas.
Patrón Reticular
Líneas pigmentadas y agujeros hipopigmentados que dan un aspecto similar a un panal de abejas. Corresponde a pigmento melánico en los melanocitos en la UDE. Constituye el llamado patrón reticular.
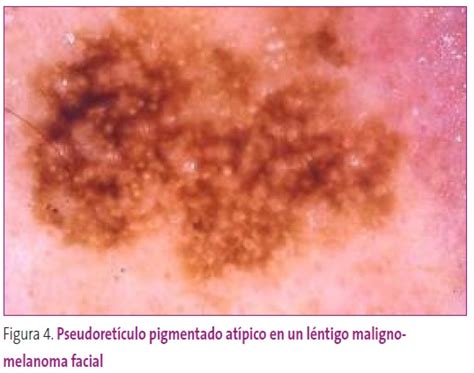
Patrón Pseudoreticular
Solo se presenta en la cara. Consiste en áreas pigmentadas interrumpidas por los orificios de salida de los folículos pilosebáceos. Se debe a que las crestas epidérmicas se encuentran en menor número y menos prominentes que en el resto del cuerpo (no hay red pigmentada), mientras que las estructuras anexiales son más prominentes y se encuentran en mayor número.
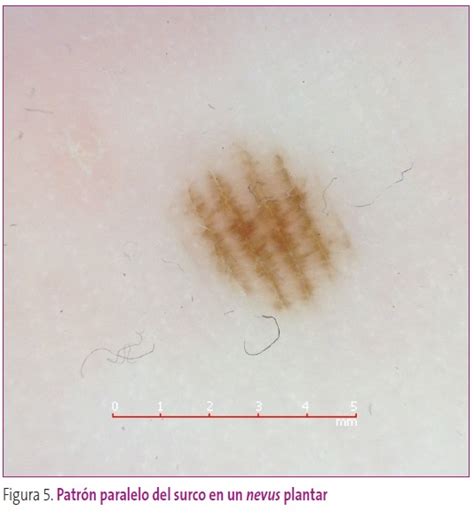
Patrón Paralelo
Se localiza en las palmas de las manos y las plantas de los pies.

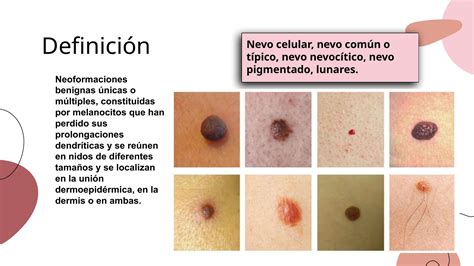
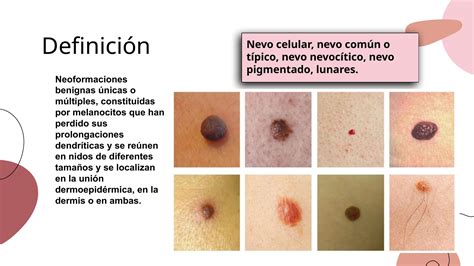
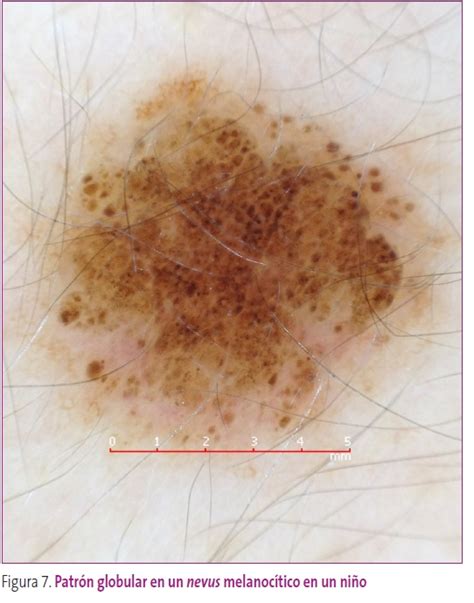
Patrón Globular
Estructuras bien demarcadas generalmente de color marrón y diámetro superior a 0,1 mm. Corresponden a nidos de melanocitos pigmentados benignos o malignos, situados generalmente en la epidermis inferior, la UDE o la dermis papilar.
Es una variante del patrón globular. Vemos agregados de glóbulos grandes, que semejan un empedrado.
Benignidad: distribución simétrica (nevus congénitos).
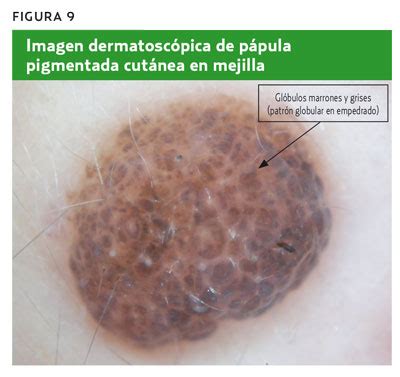
Color marrón o azulado.
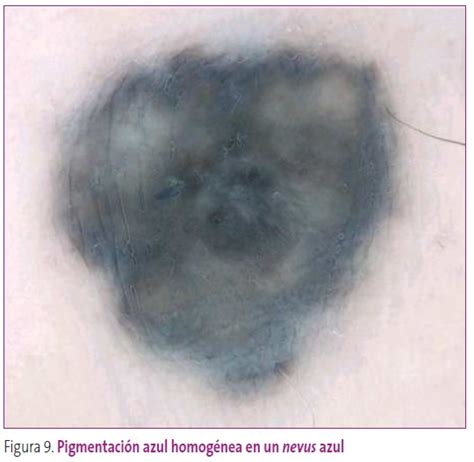
Patrón en Estallido de Estrellas
Son estructuras lineales radiadas en la periferia de la lesión que se extienden a la piel normal adyacente y no están claramente combinadas con las líneas del retículo pigmentado. Histológicamente, corresponden a nidos tumorales confluentes de pequeño tamaño en la periferia de la lesión, intraepidérmicos o en la UDE. Su distribución regular y simétrica es signo de benignidad, mientras que la distribución irregular y asimétrica es signo de atipia o malignidad (signo de estallido de estrellas atípico).

En el melanoma, las estructuras individuales son atípicas, irregulares y asimétricas. En los pacientes con múltiples nevus, las características dermatoscópicas son similares en todos ellos.
Diagnóstico Diferencial de Lesiones Pigmentadas con Dermatoscopia
| Lesión | Características Dermatoscópicas |
|---|---|
| Verrugas víricas | Estructuras papilomatosas de aspecto empaquetado, puntos y glóbulos rojo-negros que se corresponden con pequeños vasos trombosados de la dermis superficial; las líneas de los dermatoglifos están interrumpidas. |
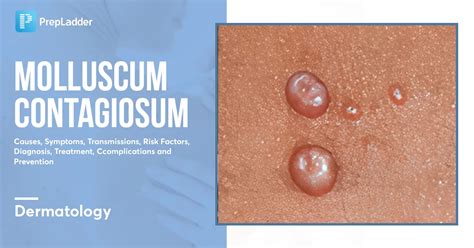
| Moluscum contagiosum | Estructura amorfa polilobular de aspecto blanquecino en el centro de la lesión. Corona roja en la periferia. |
| Tiñas del cuero cabelludo | Pelos rotos o distróficos, pelos “en coma” y pelos “en sacacorchos”. |
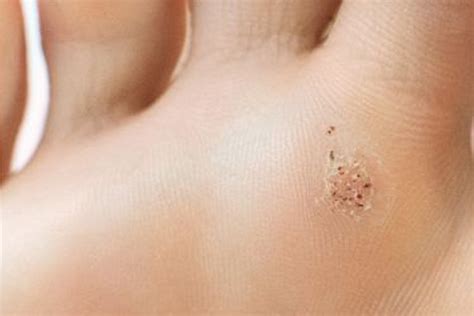
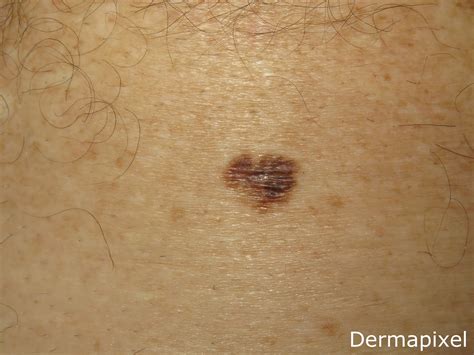
Melanoma Lentiginoso Acral
El melanoma lentiginoso acral puede mostrar un tono marrón muy oscuro, casi negro, pero también colores tenues, que no hagan pensar tan fácilmente en melanoma. En la mayoría de las imágenes las lesiones están ulceradas, pues suele diagnosticarse en fases avanzadas por la dificultad diagnóstica para el paciente, para el médico y relacionada con la localización.
Las lesiones ulceradas de los pies sugieren con cierta frecuencia problemas vasculares y, en más de una ocasión, son derivadas inicialmente al cirujano vascular. En su localización cercana a los espacios interdigitales es frecuente el diagnóstico previo de tiña pedis, tipo «pie de atleta» y en la ungueal de tiña unguium u onicomicosis por dermatofitos.
Las lesiones iniciales subungueales pueden manifestarse en un principio como una melanoniquia o banda pigmentada longitudinal, momento idóneo para derivarlas al dermatólogo, pues posiblemente en esta fase el melanoma es curable quirúrgicamente. El diagnóstico diferencial y manejo de las melanoniquias es complejo también para el especialista, pero, al menos, no habremos contribuido al diagnóstico tardío de un melanoma.
Prevención: Es muy importante la prevención primaria y secundaria en estos casos. La observación de las pecas o nevus o cualquier otra lesión de la piel es importante, ya que se detectaría pronto y habría más posibilidades de un buen pronóstico. Hay que tener en cuenta el ABCDE para la detección precoz del melanoma.
Hallazgos Dermatoscópicos en Melanoma In Situ e Invasivo
La dermatoscopia es una forma no invasiva de evaluar las lesiones pigmentadas con objeto de descartar la presencia de melanoma cutáneo; su correcta aplicación permite decidir qué lesiones son clínicamente sospechosas y candidatas a resección o biopsia con objetivo diagnóstico; permite evaluar las estructuras de la piel in vivo, desde la epidermis hasta la dermis papilar las cuales no son perceptibles a simple vista; las características y distribución del pigmento en estas áreas son diferentes en lesiones benignas y en melanoma, la certeza diagnóstica de una lesión pigmentada evaluada con dermatoscopia mejora en un 30%.
La dermatoscopia inicial fue realizada con el algoritmo de 2 pasos; 1. Decidir si la lesión pigmentada era melanocítica y 2. En caso de serlo si tenía o no características de melanoma. Sin embargo, como el estudio incluyó solo a pacientes con melanoma cutáneo efectuamos un segundo paso que fue la correlación de los hallazgos dermatoscópicos con los factores pronóstico de la neoplasia.
Los hallazgos dermatoscópicos analizados fueron: asimetría en 2 ejes, asociación de colores, áreas con falta de pigmento, puntos irregulares y atípicos de pigmento, red de pigmento atípica, pseudópodos, presencia de velo azul, ulceración y eritema periférico (anillo rosa).
Fueron incluidos 65 pacientes con diagnóstico de melanoma cutáneo, 40 mujeres y 25 hombres con rangos de edad de 18-90 años y media de 65.
La lista de los hallazgos dermatoscópicos más habituales se expone en la tabla 2; el más frecuente fue la asimetría en 2 ejes tanto para melanomas in situ como invasivos, se presentó en todos los pacientes, seguido de la asociación de 2 colores (91%) y pseudópodos (63%).
En el melanoma in situ el hallazgo más frecuente después de la asimetría fue la presencia de 2 colores (10%); hubo hallazgos que no se presentaron en ninguno de los pacientes con melanoma in situ como las áreas con falta de pigmento, la ulceración, los pseudópodos y el velo azul.
En el melanoma invasivo el tercer hallazgo más frecuente después de la asimetría y la asociación de 2 colores fue la presencia de pseudópodos (63%), seguida de áreas con falta de pigmento (50%) y puntos irregulares atípicos (36%).
La presencia de 2 o más colores, áreas con falta de pigmento, pseudópodos, velo azul y ulceración son hallazgos más frecuentes en melanomas invasivos con nivel de Breslow mayor de 1mm.
Existen características dermatoscópicas que hacen pensar en melanomas invasivos mayores de 1mm de espesor; en la presente serie estas fueron la presencia de 2 colores o más, la ulceración, las áreas con falta de pigmento, los pseudópodos y la presencia de velo azul.
En el melanoma in situ el hallazgo más importante es la asimetría en 2 ejes, aunque comparte algunas características con los melanomas invasivos como son la presencia de puntos atípicos, de red atípica y de anillo perilesional rosa; sin embargo, existen características que no encontramos como el velo azul, la ulceración y la presencia de pseudópodos.
Dermatoscopia (Algoritmo de interpretación) | MEDILOGIN
tags: #melanoma #acral #dermatoscopia