El melanoma de cavidad oral, también conocido como cáncer oral, es un tumor maligno que se desarrolla en la cavidad bucal. Este tipo de cáncer puede aparecer en cualquier parte de la boca, incluyendo los labios, encías, lengua, mejillas, paladar o el suelo de la boca.
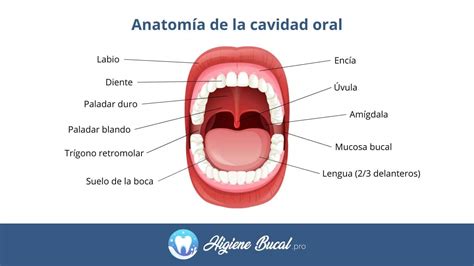
Ejemplo de melanoma en la cavidad oral.
¿Qué es el Cáncer de Cavidad Oral?
Para definir el cáncer de cavidad oral, primero tenemos que entender qué es exactamente el cáncer. El cáncer se desarrolla cuando este orden se desequilibra y las células con información genética alterada no son reconocidas y destruidas por el organismo. Estas células cancerosas alteradas se multiplican más rápidamente que las células normales del cuerpo y desplazan así a las células sanas. El cáncer de cavidad oral o cáncer oral (término técnico: carcinoma de cavidad oral) se refiere a un tumor maligno en la cavidad oral. Las metástasis suelen formarse en los ganglios linfáticos.
Incidencia del Cáncer de Cavidad Oral
Los cánceres de la cavidad bucal representan alrededor del cinco por ciento de todos los tumores malignos. Cada año se diagnostica cáncer de cavidad oral a unas 12.000 personas. Alrededor de dos tercios de los afectados son hombres. Sin embargo, las mujeres también se ven cada vez más afectadas. Los hombres se ven afectados con mayor frecuencia entre los 55 y los 65 años, y las mujeres entre los 50 y los 75. Sin embargo, cada vez más personas desarrollan la enfermedad a una edad temprana - por ejemplo a los 20, a los 25 o a los 30 años. Alrededor del diez por ciento de los afectados tienen menos de 50 años en el momento del diagnóstico. Cada año se diagnostica cáncer de cavidad oral a entre 200.000 y 350.000 personas en todo el mundo, y la tendencia va en aumento.
Causas del Melanoma de Cavidad Oral
Aún no está claro por qué se desarrolla el cáncer oral. Los médicos sospechan que existe un componente hereditario. Sin embargo, se ha demostrado científicamente que determinados hábitos de vida aumentan en gran medida el riesgo de desarrollar cáncer oral. Las personas que fuman y beben alcohol con regularidad tienen 30 veces más probabilidades de desarrollar cáncer de cavidad oral que los no fumadores que no beben o beben poco. Esto se debe a que las nitrosaminas contenidas en el tabaco pueden penetrar en las células y alterar el material genético. Sin embargo, no todos los fumadores padecen cáncer de cavidad oral y no todos los pacientes de cáncer de cavidad oral son fumadores.
Se han detectado virus del papiloma humano (VPH) en algunos tumores de la cavidad oral. Estos virus son los principales causantes del cáncer de cuello de útero y pueden transmitirse a través del sexo oral. En particular, los hombres fumadores que han practicado sexo oral con más de cinco mujeres tienen un mayor riesgo de desarrollar cáncer de cavidad oral. Las infecciones por VPH son la principal causa de cáncer oral en personas menores de 30 años y son especialmente frecuentes en la garganta y las amígdalas. Una dieta desequilibrada también puede ser un factor de riesgo de cáncer oral. Esto se aplica en particular a una dieta muy rica en carne y que contenga muchos alimentos fritos.
Síntomas del Melanoma de Cavidad Oral
Los signos iniciales del cáncer oral pueden incluir:
- Manchas blancas, rojas o grises que no se pueden limpiar
- Zonas ásperas o endurecidas en la boca
Siempre hay que vigilar las manchas blancas, grises o rojas alrededor de la boca que no se pueden limpiar. Muchas personas las descartan como marcas de presión causadas por el uso de dentaduras postizas o lesiones por mordedura.
¿Cómo distinguir el cáncer oral de las aftas?
Las aftas y el cáncer de cavidad oral en fase inicial pueden tener un aspecto muy similar. En ambos casos, pueden aparecer manchas blancas en la zona de la boca. Sin embargo, las aftas son simplemente una reacción exagerada del sistema inmunitario debida al estrés o a una enfermedad y suelen desaparecer de nuevo al cabo de unas dos semanas si no se tratan. El cáncer oral puede desarrollarse en cualquier parte de la boca. El cáncer de cavidad oral también puede aparecer en el interior de las mejillas.
Diagnóstico del Melanoma de Cavidad Oral
Los dentistas, otorrinolaringólogos u ortodoncistas suelen reconocer anomalías en la cavidad bucal durante las revisiones o los tratamientos de otras enfermedades bucales. En caso de sospecha de cáncer oral, en primer lugar su médico de familia puede examinar la zona afectada. Si es necesario, le remitirá a un otorrinolaringólogo o a un oncólogo (especialista en cáncer). Algunos dentistas y oncólogos también ofrecen exámenes especiales para la detección precoz. Si se sospecha un cáncer oral, el médico examinará primero a fondo la boca y la garganta con un endoscopio y tomará muestras de tejido de las zonas sospechosas (biopsia) para determinar claramente si hay células tumorales.
Cuanto más parecidas sean las células tumorales a las sanas, mejores serán las posibilidades de tratamiento:
- G1: Las células tumorales siguen siendo muy similares a las células sanas.
- G3: Las células tumorales se parecen poco al tejido sano y el tumor es maligno y agresivo.
- G4: El tumor es muy maligno y el tejido tumoral ya no se parece al tejido normal.
En las clínicas especializadas en cáncer de cavidad oral, los especialistas se reúnen en las llamadas conferencias tumorales para discutir los casos individuales de los pacientes y recomendar la mejor estrategia de tratamiento posible.
Tratamiento del Melanoma de Cavidad Oral
Si el cáncer oral es todavía relativamente pequeño y está localizado, las posibilidades de recuperación son buenas. En este caso, hablamos de terapia curativa. Sin embargo, si el cáncer de cavidad oral ya está tan avanzado que no cabe esperar curación, por ejemplo porque se han formado metástasis en órganos vitales y la enfermedad ha alcanzado su fase final, se habla de tratamiento paliativo. El objetivo no es extirpar el tumor y combatir el cáncer, sino mejorar la calidad de vida, aliviar los síntomas y prolongar la vida.
A continuación le ofrecemos un resumen claro de las formas habituales de tratamiento del cáncer de cavidad oral. Encontrará información más detallada en la Guía Azul de la Asociación Alemana de Ayuda contra el Cáncer o en la guía para pacientes cáncer de cavidad oral - un amplio folleto elaborado para los pacientes por la Asociación de Sociedades Científicas Médicas de Alemania (AWMF), la Asociación Alemana contra el Cáncer (DKG) y la Fundación Alemana de Ayuda contra el Cáncer.
Tratamiento Curativo
En el tratamiento curativo del cáncer de cavidad oral, la extirpación quirúrgica del tumor bajo anestesia general suele ser la primera opción. Los cirujanos también deben extirpar parte del tejido sano como margen de seguridad. Si los ganglios linfáticos ya están afectados, también se extirpan. En el lado afectado, los cirujanos suelen extirpar los ganglios linfáticos cervicales como medida de precaución, aunque no se hayan detectado células cancerosas. La zona afectada suele reconstruirse durante la misma operación. En la medida de lo posible, el cirujano trasplanta tejido del propio cuerpo, como piel, músculo o hueso, de otra parte del cuerpo a la zona afectada. Sin embargo, también pueden utilizarse plásticos o metales.
La cirugía es una parte importante del tratamiento del cáncer de cabeza y cuello.
Radioterapia
La radioterapia es una medida importante en el tratamiento curativo y puede utilizarse sola o en combinación con cirugía o quimioterapia. Durante la radioterapia, el radioterapeuta dirige rayos X de alta energía directamente al tumor para que las células cancerosas dejen de dividirse y mueran. El tejido que rodea al tumor se irradia con menor intensidad. La radioterapia también ataca a las células sanas. Sin embargo, la tecnología actual permite dirigir la radiación al tumor y, por tanto, destruir principalmente las células cancerosas. La radioterapia suele administrarse externamente a través de la piel.
Quimioterapia e Inmunoterapia
Se distingue entre quimioterapia e inmunoterapia. En la quimioterapia, los pacientes reciben fármacos que impiden la división celular para que el tumor no pueda extenderse más. La quimioterapia puede utilizarse en el tratamiento curativo como complemento de la cirugía o la radioterapia y en el tratamiento paliativo como única medida terapéutica. Suele administrarse en el hospital. La medicación suele administrarse en forma de líquido por vía intravenosa durante varios días. El tratamiento se repite a intervalos determinados, cada vez con una pausa de dos a tres semanas. Por desgracia, la quimioterapia no sólo inhibe la división celular de las células cancerosas, que se multiplican rápidamente, sino también la de las células sanas del cuerpo, que se dividen a un ritmo similar.
La inmunoterapia se utiliza sola o en combinación con quimioterapia en el tratamiento paliativo del cáncer de cavidad oral. En la inmunoterapia, los pacientes reciben medicamentos que activan las defensas inmunitarias del propio organismo contra las células cancerosas. En el caso del cáncer, las células cancerosas han engañado al sistema inmunitario para poder multiplicarse sin ser reconocidas. Para ello, utilizan los llamados "puntos de control" como moléculas de confraternización que impiden que las células inmunitarias las eliminen. Los fármacos utilizados en inmunoterapia contienen anticuerpos que pueden bloquear los puntos de control y dejar así al descubierto el camuflaje de las células cancerosas. Así es como el sistema inmunitario reconoce las células cancerosas. Los médicos esperan que la inmunoterapia tenga menos efectos secundarios en las células sanas que la quimioterapia.
Rehabilitación
El tratamiento del cáncer de cavidad oral suele ir seguido de rehabilitación, para preparar a los pacientes física y mentalmente para su reincorporación a la vida cotidiana. La rehabilitación puede realizarse en una clínica de rehabilitación especializada o en régimen ambulatorio. La estancia en una clínica de rehabilitación suele durar tres semanas. Expertos en fisioterapia, psicología, medicina, enfermería y trabajo social elaboran allí un programa para facilitar la reintegración en la vida cotidiana.
Pronóstico del Cáncer de Cavidad Oral
Cuanto antes se detecte el cáncer oral, mayores serán las posibilidades de recuperación. De hecho, el cáncer de cavidad oral es curable en un 80-90% de los casos si se detecta en una fase temprana. Sin embargo, el 70% de los cánceres de cavidad oral sólo se diagnostican en una fase avanzada, lo que dificulta el tratamiento y empeora el pronóstico. Según los estudios, a menudo se produce una recaída en los dos años siguientes a un tratamiento satisfactorio. El valor que suele utilizarse para indicar las posibilidades de supervivencia de los pacientes con cáncer es la mediana de supervivencia a cinco años. Este valor se refiere a la proporción de pacientes que siguen vivos cinco años después del diagnóstico. En el caso del cáncer de cavidad oral, es del 50%. Esto significa que el 50% de los pacientes fallece en los cinco años siguientes al diagnóstico.

La prevención es clave para evitar el cáncer de piel y el melanoma.
Melanoplaquia: Manchas Oscuras en las Encías
La melanoplaquia, o la aparición de manchas oscuras en las encías, puede deberse a factores genéticos, diferencias étnicas o hábitos de vida como el tabaquismo. Aunque no suele ser peligrosa, muchas personas buscan soluciones por motivos estéticos. Conocer sus causas y opciones de tratamiento es el primer paso para cuidar la salud y apariencia de tus encías.
La genética juega un papel fundamental en el desarrollo de la melanoplaquia. Algunas personas tienen una predisposición natural a tener una mayor concentración de melanina, lo que puede resultar en encías más oscuras. El uso de ciertos materiales dentales puede influir en la coloración de las encías. Una de las causas más frecuentes son los tatuajes metálicos, que se producen cuando las partículas de amalgama utilizadas en empastes dentales se trasladan a las encías, generando manchas visibles en el tejido gingival.
Los hábitos cotidianos también desempeñan un papel crucial en la aparición de la melanoplaquia. El tabaquismo es uno de los factores más relevantes en la pigmentación de las encías. Ciertos alimentos y bebidas también tienen el potencial de manchar las encías. El consumo frecuente de productos con colorantes intensos puede resultar en una coloración no deseada. Algunos medicamentos pueden tener como efecto secundario el oscurecimiento de las encías. Es fundamental que los pacientes sean conscientes de esta posible reacción y discutan cualquier cambio en la pigmentación oral con su dentista.
La melanoplaquia puede influir de manera significativa en la salud bucodental de los afectados. La presencia de manchas oscuras en las encías puede tener un efecto profundo en la psicología del individuo. Muchas personas experimentan ansiedad y disminución de la confianza debido a la imagen que proyectan. Investigaciones han demostrado que el bienestar emocional está íntimamente vinculado a la apariencia dental. La estética dental juega un papel fundamental en cómo percibimos nuestras propias sonrisas y las de los demás. La melanoplaquia puede alterar drásticamente la apariencia de las encías, restando armonía al rostro. La pigmentación inusual puede causar que, al sonreír, la persona sienta que se ve menos atractiva.
Melanoma de Mucosa Intraoral: ¿Enfermedad Local o Sistémica?
El melanoma de mucosa oral (MMO) es una neoplasia maligna poco frecuente derivada de los melanocitos del epitelio de la mucosa de la cavidad oral. Su etiología y patogenia no está clara, lo que unido a su mal pronóstico (la tasa de supervivencia a los 5 años se sitúa en torno al 10-25%), hacen que el tratamiento de esta enfermedad siga siendo un gran reto. El carácter pernicioso se debe principalmente al curso insidioso de la enfermedad en estadios tempranos, presentándose como una lesión asintomática de localización poco accesible a la exploración directa. De esta forma, cuando el tumor se diagnostica suele ser al producir dolor local, hemorragia o movilidad dental, momento en el que la enfermedad se encuentra en estadios avanzados con metástasis locorregionales o a distancia.
Dado que la lámina propia de la mucosa oral carece de los límites histológicos de la dermis papilar y reticular utilizados por el sistema de clasificación de Breslow y de Clark para definir la invasión en profundidad del melanoma cutáneo3, hasta hace muy poco se carecía de un sistema de estadiaje del melanoma de mucosa intraoral. Muy recientemente, el American Joint Committee on Cancer (AJCC), publicó el sistema TNM de estadiaje de estos tumores (Tabla 1)4, haciendo posible el establecimiento de criterios pronóstico de la enfermedad que permitirán en los próximos años definir un protocolo de tratamiento internacional.
La cirugía ha sido hasta el momento el principal tratamiento para el MMO con resección radical tumoral con un amplio margen. La inclusión de otras modalidades de tratamiento adyuvante como la quimioterapia, la radioterapia, las vacunas, y la inmunoterapia (interleukina-2 e interferón), suponen un intento de mejora de hasta un 10% en la tasa de supervivencia global5 y del tiempo libre de enfermedad ante el mal pronóstico en la enfermedad.
El MMO supone el 0,2-8% de todos los melanomas y el 0,26-0,5% de los cánceres orales1-3. En un informe de la base de datos del Comité de Tumores del Colegio de Médicos de Cirujanos Americanos (National Cancer Database of the Commission on Cancer of the American College of Surgeons) que incluía a 84.836 casos de melanoma cutáneo y no cutáneo de todas las regiones anatómicas, solo 1,3% correspondía a melanoma de mucosas, con un 55% de estos localizados en cabeza y cuello6. Dentro del melanoma de mucosas de cabeza y cuello, la nariz y senos paranasales son los lugares de origen más comunes, seguido de la cavidad oral3, siendo la localización más común en esta última el paladar duro (47%) (Figura 1) y la encía superior (28%) (Figura 2).
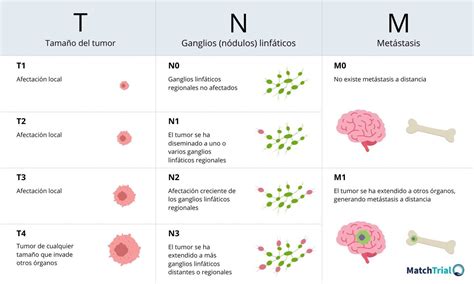
Tabla 1. Sistema TNM de Estadiaje de Tumores (Fuente: AJCC)
Clínicamente, el MMO se puede presentar como una lesión macular o nodular con superficie de color de grisáceo, pardo o negro-violáceo, pero el color varía en una amplia gama pudiendo incluso presentarse como una lesión despigmentada. López et al.8 describen 5 tipos de melanoma intraoral en base al aspecto clínico: melanoma nodular pigmentado, nodular no pigmentado, macular pigmentado, melanoma pigmentado mixto, melanoma no pigmentado mixto. La característica clínica que suele ser común a todos ellos es que la lesión inicial se encuentra rodeada por lesiones satélite. Cabe destacar también que el MMO debe diferenciarse en la exploración física de la melanosis o pigmentación mucosa que comúnmente presenta la población de raza negra.
Para poder considerar una lesión como melanoma maligno primario de cavidad oral, el tumor debe evidenciarse clínica e histológicamente, así como debe demostrarse la ausencia de tumor primario en otro lugar (la exclusión de melanoma metastásico es de suma importancia para el abordaje terapéutico y para el pronóstico)9. Las metástasis a ganglios linfáticos y las metástasis a distancia se presentan con frecuencia en estos pacientes, siendo la diseminación a distancia la principal causa de muerte3.
Muchos estudios2,10-13 afirman de que la escisión quirúrgica con amplios márgenes como tratamiento primario ofrece las mejores posibilidades de obtener un correcto control local y supervivencia. La diferencia entre las tasas de supervivencia para los pacientes con melanoma, tanto cutáneo como el melanoma de mucosas, se relaciona estrechamente con los márgenes quirúrgicos.
La disección del cuello está indicada en pacientes con MMO y adenopatías cervicales14, puesto que la diseminación linfática se correlaciona significativamente con la tasa de supervivencia en este tipo de cáncer12. Sin embargo, todavía existe cierta controversia sobre la disección cervical en cuellos clínicamente negativos. El objetivo de los estudios realizados con la técnica de biopsia del ganglio centinela (BGC) ha sido identificar a los pacientes en estadío N0 en el momento del diagnóstico, que se beneficiarían de la disección cervical, disminuyendo a la vez el coste sanitario y la morbilidad de los sujetos con MMO que no precisan del vaciamiento ganglionar al obtener una biopsia negativa.
Sesión On Line: "Diagnóstico y tratamiento de las lesiones potencialmente malignas y del cáncer oral
Pero el drenaje linfático ambiguo de esta región plantean dificultades singulares para realizar el procedimiento de biopsia de ganglio centinela (BGC) en cabeza y el cuello. Dos grandes series han demostrado elevadas tasas de recurrencia en ganglios linfáticos previamente mapeados como negativos en la región de cabeza y cuello en relación con otras regiones anatómicas, lo que sugiere una menor especificidad de la técnica15,16. Por otra parte, en las series publicadas de melanoma de cabeza y cuello, no existe una correlación entre la realización de BGC y la supervivencia global17-19.
Considerando que el objetivo de la BGC es disminuir la morbilidad de la intervención, un factor importante a tener en cuenta a la hora de decidir realizarla o no, es si el centro dispone de un análisis intraoperatorio del ganglio centinela por medio de la cuantificación «a tiempo real» de la reacción en cadena de la polimerasa-transcriptasa inversa (reverse transcriptase-polymerase chain reaction [qRT-PCR]). Este procedimiento solventaría el problema de tener que someter al paciente a un segundo procedimiento quirúrgico en el caso de un resultado positivo de la biopsia.
Por lo tanto, a pesar de la adopción general de BGC para el melanoma de las extremidades y el melanoma cutáneo del tronco, sigue habiendo debate en torno a la precisión y el valor pronóstico de la técnica del ganglio centinela en la región de cabeza y cuello.