El melanoma es el tipo de cáncer de piel más agresivo, con un diagnóstico de aproximadamente 8.049 casos al año en España. La tasa de incidencia se sitúa en torno a 8,7 casos por 100.000 personas al año.
El melanoma maligno se deriva de células dendríticas (névicas) proliferantes progenitoras de lesiones. Son importantes en la histogénesis y en el riesgo de desarrollo del melanoma maligno. Del 30% al 37% de los melanomas malignos del tracto aerodigestivo superior están asociados a una lesión premaligna melanótica.
Puede sospecharse de un melanoma, con un simple examen clínico de una lesión pigmentaria, posibilitando la extirpación de la lesión en un estadio precoz con un pronóstico muy bueno, sin embargo, cuando el melanoma se reconoce en un estadio avanzado el pronóstico es mucho más sombrío.
El melanoma es un tumor maligno derivado de los melanocitos y las células névicas. Se puede presentar en piel, mucosa, en toda región anatómica que presente melanocitos: cavidad bucal, ojo, ano o genitales. Puede originarse de nevus previos en el 50% de los casos, o en forma espontánea.
Su incidencia es creciente en las últimas décadas, representa el 1,5% - 7% de las neoplasias cutáneas, pero causa el 60% - 70% de las muertes por cáncer de piel; y el 1% - 2% de las muertes por cáncer.
Factores de Riesgo del Melanoma Cutáneo
Existen diversos factores de riesgo asociados al desarrollo de melanoma cutáneo. A continuación, se detallan algunos de los más importantes:
- Radiación solar
- Fenotipo cutáneo
- Situación geográfica
- Presencia de nevos
- Herencia
- Hormonas y embarazo
- Inmunosupresión
- Edad
- Sexo
Radiación Solar
Nuestro planeta es bombardeado constantemente por radiación electromagnética emanada principalmente del sol. Desde el punto de vista biológico, los fotones asociados con longitudes de onda más cortas que las visibles son de gran importancia. Esta radiación de una longitud de onda más corta que la de color violeta recibe el nombre de ultravioleta (UV), cubre un rango entre 200 y 400 nanómetros, es invisible y sólo puede ser detectada con instrumentos adecuados o por sus efectos biológicos.
La radiación de onda más corta (entre 200 y 290 nm) es llamada UVC y es la más activa biológicamente: es altamente cancerígena y bactericida pero es filtrada por completo por la capa de ozono en la atmósfera superior. La radiación UVB (entre 290 y 320 nm) es también cancerígena y produce quemadura solar aguda. Este tipo de radiación es parcialmente filtrada por la capa de ozono y puede ser totalmente absorbida por los protectores solares convencionales. La radiación UVB nos llega en cantidades importantes y puede penetrar hasta la capa basal de la epidermis. Allí puede inducir alteraciones cancerígenas en las células y es por lo tanto responsable del carcinoma basocelular.
Los rayos UVA comprenden la radiación de longitud de onda más larga (320 a 400 nm) y son los principales responsables del bronceado solar. Aunque se sabe que pueden producir envejecimiento prematuro de la piel, hasta no hace mucho tiempo se pensaba que no eran cancerígenos. Sin embargo, estudios recientes en animales han demostrado su potencial cancerígeno y sus efectos sobre el sistema inmunológico de la piel. Es importante notar que esta radiación no es filtrada por la capa de ozono, sus efectos son más insidiosos ya que no producen reacciones agudas como los UVB y penetran más profundamente en la piel.
Se ha demostrado que estos rayos pueden afectar células específicas de la piel relacionadas con nuestro sistema inmunológico (las células de Langerhans) a quienes la literatura actual involucra en la iniciación del melanoma maligno. Aunque la actividad biológica de la radiación UVA es mucho más débil que la del UVB, la radiación solar contiene aproximadamente mil veces más UVA que UVB. Es interesante también notar que la luz fluorescente emite una cantidad pequeña pero tal vez biológicamente significativa de UVA.
Los protectores solares convencionales son muy efectivos en la protección contra los rayos UVB y bien formulados pueden proveer factores de protección solar de 20 o más. Sin embargo, para obtener un factor de protección solar 20 sólo hay que absorber el 95% del UVB y muy poco del UVA. Por lo tanto, mientras el usuario de estos productos está expuesto al sol todo el día sin quemarse, su piel continúa siendo bombardeada por los UVA presentes en gran proporción en la radiación solar y, además, por la pequeña cantidad de UVB que el producto deja pasar.
Es evidente que cuanto más oscuro el color de la piel, tanto más baja es la incidencia de cáncer de piel. La melanina, el pigmento que provee el color a nuestra piel, nos protege contra la radiación solar; por lo tanto, la síntesis de melanina puede ser considerada un mecanismo para la supervivencia. La enzima clave para la producción de la melanina, a partir del aminoácido tirosina, es la tirosinasa.
Fototipo
El fototipo (IT), considerado como reacción o respuesta de la piel al sol, también ha sido evaluado como factor de riesgo en el melanoma. Se ha observado que los pacientes con melanoma presentan una dosis mínima de eritema inferior a los individuos sanos, y una tendencia a que este eritema sea más prolongado tras la exposición a la radiación UV.
Situación Geográfica
La observación epidemiológica de la incidencia del cáncer de piel en distintas poblaciones provee una información sumamente interesante. En Australia se ha establecido que más del 80% de la población anglosajona desarrolla algunas de las formas de cáncer de piel antes de llegar a los 50 años y en los Estados Unidos, se calcula que el 50% de la población de más de 50 años desarrollará neoplasias cancerizables.
Presencia de Nevos
La presencia de efélides (pecas) o la tendencia a su desarrollo, se ha asociado con un aumento del riesgo al melanoma. El melanoma es precedido por algunas lesiones melanocíticas proliferativas o lesiones pigmentarias elevadas. De esta manera, la forma de la lesión precursora del melanoma es importante en la histiogénesis del melanoma maligno, e importante en la determinación del riesgo para desarrollar melanoma maligno en algunos pacientes.
Herencia
Existe un síndrome familiar en el que el riesgo de desarrollar melanomas está muy aumentado. Este síndrome de melanoma familiar explicaría el 10% del total de melanomas diagnosticados. Se trata de un síndrome hereditario, con un modo de transmisión dominante y una penetrancia incompleta. Los melanomas que se presentan en estas personas aparecen en edades más precoces.
Hormonas y Embarazo
Los factores hormonales no parecen influir en la incidencia del melanoma, similar para ambos sexos, aunque algunos datos sugieren que pueden desempeñar un papel en la etiopatogenia. En ocasiones se ha observado que los melanomas desarrollados durante el embarazo pueden regresar al término de la gestación.
Inmunosupresión
La existencia de una respuesta inmune del huésped frente al tumor se pone de manifiesto por diversos hechos clínicos, histológicos, inmunológicos y terapéuticos. Se ha asociado un estado inmunitario deficiente a un incremento en la incidencia de varios tipos de neoplasias, incluidos el carcinoma a células escamosas, el linfoma y el melanoma, observándose una incidencia mayor de la esperada de melanoma en pacientes sometidos a trasplante renal.
Sexo y Edad
La incidencia es similar en ambos sexos, aunque el pronóstico es mejor en las mujeres. La edad media de los pacientes en el momento del diagnóstico es de 45 años. La incidencia de la enfermedad aumenta con la edad.
Tipos de Melanoma
El sistema de dermatoscopia digitalizada ayuda a reconocer los tipos de melanoma de la piel, que se dividen en cuatro formas clínicas principales:
- Melanoma de Extensión Superficial (MES): Es la forma más frecuente. Suele aparecer en zonas expuestas de manera ocasional al sol, como las piernas en mujeres o la espalda en hombres. El MES es la forma más frecuente de melanoma, donde el tumor tiene un crecimiento horizontal (intraepidérmico) y en el periodo de 1 a 5 años, evoluciona hasta el crecimiento vertical invadiendo la dermis e hipodermis.
- Melanoma Nodular (MN): Es el segundo tipo más frecuente, con crecimiento vertical desde el principio. Su evolución suele oscilar entre 6 y 18 meses. La mancha tiene un abultamiento de rápido crecimiento característico de color rojo/rosa o negro/azul que puede llegar a alcanzar varios centímetros.
- Lentigo Maligno Melanoma (LMM): Se presenta sobre piel expuesta al sol durante años. El LMM tiene un crecimiento lento de entre 5 y 50 años, por lo que la mancha marrón oscuro o claro con bordes irregulares indica que tiene un crecimiento superficial y se extiende por la piel, pero cuando aparece un bulto o se oscurece una zona más oscura, indica que el crecimiento se está haciendo en profundidad.
- Melanoma Lentiginoso Acral (MLA): Está localizado con mayor frecuencia en la planta de los pies, aparato ungueal y palma de las manos. Presenta una similitud con el LMM debido a que tiene un crecimiento superficial con aspecto similar. Sin embargo, la fase de crecimiento es más corta. El melanoma en el aparato ungueal se muestra como una banda oscura longitudinal que se oscurece y se amplía progresivamente.
Según ciertos autores, también se debe contemplar otro tipo de melanoma conocido como el melanoma desmoplásico.
Detección Precoz y Autoexamen
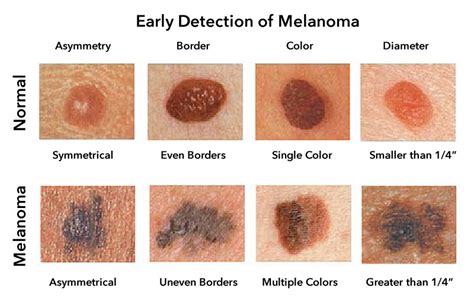
La detección precoz es imprescindible para una recuperación adecuada. Mediante el autoexamen, se puede detectar cualquier cambio en la piel tanto en niños como en adultos. Lo primero, es tener claro cuál es nuestro objetivo: buscar las señales de advertencia. Las señales de advertencia incluyen el crecimiento de manchas en la piel y se debe tener en cuenta el tamaño y aspecto nacarado, traslúcido, bronceado, marrón, negro o multicolor de estos.
Para facilitar la detección temprana, se recomienda seguir la regla ABCDE:
- A - Asimetría: Una mitad del lunar o mancha no coincide con la otra.
- B - Bordes irregulares: Los bordes son desiguales, borrosos o dentados.
- C - Cambio de color: El color no es uniforme y presenta sombras diferentes.
- D - Diámetro: El lunar es mayor de 6 milímetros.
- E - Evolución: Cambios en el tamaño, forma, color o elevación de un lunar, o la aparición de síntomas como picazón, sangrado o costras.
El autoexamen debe realizarse una revisión concienzuda de la piel cuyos principales cánceres son el carcinoma basocelular, carcinoma de células escamosas y melanoma. Antes de iniciar este autoexamen, debes conservar un mapa corporal, es decir un dibujo del cuerpo humano por delante y por detrás en el que se deberá marcar con un punto y fecha cualquier peca, lunar, golpe, costras, escamas o mancha describiendo el color y el tamaño. Examina tu rostro especialmente nariz, boca y orejas tanto por delante como por detrás. Céntrate en el cuello, pecho y torso. Una vez sentado, inspecciona cada pierna, los muslos, tobillos, zona de los pies, dedos y uñas de los pies.

Tratamientos
La técnica implica la extirpación progresiva de capas del tejido afectado, seguida de una evaluación microscópica inmediata para determinar si quedan células cancerosas. Esta cirugía requiere la coordinación entre dermatólogos y patólogos, por eso mismo, no se ofrece en cualquier clínica dermatológica.
Prevención
Además de la visita regular al dermatólogo o comprender y aplicar la regla ABCDE de los lunares, se recomienda evitar la exposición solar sin fotoprotección, dado que es el principal factor de riesgo para padecer el cáncer de piel. Si esto no es posible, se debe potenciar el empleo de fotoprotección física en forma de sombrilla, sombrero o gafas de sol.
Por otro lado, es recomendable la aplicación de fotoprotector solar de amplio espectro con un SPF de al menos 50 y con protección frente a los rayos UVA media hora antes de salir al aire libre. Además, se recomienda la aplicación de cantidades generosas de fotoprotector, así como replicarlo periódicamente cada dos horas o después del baño. La fotoprotección es la herramienta más útil para prevenir esta enfermedad que afecta a jóvenes y mayores.
Autoexamen de piel
Tabla Resumen de Tipos de Melanoma
| Tipo de Melanoma | Frecuencia | Crecimiento | Características |
|---|---|---|---|
| Melanoma de Extensión Superficial (MES) | Más frecuente | Horizontal inicial, luego vertical | Zonas expuestas al sol ocasionalmente |
| Melanoma Nodular (MN) | Segundo más frecuente | Vertical desde el principio | Rápido crecimiento, color rojo/rosa o negro/azul |
| Lentigo Maligno Melanoma (LMM) | Menos frecuente | Lento y superficial | Piel expuesta al sol durante años, bordes irregulares |
| Melanoma Lentiginoso Acral (MLA) | Menos frecuente | Superficial similar al LMM | Planta de los pies, uñas, palma de las manos |
tags: #melanoma #de #crecimiento #superficial