El ganglio centinela (GC) ha sido recientemente aceptado como uno de los factores pronósticos más importantes en el melanoma maligno según la AJCC (American Joint Committee on Cancer).
A pesar de que su uso sistemático no está aún extendido a todas las unidades de melanoma y su empleo no está exento de controversias.
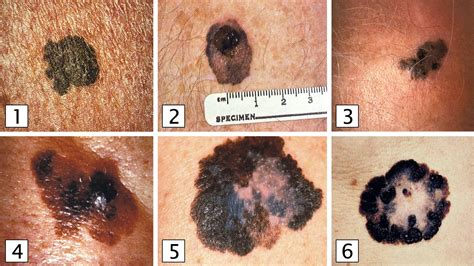
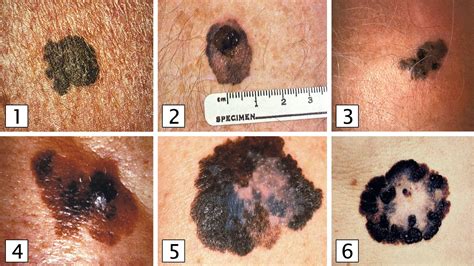
La biopsia selectiva de ganglio centinela en el melanoma cutáneo es una técnica imprescindible para saber de forma precisa y precoz si dicho tumor maligno de la piel se ha extendido a los ganglios linfáticos.
¿Qué es el ganglio centinela?
La técnica está basada en la hipótesis (ahora bien establecida), de que las metástasis linfáticas del MM siguen una progresión ordenada a través de los canales linfáticos aferentes hacia el ganglio centinela antes de repartirse hacia otros ganglios regionales.
Es un método específico y mínimamente invasivo para identificar a los pacientes con metástasis ganglionares ocultas, y evitar, de esta forma, la linfadenectomía electiva a un gran número de pacientes sin afectación ganglionar que no van a beneficiarse de la misma.
En manos experimentadas, este procedimiento diagnóstico ofrece una información comparable a la linfadenectomía con una morbilidad considerablemente menor.
Diagnóstico del ganglio centinela positivo
Cuando un paciente consulta al dermatólogo por la presencia de una lesión pigmentada en la piel y tras una biopsia escisional se establece el diagnóstico de melanoma, el primer paso es realizar una ecografía de las regiones de drenaje linfático cercanas al tumor para descartar que se haya extendido.
La biopsia selectiva de ganglio centinela es una técnica con dos partes diferenciadas y que provoca muy pocas molestias para el paciente, según ha explicado el doctor Contreras.
Posteriormente, el servicio de Anatomía Patológica estudia de forma exhaustiva dichos ganglios para determinar con una alta sensibilidad si están ya afectados microscópicamente por el tumor.
Una vez extirpado, el ganglio se somete al examen de un anatomopatólogo, quien comprobará si aparece afectado o no por células tumorales.
Procedimiento de biopsia del ganglio centinela
La SLNB tiene dos partes, una prueba radiológica llamada mapeo linfático y un procedimiento quirúrgico.
- Mapeo linfático (Linfogammagrafía): generalmente implica inyectar un tinte radiactivo en la piel alrededor del lugar del melanoma original. Luego, se utiliza una cámara especial para observar cómo el material radiactivo se desplaza desde el lugar donde se realizó la biopsia del melanoma hasta el grupo de ganglios linfáticos a los que es más probable que el melanoma se desplace primero. Estos se denominan ganglios centinela y la mayoría de los pacientes tienen entre uno y cinco ganglios centinela. La inyección del radiofármaco debe practicarse media hora antes de proceder a la linfogammagrafía. La sustancia tiñe de azul el ganglio o los ganglios centinelas de forma que quedan visualmente marcados, facilitándole al cirujano su localización. Mediante la utilización intraoperatoria de una sonda conectada a un detector de radiaciones gamma, el especialista localiza el ganglio centinela donde permanece el radiofármaco inyectado el día anterior. De esta forma, el cirujano puede determinar con exactitud la situación del ganglio centinela y extirparlo para su posterior análisis.
- Cirugía: Se realiza después de que se haya completado el mapeo linfático. Generalmente, recibirá un segundo agente (tinte azul) que ayudará a identificar visualmente los ganglios linfáticos que ya se han detectado utilizando la cámara especial. Este enfoque de dos métodos es más preciso que usar uno solo.
El Hospital Quirónsalud Córdoba cuenta con una gammacámara híbrida con un TAC para obtener imágenes tomográficas de fusión, llamadas SPECT-TAC, que permiten la localización anatómica precisa de los ganglios centinelas, lo que ayuda a planificar la cirugía posterior.
Análisis histológico del ganglio centinela
El estudio histopatológico se realiza mediante tinción con hematoxilina-eosina en cortes seriados, e inmunohistoquímica.
Sólo las secciones congeladas rutinarias no se recomiendan por el alto índice de falsos negativos, y la asociación de ambas técnicas parece demostrar gran mejoría en la detección de metástasis microscópicas.
Las tinciones con hematoxilina- eosina son capaces de detectar una célula maligna de cada 10000 células, y detección que asciende a una de cada 100000 células con la inmunohistoquímica.
El protocolo de estudio anatomopatológico incluyó BCG diferido, secciones seriadas de 4 μ; en cada nivel se realizaron 4 cortes: 2 para tinción con hematoxilina-eosina (HE) y 2 para inmunohistoquímica (IHQ) proteína S-100 y HMB-45, hasta agotar la muestra.
Tratamiento del ganglio centinela positivo
En 19 de los 20 pacientes con ganglio centinela positivo se realizó linfadenectomía programada.
En un caso se desestimó la cirugía dada que la situación clínica del paciente era muy precaria.
La demora media entre la detección del ganglio centinela y la linfadenectomía fue de 30 días.
La linfadenectomía se realiza en caso de que el ganglio centinela sea positivo y que no esté contraindicada (por importante deterioro del estado general del paciente o por rechazo por parte del mismo).
Tras la linfadenectomía el paciente es nuevamente remitido a Dermatología para valorar tratamiento con interferón.
Opciones de tratamiento adicionales
Hasta hace pocos años, cuando a un paciente se detectaba en su ganglio centinela afectación por melanoma, se le ofrecía completar la cirugía con la linfadenectomía.
A día de hoy disponemos de mucha información sobre el seguimiento de los pacientes a los que se les ha realizado linfadenectomía y a los que no.
Se ha observado que en determinados casos, la ampliación de la cirugía (linfadenectomía) no aporta beneficios adicionales al paciente.
Por ello la decisión de ampliar o no la cirugía requiere la valoración pormenorizada de varias circunstancias.
Su equipo médico le asesorará sobre los pros y contras de completar la cirugía posterior al ganglio centinela.
Tanto en caso de que se haga linfadenectomía, como si no se realiza, tendremos ya el siguiente paso de la estadificación TNM, en este caso la N.
En nuestro medio tenemos disponible las siguientes opciones, reflejadas en sus fichas técnicas, y que también se utilizan en las personas a las que han diagnosticado metástasis.
- Inmunoterapia: actualmente cuentan con evidencia para el tratamiento adyuvante de melanoma estadio III los fármacos anti PD-1 nivolumab y pembrolizumab. Pembrolizumab también cuenta con indicación en ficha técnica para el estadio IIB y IIC. Estos son tratamientos intravenosos, que se administran una vez cada 2, 3 o 4 semanas (dependiendo del fármaco y de la dosis que se elija) hasta completar un año, salvo que haya efectos secundarios que impidan continuarlos o haya una recaída de la enfermedad antes de este año.
- Terapia dirigida: en concreto, dabrafenib+trametinib, dos medicaciones que se toman por vía oral, todos los días a una dosis que le explicarán sus médicos, durante un año, salvo que haya efectos secundarios que impidan continuarlos o haya una recaída de la enfermedad antes de este año.
La radioterapia consiste en sesiones que se administran de forma ambulante, sin precisar ingreso, generalmente una vez al día durante 15-30 minutos (según el grado de complejidad), sin dolor, ni permanencia de la radiación en el cuerpo, por lo que no hay que tener precauciones con niños o mujeres embarazadas.
Factores pronósticos y resultados
Diversos estudios han demostrado que el estado de los ganglios linfáticos regionales es el factor pronóstico independiente más importante en la supervivencia de los pacientes con melanoma.
Aunque ningún estudio aleatorizado ha demostrado que la resección ganglionar precoz de los ganglios positivos mejore la supervivencia, se acepta que la correcta estratificación es la base para la elección de la actitud terapéutica y establecer el pronóstico.
El único factor predictor de resultado positivo del GC fue el espesor tumoral.
En distintos estudios se observa el mismo fenómeno, de manera que a medida que aumenta el espesor también lo hace la proporción de GC positivos.
Resultados de estudios
De los 78 pacientes que fueron sometidos a estudio de ganglio centinela en el periodo comprendido entre Mayo de 1999 y Enero de 2004, 42 eran mujeres y 36 varones, con una edad media de 53,5 años (rango entre 20 y 80 años).
El tipo histológico más frecuente fue el Melanoma de Extensión Superficial (MES), en 48 pacientes (61.5%), seguido por el Melanoma Nodular (MN) en 20 casos (25.64% casos) y por el Melanoma Lentiginoso Acral (MLA) en 10 pacientes (7,8%).
La localización tumoral más frecuente fue en el miembro inferior (34.6% casos), seguida del tronco (30.77%), el miembro superior (23.08%) y, por último, cabeza y cuello (11.53%).
El espesor de Breslow medio fue de 2.78 mm, con un rango entre 1.0 y 10.3mm .
La ampliación de márgenes se realizó por el Servicio de Dermatología en un tiempo quirúrgico previo al ganglio centinela en 59 pacientes (76.62%).
El tiempo de demora medio entre la ampliación de márgenes y la detección del ganglio centinela fue de 5.87meses.
El ganglio centinela fue positivo en 20 casos (25.74%) y negativo en 39 casos (50%).
En 15 pacientes (19.23%) la detección del ganglio centinela resultó fallida por parte del Servicio de Medicina Nuclear, al no conseguir captar en la linfoscintigrafía ningún punto caliente tras la inyección de radioisótopo.
El seguimiento medio ha sido de 23.12 meses.
47 casos (60.26%) se encuentran en la actualidad libres de tumor.
En otro estudio con 139 pacientes, el GC resultó positivo en el 24,5% de la muestra (34 pacientes) y negativo en el 75,5% restante (105 pacientes).
La información proporcionada en este artículo es solo para fines informativos y no debe considerarse como un consejo médico. Siempre consulte con un profesional de la salud calificado para obtener asesoramiento y tratamiento médico.