Si está leyendo este documento, es posible que a usted, a alguien de su familia o de su entorno le hayan diagnosticado de un melanoma y quiera buscar más información. En este documento intentaremos ayudarle a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar. El siguiente documento no pretende (ni puede) sustituir a los consejos que sus médicos van a darle en las distintas etapas del diagnóstico y del tratamiento.

¿Qué es un melanoma?
El melanoma es un tumor cuyo origen está en unas células llamadas melanocitos. El melanoma es un tipo de cáncer que se origina en las células que producen melanina (melanocitos) y puede iniciarse allí donde este esté presente, de forma mayoritaria (en torno a un 90%) en la piel, sobre todo en zonas que han estado expuestas al sol. La gran mayoría de melanomas suceden en la piel expuesta al Sol, ya sea por una exposición continuada (por ejemplo, personas que trabajan al aire libre en zonas de exposición solar, como el campo) o ya sea por exposiciones intermitentes (quemaduras solares en playa, piscina, o cualquier lugar cuando se toma el sol, por ejemplo). Cuando los daños producidos por esta radiación superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
Un lunar sospechoso suele ser el primer indicador que conduce al diagnóstico de la enfermedad. Se puede tratar de un lunar cambiante que ya teníamos o de un lunar nuevo con aspecto inusual.
Tipos de Melanoma
- Melanoma de extensión superficial: Es la forma de melanoma más frecuente y es más común en personas con la piel blanca.
- Melanoma nodular: Aparecen como un área elevada en la piel que podría ser de color azul-negruzco oscuro o rojo-azulado.
- Melanoma léntigo maligno: Aparecen en las áreas del cuerpo que han estado más expuestas al sol, como la cara, el cuello y los brazos. Este tipo de melanoma afecta con mayor frecuencia a las personas mayores, particularmente a aquellas que han pasado mucho tiempo al aire libre.
- Melanoma lentiginoso acral: Es la forma menos frecuente de melanoma.
Melanoma In Situ: La Etapa Más Temprana
El melanoma in situ es un término usado para describir la etapa muy temprana de un melanoma. En melanoma en estadio 0, el tumor maligno aún está confinado a las capas superiores de la piel (epidermis). Las células de melanoma se encuentran sólo la capa superior de la piel (epidermis) y no se han extendido hacia abajo en la dermis. Esto significa que las células cancerosas se encuentran sólo en la capa externa de la piel y no han crecido más profundo. El término para esto es in situ, lo que significa «en lugar de» en idioma Latin.
Tis (tumor in situ): las células cancerosas se encuentran sólo en la capa externa de la piel (epidermis) y no han crecido en otras capas.
Riesgo: Los pacientes con melanoma en estadio 0 se consideran estar en riesgo muy bajo de recidiva local o metástasis distante y regional.
¿A cuántas personas afecta? ¿Hay forma de prevenirlo?
Según datos de la Sociedad Española de Oncología Médica (SEOM), en España se diagnostican al año unos 6.179 casos nuevos al año de melanoma de piel. La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
Factores de Riesgo
Se entienden por factores de riesgo de melanoma aquellos condicionantes cuya presencia se asocia con una mayor probabilidad de padecer esta enfermedad, siendo algunos de ellos controlables y otros que se nos vienen dados.
- La exposición a la luz ultravioleta: En la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo, y es que, pese a que representan solo una pequeña parte de los rayos solares, es la responsable de los principales daños de la luz solar a la piel, ya que dañan el ADN de las células de la piel.
- Los lunares: Tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma.
- Color de la piel y del pelo: dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer. Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.

Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
Regla ABCDE para la detección de lunares sospechosos
- A: Asimetría.
- B: Bordes.
- C: Color.
- D: Diámetro.
- E: Evolución.
Melanoma: qué es y cómo identificarlo
¿Puede afectar a mi familia?
Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
¿Son todos los melanomas iguales? Tipos y biología molecular básica del melanoma.
- Melanoma acral: suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
El melanoma es un tumor que tiene una gran complejidad molecular, siendo el tumor, o uno de los tumores, con mayor proporción de mutaciones. Estudiar algunas de estas mutaciones es importante a la hora de establecer estrategias de tratamiento, siendo sin lugar a dudas hoy en día fundamental el estudio de la presencia o ausencia de mutaciones en el oncogen BRAF, sobre todo cuando el melanoma se presenta con metástasis (ya sea en ganglios, ya sea en otros órganos). Entre un 40-50% de los pacientes tienen en su melanoma mutación en BRAF, siendo la más frecuente la mutación BRAF V600E, seguida de la BRAF V600K, las cuales son detectadas por la inmensa mayoría de equipos dedicados a este diagnóstico molecular.
Tengo un informe de anatomía patológica de mi melanoma. ¿Qué significan los distintos apartados?
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma.
De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
Cuando se clasifican los melanomas se utiliza también una escala para medir el espesor (profundidad) del melanoma. La mayoría de pacientes tienen melanomas de 1mm de espesor o menos. Esto se clasifica como melanoma estadio 1 o melanoma fino. Si el melanoma es grueso, es más probable que se propague a los vasos linfáticos más cercanos.
- Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2. El Índice mitótico describe el número de células que se encuentran en proceso de división en una cierta cantidad de tejido de melanoma.
Estadio 1B: el melanoma es de 1mm de espesor o menos, tiene ulceración o un índice mitótico de al menos 1mm².
Estadio 2A: el melanoma es de entre 1.01 y 2mm de espesor con ulceración.
Estadio 2B: el melanoma es de entre 2.01 y 4mm de espesor con ulceración.
El melanoma se ha propagado a los vasos linfáticos o ganglios cercanos, pero no a otras partes del cuerpo. El grosor no es un factor determinante, pero generalmente el melanoma es grueso.
El melanoma se ha propagado a áreas distantes de la piel o ganglios linfáticos a distancia, o a otros órganos como el pulmón, el hígado o el cerebro.
Tratamiento del Melanoma In Situ
Tratamiento para estadio O (melanomas in situ): cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
Tratamiento para melanomas en estadios I, II y III: el melanoma que se encuentra localizado y sin extenderse a los ganglios linfáticos se le clasifica en el estadio I o II. Si el melanoma se encuentra en un estadio III, esto quiere decir que ya ha alcanzado los ganglios linfáticos y se realizará una cirugía amplia del tumor primario y se diseccionará los ganglios linfáticos.
Tratamiento para melanomas en estadio IV: los melanomas se clasifican en el estadio IV cuando se han extendido más allá de los ganglios linfáticos regionales o a distintos órganos del cuerpo como hígado, pulmón o cerebro. En las personas que tienen una metástasis única, la cirugía es una opción cuando el estado de salud es bueno. Asimismo, cuando la metástasis es múltiple, la cirugía ya deja de ser una opción válida en casi todos los casos.
Melanoma Ungueal In Situ
El melanoma in situ ungueal es un tumor maligno que podemos ver en consulta en casos con lesión hiperpigmentada en uña de manos o de pies. El diagnóstico puede demorarse entre uno y dos años si el paciente no va a consulta por no atribuirle importancia al proceso.
En este artículo se presenta el caso de una mujer de 49 años de origen rumano sin antecedentes personales de interés, salvo hipotiroidismo en tratamiento sustitutivo, que acude a consulta porque, desde hacía un año, tenía la uña del primer dedo de la mano izquierda con coloración negruzca, tacto rugoso y aspecto frágil. La paciente contaba que, al principio, se notó una banda única longitudinal desde hacía dos años, que fue aumentando de extensión y evolucionó hasta tener el aspecto que aparece en la imagen (fig. 1). Lo relacionaba con que se ponía uñas postizas.
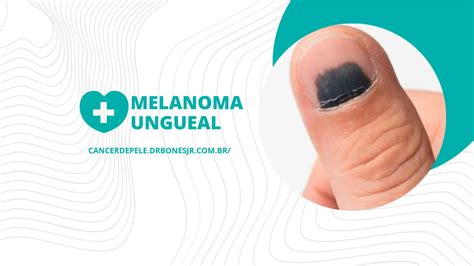
Como antecedente familiar, refirió que su padre había fallecido por melanoma. En la exploración física se observó que la uña del primer dedo de la mano izquierda presentaba melanoniquia que afectaba a la totalidad de la lámina ungueal, con bandas longitudinales heterogéneas en amplitud y coloración, con tonalidad marrón de fondo y signo de Hutchinson por afectación del pliegue proximal. Se apreciaban áreas de onicosquisis y onicolisis distal, sin dolor a la palpación. La movilidad y la exploración neurovascular distal del dedo afectado estaban conservadas. No presentaba afectación en ninguna otra uña ni otras lesiones dérmicas de interés en la exploración. La auscultación cardiopulmonar, la exploración abdominal y la valoración neurológica fueron normales. Con los antecedentes familiares y dada la clínica de presentación de la lesión, se sospechó un posible melanoma ungueal. Derivamos el caso a la consulta especializada como paciente con sospecha de malignidad. Esta fue valorada por el dermatólogo después de pocos días en el hospital de referencia, donde se llevó a cabo una cirugía tridimensional con resección completa de la uña y matricectomía asociada. La anatomía patológica confirmó un melanoma lentiginoso acral in situ, con bordes de resección libres. En la segunda y en la tercera revisión, se realizaron ampliaciones de los bordes quirúrgicos, sin evidencia de melanoma residual en el análisis histopatológico (fig. 2). El seguimiento durante dos años no necesitó ningún estudio complementario.
Diagnóstico Diferencial del Melanoma Ungueal
- Melanoma ungueal
- Pigmentación exógena, inducida por tóxicos (utilización de uñas postizas)
- Onicomicosis, con la uña hipertrófica desde el lecho ungueal
- Nevus ungueal
- Hiperpigmentación ungueal postinflamatoria
- Melanoniquia por hiperplasia melanocítica
- Hematoma subungueal, suele haber antecedente traumático
- Nevus juntural, lesión única sin patrón rayado
- Enfermedad de Peutz-Jeghers, con lesiones hiperpigmentadas en varias uñas y cara palmar y dorsal de la mano, así como en la región perioral y las mucosas
- Enfermedad de Addison, hiperpigmentación en la epidermis que se extiende a las uñas sin patrón rayado
La mayoría de las series de casos de melanoma ungueal in situ incluyen muestras con pocos pacientes. El retraso medio del diagnóstico puede ser de uno o dos años.
Hasta hace tiempo se había optado por la amputación del dedo según el nivel de afectación anatómica del tumor, pero últimamente se tiende a realizar cirugías más conservadoras que aseguren los bordes quirúrgicos resecados libres de tumor. No se demostró un beneficio significativo en términos de pronóstico o de supervivencia, cuando los bordes quirúrgicos están libres, respecto a la amputación digital. La mayoría de los estudios avalan que, a largo plazo, el pronóstico es bueno y sin recurrencias, y se da preferencia a la cirugía sin amputación porque tiene mejor resultado estético y funcional.
Se debe propiciar un margen quirúrgico libre de 5 a 10 mm. Las complicaciones que pueden aparecer son quistes de inclusión y espículas ungueales, aunque se evita la amputación digital.
La dermatoscopia revela el depósito de pigmento en forma de bandas longitudinales marrones o negras, irregulares, con coloración heterogénea, con amplitud y espaciado irregular, habitualmente asociada con pigmentación marronácea de fondo. En ocasiones, puede detectarse el signo de micro-Hutchinson (pigmentación de la cutícula del pliegue proximal que no se evidencia solo por la clínica). Se recomienda realizar una biopsia incisional de la matriz ungueal con márgenes ajustados, y en los casos en los que esta no sea posible, por el tamaño o la localización de la lesión, se sugiere una biopsia parcial de la zona afectada, incluyendo el espesor total de la matriz ungueal.
Es importante valorar no solo la profundidad de la lesión sino también los márgenes laterales y establecer los criterios histopatológicos para completar la escisión de estos tumores, y el empleo de marcadores inmunohistoquímicos: factor de transcripción de la cresta neural crucial para la diferenciación, maduración y mantenimiento de melanocitos (SOX-10), anticuerpo monoclonal dirigido contra una glicoproteína componente del premelanosoma (HMB-45) y gen que origina un componente de la membrana de premelanosoma (MART-1), para una evaluación precisa del margen quirúrgico.
El origen del melanoma subungueal tiene lugar en la matriz de la uña, se extiende al lecho ungueal adyacente, al hiponiquio y/o a los pliegues ungueales, invade la dermis y puede llegar al hueso. La pigmentación de los pliegues de las uñas y de la cutícula (signo de Hutchinson) es una pista clave en el diagnóstico. En el estudio histopatológico, se aprecia la proliferación de melanocitos aislados (sin forma de nidos) a lo largo de la unión dermoepidérmica. Con la progresión, hay un incremento en la densidad celular y los melanocitos junturales confluyen en agregados. Los melanocitos tienen atipia citológica, de leve a moderada al inicio, con núcleos hipercromáticos.
En la población infantil, se puede confundir con la melanoniquia estriada. En estudios en población asiática, la prevalencia del melanoma subungueal es relativamente alta y la detección clínica temprana mejora tanto la calidad de vida como la supervivencia.
Estrategia ABCD para identificar el melanoma subungueal in situ
Lee et al. publicaron una estrategia para identificar el melanoma subungueal in situ. Definieron las características clínicas del melanoma acral in situ subungueal con nuevos criterios categorizados como ABCD.
- «A» significa edad adulta (edad > 18 años).
- «B» para bandas marrones en fondo marrón.
- «C» para color en periungueal de la piel.
- «D» para un dígito.
La estrategia que utilizan es sospechar que es un melanoma ungueal in situ cuando hay melanoniquia longitudinal solitaria en adultos, con criterio «B» o «C». Todos los casos fueron sospechosos con la clasificación ABCD de uñas, coincidiendo con el diagnóstico histológico con una sensibilidad del 100% y una especificidad de 96,6%. La regla ABCD de uñas puede ser una herramienta clínica simple, sensible y específica para el cribado de melanoma ungueal in situ.
Imakado et al. han publicado dos casos clínicos en los que había una coexistencia previa de tumores malignos en otras localizaciones, con la aparición posterior de melanoma subungueal in situ: una paciente con cáncer de cuello uterino y un varón con cáncer de estómago, asociados con una mutación del gen CDKN2A. Puede haber un aumento de riesgo de cánceres de páncreas y de mama, por lo que en casos de melanomas múltiples o varios miembros de la familia afectados, está indicada la valoración en consulta de asesoramiento genético.